2017—2021年某医院老年社区获得性血流感染患者临床特征及预后影响因素
2023-12-22阳赣萍龙智勇李林奇陈湘香谢和宾
阳赣萍,龙智勇,李林奇,陈湘香,谢和宾
(1.湖南中医药大学第一附属医院信息中心,湖南 长沙 410007; 2.南华大学公共卫生学院,湖南 衡阳 421001; 3.南华大学附属长沙中心医院药物临床试验机构办公室,湖南 长沙 410004)
血流感染(bloodstream infection,BSI)是细菌、真菌等病原微生物入侵血液所致的一种全身感染性疾病。在广谱抗菌药物、糖皮质激素不合理使用,以及侵入性操作与手术的广泛开展等多种因素作用下,患者易因菌群失调、免疫屏障破坏而发生血流感染[1],对临床治疗构成了严重威胁。社区获得性血流感染(community-acquired bloodstream infection,CA-BSI)是BSI的主要构成部分,我国住院成年患者平均每年发病率达1.72‰[2]。老年患者由于身体功能减退,免疫力低下,且常合并多种基础疾病,是BSI的高危人群[3]。老年CA-BSI患者多数通过门、急诊入院,因此,早期识别老年CA-BSI患者预后的影响因素,有助于临床预防和治疗。为此,本研究回顾性分析2017—2021年长沙市某三级甲等医院发生CA-BSI老年患者的病历资料,以期为临床提供诊治依据。
1 对象与方法
1.1 研究对象 2017年1月1日—2021年12月31日长沙市某三级甲等医院全部门、急诊及直接收治入院的CA-BSI患者。纳入标准:患者年龄≥60岁,入院48 h内双侧血培养阳性并伴有下列症状或体征中至少一项。①体温>38℃或<36℃;②有入侵门户或迁徙病灶;③有全身感染中毒症状而无明确感染灶;④收缩压<90 mmHg (1 mmHg=0.133 kPa) 或较原收缩压下降>40 mmHg。排除标准:①对于类白喉杆菌、丙酸杆菌、芽孢杆菌、微球菌直接认定为污染菌,不计入统计。②对于凝固酶阴性葡萄球菌(CNS)等常见皮肤定植菌需至少双侧血培养同时阳性方可确诊,菌株计为 1 株,且在培养72 h以上报警者不计入统计。③对临床考虑为一次感染过程中多次血培养阳性且为同一细菌者只收集首次血培养结果;对于同一患者血培养出多种细菌者,分析为致病菌或污染菌的可能性后再纳入或剔除。④患者年龄<60岁,多菌血症和直接从其他医院转院住院超过48 h的患者。
1.2 相关诊断标准与定义 BSI的诊断参照卫生部《医院感染诊断标准(试行)》,入院前或入院后48 h内出现的BSI定义为CA-BSI[4-5]。
1.3 资料收集 收集患者的临床资料,包括:(1)一般情况、基础疾病、合并症、临床特征;(2)药物敏感、生化指标等实验室检查结果;(3)其他相关病历资料,是否有细菌感染或BSI(3个月内)、最近3个月抗菌药物使用(类别和持续时间)、血液透析、免疫抑制、手术(1个月内)、有无侵入性操作、有无留置导管、有无皮肤创伤(1个月内)。采用序贯性器官衰竭评分系统(sequencial organ failure assessment,SOFA)对病例进行评分[6-7],并将评分结果作为一个影响因素。以患者入院30 d为观察截点,根据其生存状态分为存活组和死亡组。
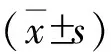
2 结果
2.1 基本情况 共纳入符合条件的老年CA-BSI患者575例,其中男性311例(54.1%),女性264例(45.9%);年龄最大为96岁,平均年龄(73.0±8.1)岁。生存535例(生存组),死亡40例(死亡组),30天
病死率为7.0%。575例老年CA-BSI患者感染病原菌以革兰阴性菌为主(58.1%),排名前5位的分别为大肠埃希菌、肺炎克雷伯菌、丙型副伤寒菌、鲍曼不动杆菌、洋葱伯克霍尔德菌;革兰阳性菌中排名前4位的分别为人葡萄球菌、表皮葡萄球菌、金黄色葡萄球菌、屎肠球菌。见表1。生存组与死亡组患者年龄比较,差异有统计学意义(P=0.008),死亡组患者中位年龄[75.5(71.0~83.0)岁]高于存活组[72.0(66.0~79.0)岁];男性老年CA-BSI患者病死率高于女性(P=0.036)。575例患者SOFA评分中位数4.0(2.0~7.0)分,死亡组SOFA评分高于存活组(P<0.001)。见表2。
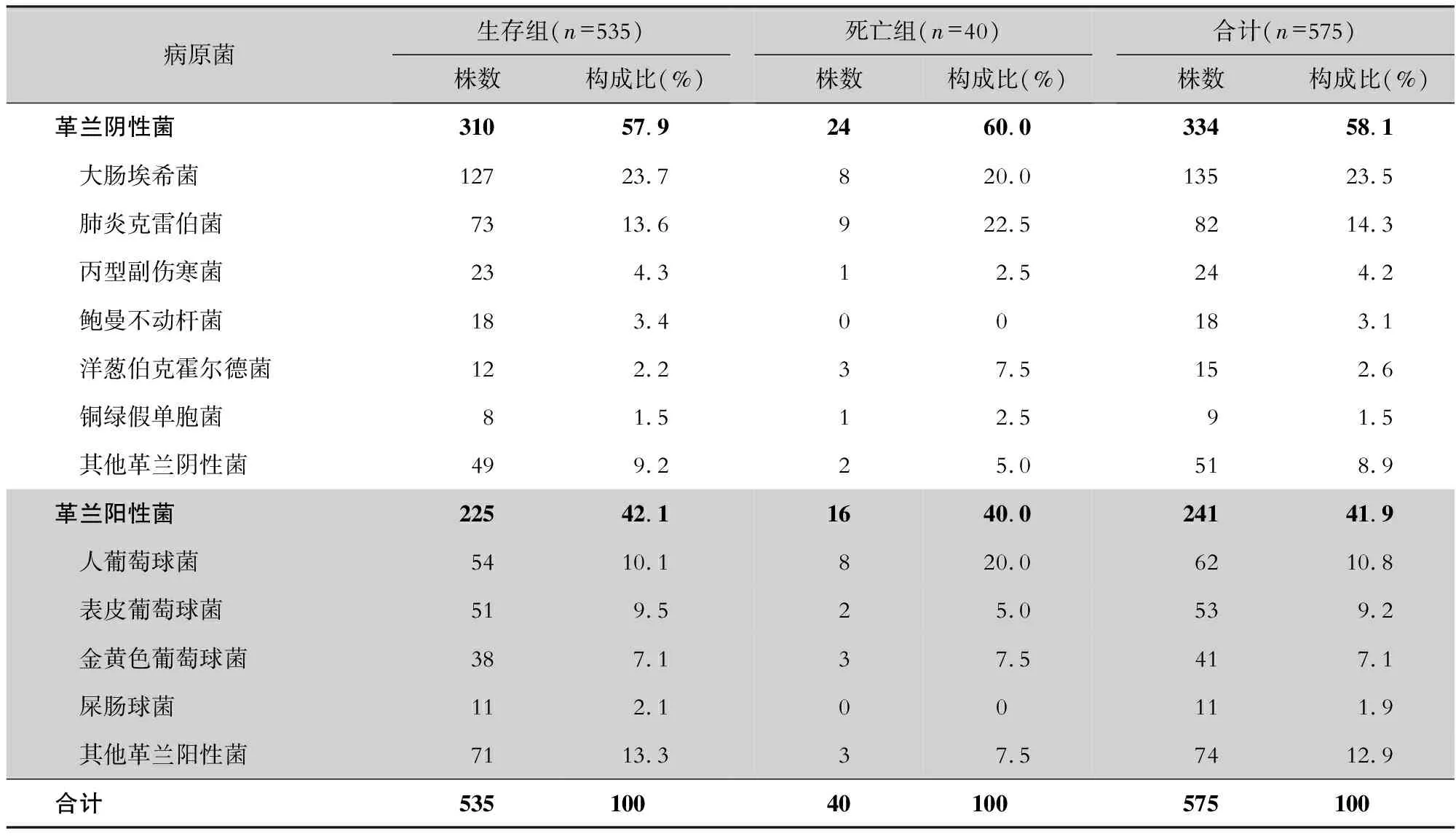
表1 2017—2021年某三甲医院老年CA-BSI患者病原菌分布
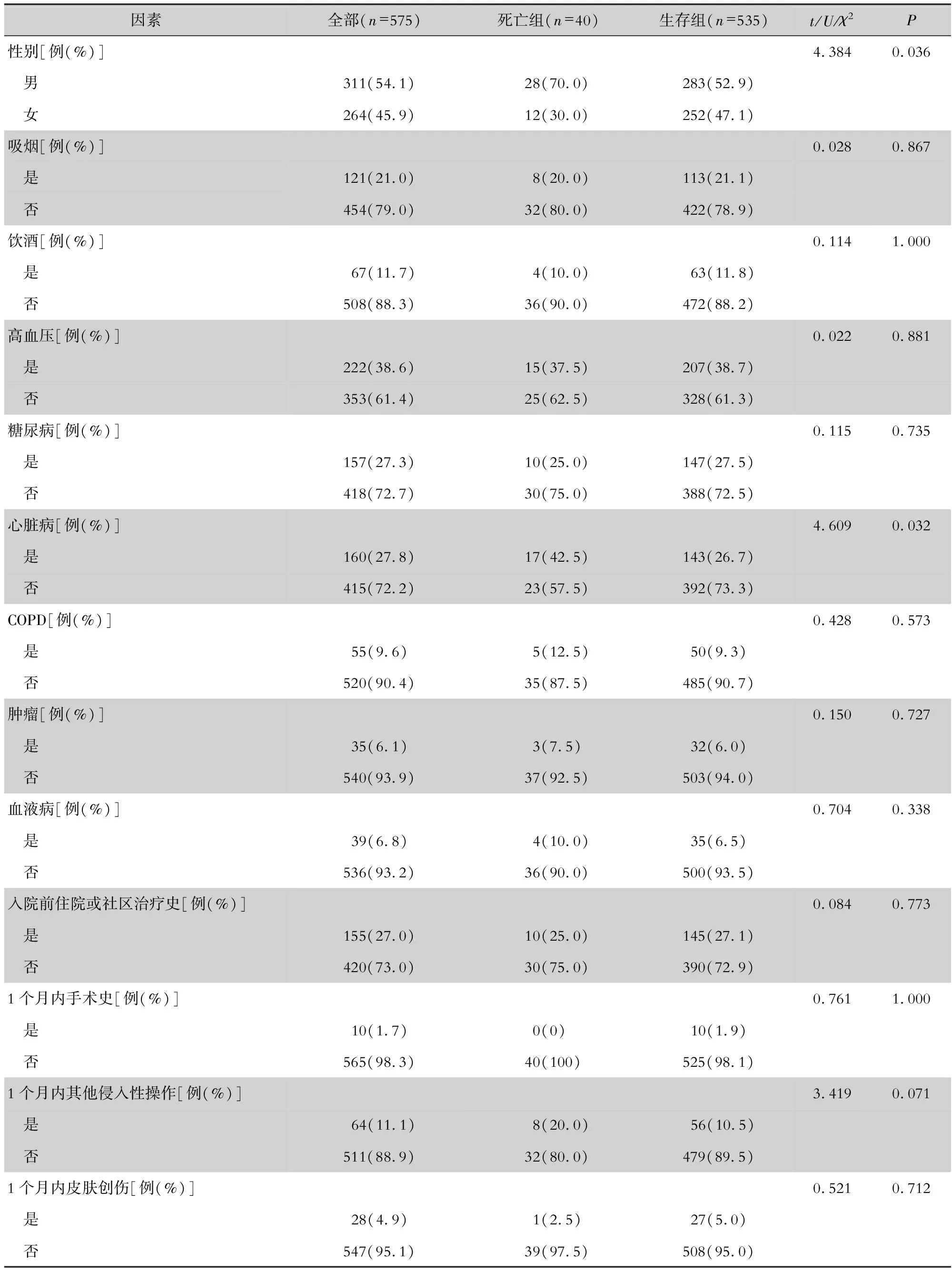
表2 2017—2021年某三甲医院老年CA-BSI死亡患者临床资料单因素分析
2.2 合并基础疾病 共有222例患者合并高血压,占比38.6%。其他常见基础疾病依次为:160例合并心脏病(27.8%),157例合并糖尿病(27.3%),55例合并慢性阻塞性肺疾病(COPD,9.6%),39例合并血液病(6.8%),35例合并肿瘤(6.1%)。见表2。
2.3 其他临床特征 121例(21.0%)患者有吸烟史,67例(11.7%)患者有饮酒史,155例(27.0%)患者入院前有住院或社区治疗史,10例(1.7%)患者有1个月内手术史,64例(11.1%)有1个月内其他侵入性操作史,28例(4.9%)有1个月内皮肤创伤史,20例(3.5%)有3个月内BSI史,89例(15.5%)有3个月内抗菌药物使用史,33例(5.7%)有3个月内其他系统细菌感染史,121例(21.0%)有多重耐药(multi-drug resistance,MDR)菌感染,445例(77.4%)有输血史,85例(14.8%)有血液透析史,11例(1.9%)有免疫抑制剂史,277例(48.2%)有使用糖皮质激素史,158例(27.5%)有留置导管史,496例(86.3%)有抗菌药物联用史。见表2。
老年CA-BSI患者白细胞中位数9.67(6.41~14.12) ×109/L,嗜碱性粒细胞中位数0.02(0.01~0.03)×109/L,降钙素原中位数3.63(0.48~28.59) pg/mL,血清蛋白平均值(31.7±6.3)g/L,丙氨酸转氨酶中位数20.0(12.0~35.2) U/L,肌酐中位数100(67.0~187.0)μmol/L,尿酸中位数350.0(250.0~461.0)μmol/L。见表2。
2.4 单因素分析 单因素分析显示,老年CA-BSI患者死亡与性别、年龄,血液透析史、使用糖皮质激素、留置导管等治疗史,合并心脏病,以及血清蛋白、肌酐、SOFA评分均有关(均P<0.05)。见表2。
2.5 多因素分析 将单因素分析中P<0.10的11个变量纳入多因素的logistic回归分析,结果显示,年龄大(OR=1.062,95%CI:1.016~1.109,P=0.007)、SOFA评分高(OR=1.161,95%CI:1.067~1.262,P=0.001)、使用糖皮质激素(OR=6.006,95%CI:2.441~14.774,P<0.001)是老年CA-BSI患者死亡的独立危险因素,血清蛋白正常(OR=0.942,95%CI:0.891~0.995,P=0.034)是其保护因素。见表3。
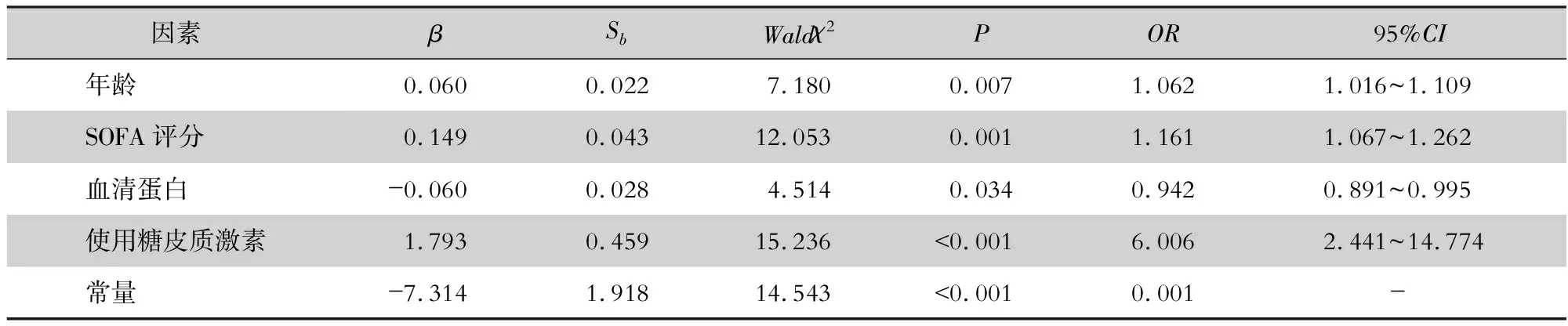
表3 2017—2021年某三甲医院影响老年CA-BSI患者预后的多因素logistic回归分析
3 讨论
BSI是严重威胁人类健康的全身感染性疾病,给家庭、社会带来沉重的经济负担。据估计2007年欧洲有23 000人死于金黄色葡萄球菌和大肠埃希菌BSI[8]。Meta分析[9]结果显示,中国普通住院患者BSI的病死率达20.7%,而医院获得性BSI的病死率达26.8%。本研究老年CA-BSI患者30天病死率为7.0%,相较于医院获得性BSI患者的病死率较低。
从检出病原菌的构成来看,本研究575例患者感染的多为机会致病菌,以革兰阴性菌为主,其中大肠埃希菌和肺炎克雷伯菌占比较高(分别为23.5%、14.3%),与García-Rodríguez等[10]对一所医院30年来BSI的相关研究结果类似。
单因素分析结果显示,老年CA-BSI患者死亡与血液透析、留置导管等治疗史有关。血液透析是通过血液透析设备建立体外循环,去除血液中的小分子代谢废物或有害物质,从而改善患者症状的一种常用的血液净化方法。血液透析整个流程中患者血液通过血液透析器与外界充分接触,被感染的风险很高。而导管留置亦是一种侵入性操作,李连红等[11]研究表明,深静脉置管和留置导尿管是BSI患者死亡的独立危险因素。本研究单因素分析显示,老年CA-BSI患者死亡与伴有基础病心脏病有关,与心脏病可增加成人BSI患者死亡风险的结论[12]基本一致。但多因素分析发现,心脏病并不是导致CA-BSI患者死亡的独立危险因素,可能需要进一步扩大样本量来确证。
本研究多因素结果显示,年龄大(OR=1.062,95%CI:1.016~1.109)、SOFA评分高(OR=1.161,95%CI:1.067~1.262)、血清蛋白低(OR=0.942,95%CI:0.891~0.995)、使用糖皮质激素(OR=6.006,95%CI:2.441~14.774)是老年CA-BSI患者死亡的独立危险因素。年龄大和血清蛋白低会降低人体免疫力,因此,年龄大是老年CA-BSI患者死亡的独立危险因素,而血清蛋白正常是老年CA-BSI患者的保护因素。SOFA评分是BSI患者的临床表现评分,SOFA评分越高,表示患者病情越严重,故患者死亡风险越高。使用糖皮质激素是老年CA-BSI患者死亡的独立危险因素,与谢朝云等[13]研究结果一致。使用糖皮质激素OR值为6.006,是本研究4个危险因素中OR值的最大值,即使用糖皮质激素是老年CA-BSI患者死亡的最大危险因素。使用糖皮质激素对健康成人有不同程度的不良反应,对老年人尤其是老年CA-BSI患者不良反应更大,导致身体机能不堪重负,恶性循环。
因此,针对老年CA-BSI患者的治疗,需多考虑基础疾病,从提高自身抵抗力入手,减少使用侵入性操作,恰当选用治疗方式;需排查是否为MDR菌感染,合理选用抗菌药物;综合考虑药物不良反应问题,慎用糖皮质激素等激素类药物。本研究死亡样本数量偏少,可能存在偏倚,因此需要多中心、前瞻性的大样本研究进一步确定本文的结论。
利益冲突:所有作者均声明不存在利益冲突。
