血常规相关参数在肺炎支原体感染患儿中的变化及临床价值
2023-12-21王文彬
王文彬
泉州玛珂迩妇产医院检验科 (福建 泉州 362000)
肺炎支原体感染是一种高发于学校儿童、幼儿园等群体的常见且多发的呼吸系统疾病,患儿通常会伴有呼吸困难、咳嗽、发热、咽痛等症状表现,随着病情逐渐加重,可能对患儿的血液系统、消化系统、肝脏、皮肤等造成不同程度的损伤,病情较为严重者可能引发心力衰竭、呼吸衰竭或急性支气管炎等,严重危及患儿的生命健康和生长发育[1-2]。该病可通过直接接触或飞沫等方式进行传播,具有较强的传染性,且早期感染症状不明显,因此,采取措施对肺炎支原体感染患儿实施早期诊断和治疗,有利于患儿快速恢复,减少对患儿身体造成的损伤,改善预后[3-4]。临床基础检查项目血常规可通过对患儿血液中相关成分的含量及性质进行测量和评估,根据疾病相关因子水平的变化情况达到诊断或预测疾病发生及进展的效果,在发生肺炎支原体感染时患儿机体内的炎性因子等含量明显升高,经血常规检查可能显示中性粒细胞、白细胞等含量升高[5]。因此,通过检测血常规相关参数变化可能对临床肺炎支原体感染的诊断具有一定的意义,但临床上缺乏对该内容的深入研究。故而,本研究旨在进一步探讨血常规相关参数在肺炎支原体感染患儿中的变化及临床价值,为临床诊治及预后的预测等提供一定的参考价值,现报道如下。
1 资料与方法
1.1 一般资料回顾性选取2021年1月~2022年10月我院收治的肺炎支原体感染患儿102例作为观察组。诊断标准:参照《儿童肺炎支原体呼吸道感染实验室诊断中国专家共识》[6]中关于肺炎支原体感染的诊断标准。纳入标准:符合上述诊断标准者;年龄在15岁及以下者;近1个月内未接受过其他相关治疗者;心、肝、肾等脏器均无功能异常者等。排除标准:免疫功能低下或凝血功能存在异常者;伴有呼吸系统其他疾病者;近3个月内服用可能对血小板功能造成影响的相关药物者;合并精神疾病或认知障碍者等。根据患儿的预后情况分为预后不佳组(30例)和预后良好组(72例);并选择同期健康体检的正常儿童52例作为对照组。观察组男57例,女45例;年龄1~13岁,平均(6.85±1.39)岁;病程2~15 d,平均(8.76±2.11)d。对照组男33例,女19例;年龄1~15岁,平均(7.14±1.33)岁。两组一般资料经比较,差异均无统计学意义(P>0.05),具有可比性。本研究已经院内的医学伦理委员会部门许可。
1.2 方法
1.2.1 治疗方法 观察组患儿均给予维持水电解质平衡、雾化吸入、退热、平喘、止咳化痰等基础治疗,在此基础上另给予口服阿奇霉素片(国药集团汕头金石制药有限公司,国药准字H20023655,规格:250 mg/片)10 mg/kg治疗(每日可服用的最大剂量不得超过500 mg),1次/d,连续服用3-5d,以此为1疗程,间隔3-4d开始第2疗程,总疗程依据病情而定,多为1-2个疗程。
1.2.2 检测方法 分别采集入组时观察组和对照组、观察组治疗前后的空腹静脉血2mL,采用全自动血细胞分析仪(希森美康医用电子(上海)有限公司,国械注进20172407139 型号:XS-800i)检测血常规相关指标,包括白细胞计数、中性粒细胞、血小板分布宽度、血小板计数、淋巴细胞比例、单核细胞比例、红细胞计数、血红蛋白水平。
1.3 观察指标(1)观察组和对照组的血常规相关参数比较。(2)观察组治疗前后血常规相关参数比较。(3)预后不佳组和预后良好组的血常规相关参数比较。
1.4 统计学方法采用SPSS 20.0软件分析,计数资料以[例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验,以P<0.05为有统计学差异。
2 结 果
2.1 观察组和对照组的血常规相关参数比较观察组白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例高于对照组,观察组血小板计数、淋巴细胞比例低于对照组,差异有统计学意义(P<0.05),两组红细胞计数、血红蛋白水平进行比较,差异无统计学意义(P>0.05),见表1。
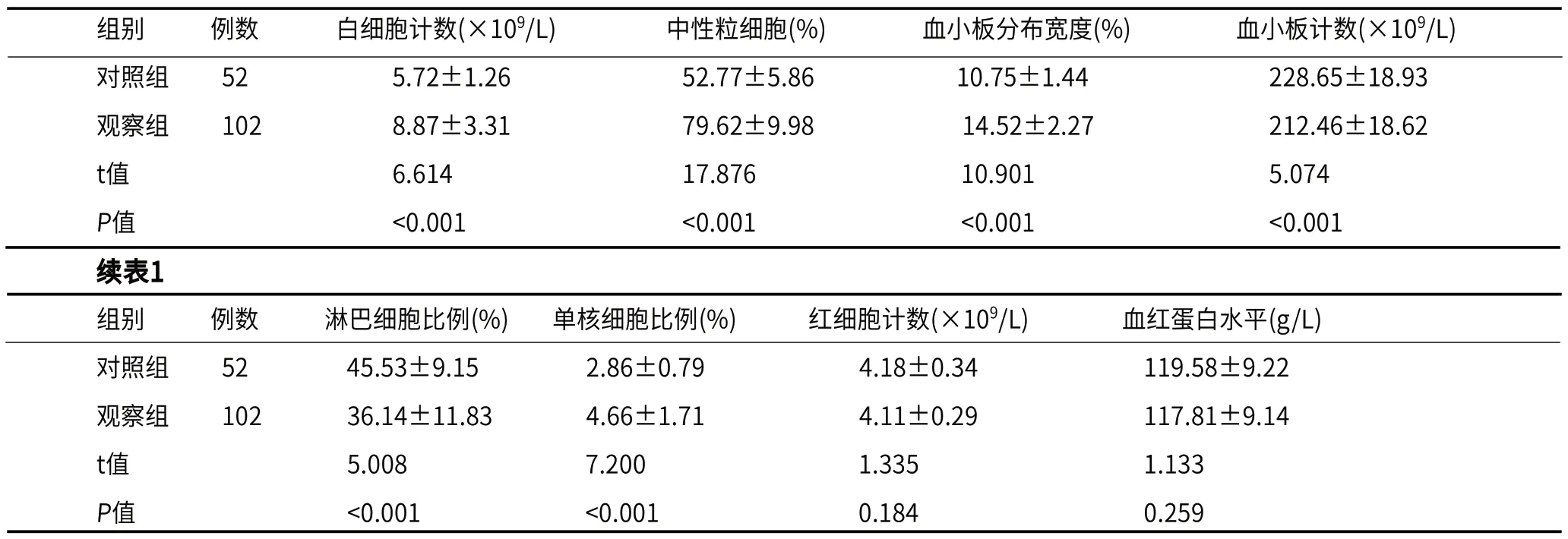
表1 观察组和对照组的血常规相关参数比较
2.2 观察组治疗前后血常规相关参数比较治疗后观察组白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例均低于治疗前,治疗后观察组血小板计数、淋巴细胞比例均高于治疗前,差异有统计学意义(P<0.05),观察组治疗前后红细胞计数、血红蛋白水平进行比较,差异无统计学意义(P>0.05),见表2。
2.3 预后不佳组和预后良好组的血常规相关参数比较预后良好组白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例低于预后不良组,预后良好组血小板计数、淋巴细胞比例高于预后不良组,差异有统计学意义(P<0.05),两组红细胞计数、血红蛋白水平进行比较,差异无统计学意义(P>0.05),见表3。
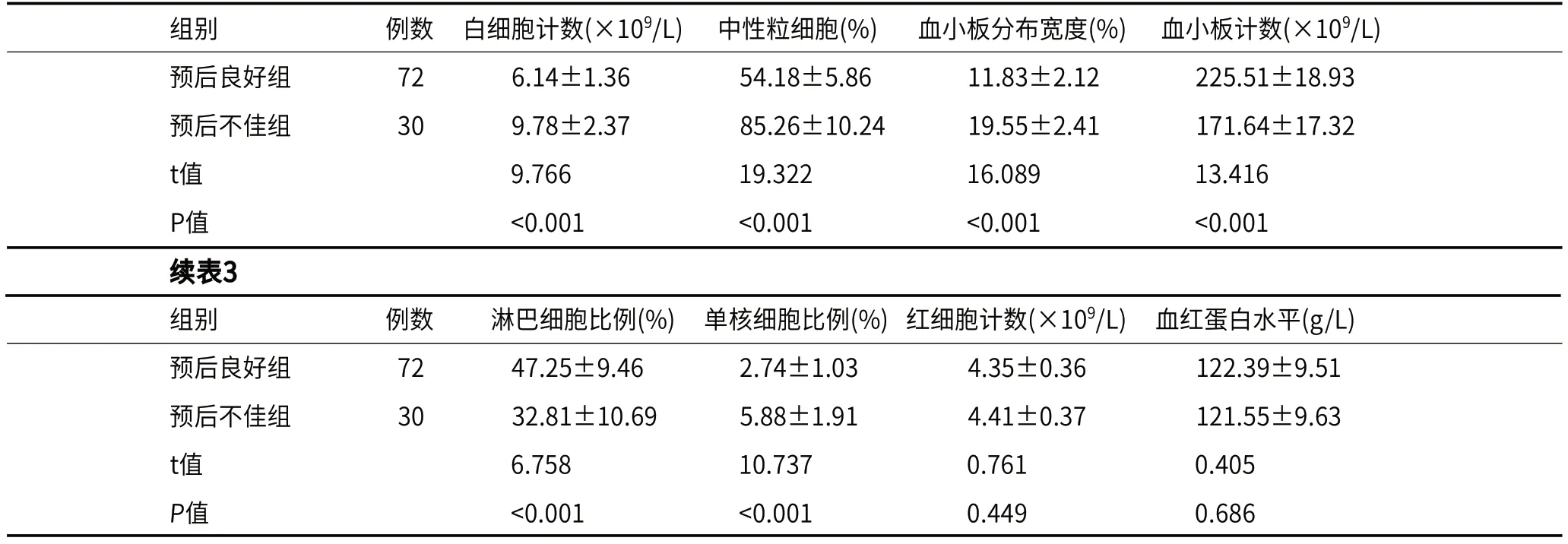
表3 预后不佳组和预后良好组的血常规相关参数比较
3 讨 论
现阶段,临床认为肺炎支原体感染的发病与机体免疫功能异常或病原菌感染等存在密切的关系,儿童处于生长发育阶段,其自身免疫功能尚未发育完善,对于外界病原菌的侵入具有较低的防御能力,相较于成年人更容易发生感染[7]。在患病早期,患儿的肺部体征较轻且特异性症状表现,容易混淆为流感,未能及时得到有效的治疗,随着病情加重,对患儿造成多器官、多系统的损伤,增加临床治疗难度的同时影响患儿的生命健康[8-9]。因此,对于患儿实施早期筛查,对病情作出准确的诊断至关重要,为防治措施的制定和实施奠定良好的基础。
血常规检查主要是对血液中红细胞、白细胞、血小板等含量情况进行检测,是临床上较为常见的一种检验项目,尤其是对于中性粒细胞和白细胞计数的评估,在临床对于感染性疾病等疾病的诊断中具有较高的临床价值,有利于评估病情情况,指导临床治疗和干预措施的制定;并且全自动血细胞分析仪具有较快的检验速度、较高的准确度和较好的重复性等特点,可明显降低由于人为因素产生的检验结果不准确的情况,明显提高诊断的客观性和准确性[10-11]。本研究结果显示,观察组白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例高于对照组,观察组血小板计数、淋巴细胞比例低于对照组,与陆焱等[12]研究结果相似。分析其原因可能在于:在支原体入侵患儿机体后,借助于机体细胞因子的作用诱导激活内皮细胞、粒细胞等,刺激中性粒细胞发挥趋化或局部浸润的作用,逐步对病原菌进行吞噬和杀伤,因此,相较于健康儿童,肺炎支原体感染患儿体内的单核细胞、白细胞、中性粒细胞等具有抵御作用的细胞含量明显升高,但对于红细胞或血红蛋白等非防御系统的细胞无明显影响,而血小板活化因子的释放增加时,患儿局部炎症部位出现血小板聚集的情况且被大量消耗,致使血小板计数等含量降低[13];在肺炎支原体感染时对患儿的支气管纤毛上皮产生刺激,到时支气管壁出现溃疡、水肿等,肺间质受到侵袭,诱导机体释放大量的炎症因子,致使机体血小板计数、淋巴细胞比例明显降低,白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例等显著升高,但经过有效的治疗后,病原菌明显减少,患儿的病情得到稳定,机体炎症反应显著减轻,对于抵御细胞的需求减少,血常规相关参数逐渐趋于正常,预后越好的患儿变化效果越显著[14]。因此,血常规相关参数的变化可有效反映肺炎支原体感染的病情情况、治疗效果及预后情况,在疾病诊治、预后评估的应用中具有重要的临床意义。本研究结果显示,治疗后观察组白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例均低于治疗前,治疗后观察组血小板计数、淋巴细胞比例均高于治疗前;预后良好组白细胞计数、中性粒细胞、血小板分布宽度、单核细胞比例低于预后不良组,预后良好组血小板计数、淋巴细胞比例高于预后不良组,与杨燕娜等[15]研究结果相似。
综上所述,通过血常规相关参数变化的检测可有效预测肺炎支原体感染的发生、病情进展,且与临床治疗效果和预后密切相关,临床可通过检测血常规相关参数来预测或评估临床疗效及预后情况,为临床诊治提供强有力的参考,值得临床进一步研究并推广应用。
