生育“二孩”或“三孩”高龄疤痕子宫孕妇再次剖宫产产后出血发生情况及危险因素分析
2023-12-20丁美平陈菁邹英吴燕
丁美平,陈菁,邹英,吴燕
(武义县中医院妇产科,武义 321200)
为应对人口结构变化的新特点和人口生育意愿的普遍下降,我国适时地推出了全面“二孩”及“三孩”政策,很多由于既往政策原因未生育“二孩”或“三孩”的高龄疤痕子宫女性加入到生育“二孩”或“三孩”的队伍中[1-3]。一项关于我国生育政策调整后的调查[3]显示,生育“二孩”或“三孩”的高龄疤痕子宫产妇约占经产妇总数的44.69%。目前,我国的剖宫产率仍居高不下,高龄疤痕子宫孕妇再次剖宫产生育的“二孩”或“三孩”已经成为我国新出生人口的主要组成部分之一[1-2,4]。
目前,关于高龄疤痕子宫孕妇再次剖宫产产后出血发生情况及危险因素的报道较为少见,明确高龄疤痕子宫孕妇再次剖宫产产后出血发生情况及危险因素,可以为实施更有针对性的干预措施提供依据。本研究选择行剖宫产生育“二孩”或“三孩”的高龄疤痕子宫产妇398例为研究对象,对可能导致其产后出血发生的因素进行统计学分析,旨在为做好生育“二孩”或“三孩”高龄疤痕子宫孕妇的围产期保健工作提供依据。
一、资料与方法
1.研究对象:选取2019年5月至2023年5月于武义县中医院再次剖宫产生育“二孩”或“三孩”的高龄疤痕子宫产妇为研究对象。纳入标准:(1)生育“一孩”或“二孩”时均为剖宫产,即有1~2次的剖宫产史;(2)生育“二孩”或“三孩”仍选择剖宫产;(3)行子宫下段剖宫产。排除标准:(1)合并心、脑、肝、肺及肾等脏器严重系统性疾病的产妇;(2)多胎妊娠的产妇;(3)因非剖宫产手术导致子宫疤痕的产妇;(4)合并精神疾病或凝血功能障碍的产妇;(5)在分娩时孕周不足28周的产妇;(6)本研究涉及的相关资料不齐的产妇。
根据纳排标准,本研究共纳入398例产妇,其中,再次剖宫产生育“二孩”疤痕子宫产妇有301例,再次剖宫产生育“三孩”疤痕子宫产妇有97例。本研究经已通过单位伦理委员会审批(批准文号:KY2019-058),所有研究对象均签署知情同意书。
2.产后出血的判断:根据《妇产科学》第9版[5]中剖宫产产妇的产后出血标准,当胎儿分娩后24 h内,剖宫产产妇出血量≥1 000 ml为产后出血。产妇出血量估算:产后出血量=[(带血会阴垫、纱布及敷料等重量-会阴垫、纱布及敷料等的原本重量)/1.05]+吸引器瓶或其他收集产妇出血容器中的出血量。忽略性产后出血标准[6]:与分娩前相比,胎儿分娩后产妇24 h的血红蛋白(HGB)及红细胞比容(HCT)数值下降幅度分别达到≥25 g/L及20%。本研究的产后出血纳入标准为满足产后出血或忽略性产后出血两个标准中的任意一个即可。
3.资料收集:通过病历管理系统收集产妇的临床病历资料,具体包括产妇的年龄、剖宫产生育孩次、是否应用硫酸镁保胎史、是否合并妊娠期高血压、是否合并妊娠期糖尿病、体质量指数(BMI)、此次剖宫产距前次剖宫产时间、既往流产次数、是否为前置胎盘、是否为胎盘植入或粘连、分娩时是否未足月、是否为巨大儿、子宫收缩是否乏力以及产后是否发生出血等方面,统计所有生育“二孩”或“三孩”高龄疤痕子宫产妇再次剖宫产产后出血的发生情况。
4.统计学分析:采用SPSS 22.0统计学软件进行数据分析。产后出血情况采用例数或百分率(%)来进行统计学描述,组间比较使用χ2检验;对可能导致产妇发生产后出血的相关因素分别进行单因素及多因素Logistic回归分析(条件后退法构建)。P<0.05为差异有统计学意义。
二、结果
1.高龄疤痕子宫产妇的基本情况及再次剖宫产产后出血发生情况:纳入本研究的398例生育“二孩”或“三孩”高龄疤痕子宫产妇的年龄为35~44岁,平均(38.11±4.27)岁,此次剖宫产距前次剖宫产时间为(51.41±12.53)月,既往流产次数<3次的有253例,≥3次的有145例;所有产妇中有59例发生了产后出血,产后出血发生率为14.82%(59/398)。
2.高龄疤痕子宫产妇再次剖宫产发生产后出血的单因素分析:按可能导致剖宫产的临床因素如年龄、剖宫产生育孩次、应用硫酸镁保胎史、合并妊娠期高血压、合并妊娠期糖尿病、BMI、距前次剖宫产时间、既往流产次数、前置胎盘、胎盘植入或粘连、分娩时未足月、巨大儿及子宫收缩乏力等方面对产妇分组分析,结果显示,除合并妊娠期糖尿病和BMI分组间的产后出血发生率无显著性差异外(P>0.05),其余因素的分组间差异均有统计学意义(P<0.05)(表1)。
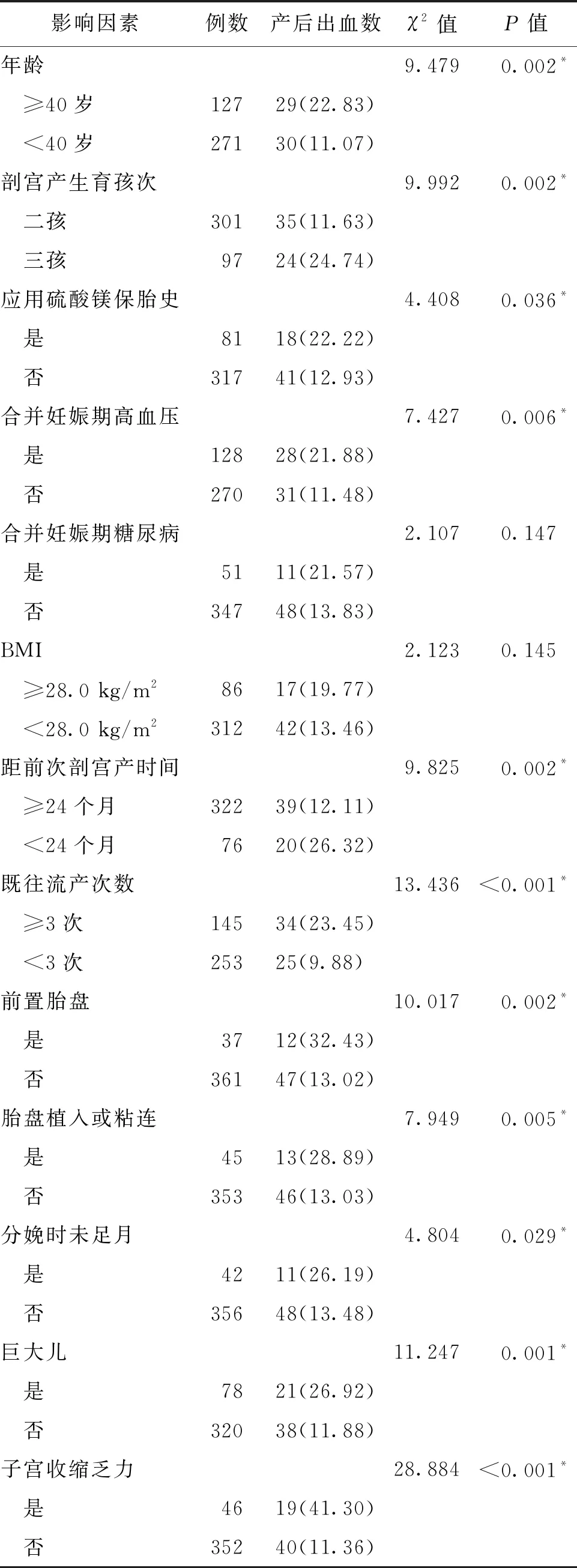
表1 高龄疤痕子宫产妇再次剖宫产产后出血发生的单因素分析[n(%)]
3.高龄疤痕子宫孕妇再次剖宫产产后出血的多因素Logistic分析:以生育“二孩”或“三孩”高龄疤痕子宫产妇发生产后出血作为因变量,以单因素分析有统计学意义的因素(年龄、生育孩次、应用硫酸镁保胎史、合并妊娠期高血压、距前次剖宫产时间、既往流产次数、前置胎盘、胎盘植入或粘连、分娩时未足月、巨大儿及子宫收缩乏力等)作为自变量并进行赋值,代入多因素Logistic回归分析方程进行分析,结果表明:年龄≥40岁、剖宫产生育三孩、合并妊娠期高血压、既往流产≥3次、前置胎盘、胎盘植入或粘连及子宫收缩乏力等是导致产后出血发生的危险因素(OR均>1,P<0.05),而距前次剖宫产时间≥24个月是避免产后出血发生的保护性因素(OR<1,P<0.05)(表2)。
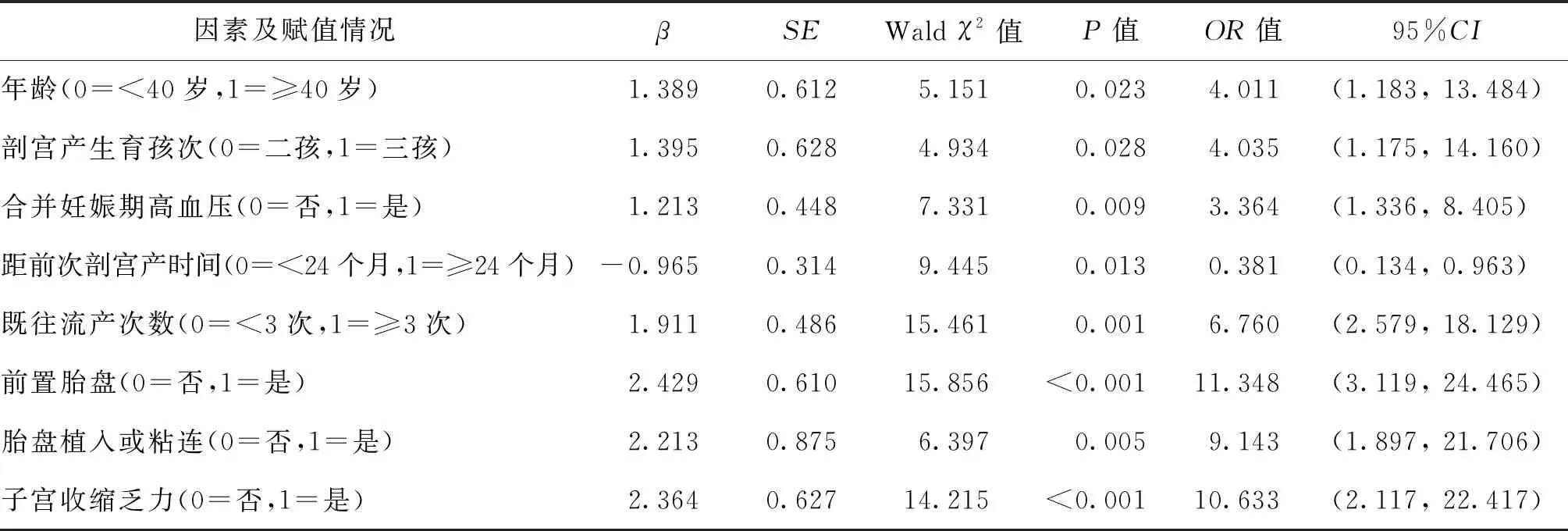
表2 导致高龄疤痕子宫产妇再次剖宫产产后出血多因素Logistic分析
三、讨论
产后出血一直是导致全球范围内孕产妇死亡的最为常见的原因之一,虽然,伴随着我国医疗事业的不断进步,因产后出血导致的孕产妇病死率显著下降,但其仍然是导致我国孕产妇死亡的最为重要的原因。产后出血是产妇分娩前较为严重的并发症,其一旦发生,进展迅速,如得不到及时、有效的干预,容易导致严重后果,引发凝血功能障碍,甚至是威胁产妇的生命安全。目前,临床上大多以胎儿分娩后24 h内产妇出血量≥1 000 ml(采用容积法、面积法及称重法等计算)为剖宫产产后出血的诊断标准,但可能有30%~50%的产后出血量被忽略[5-6]。为减少漏诊率,本研究的产后出血纳入标准为达到产后出血[5]或忽略性产后出血[6]两个标准中的任意一个即可,这也是其他研究[7-8]所没有的。
伴随着我国全面“二孩”或“三孩”政策的相继实施,生育“二孩”或“三孩”的高龄疤痕子宫孕妇明显增多,由于高龄和疤痕子宫等方面的原因,很多生育“二孩”或“三孩”的高龄疤痕子宫孕妇需再次选择剖宫产结束妊娠,其产后出血的发生情况值得关注[7-9]。伴随着年龄的增加,孕产妇自身机能显著下降,妊娠合并症发生率明显增加;由于疤痕子宫的弹性变差,子宫产后收缩受到不良影响,胎盘异常的发生几率也明显增加,这些均可能会增加产后出血发生的几率[10-12]。Dahlke等[13]研究表明,全球范围内的产后出血发生率约4%~6%。黄素清[14]对236例瘢痕子宫二次剖宫产产妇进行的调查显示,其产后出血发生率为10.17%。本研究398例行剖宫产生育“二孩”或“三孩”的高龄疤痕子宫产妇中,产后出血发生率为14.82%,高于黄素清[14]和其他研究[13]的相关报道,这可能与研究中的纳入研究对象不同有关。本研究选取的研究对象均为高龄产妇,且也纳入了符合忽略性产后出血标准的产妇。
生育“二孩”或“三孩”高龄疤痕子宫孕妇再次行剖宫产产后出血的发生,可能是多种因素共同作用的结果,而通过构建多因素回归分析方程,可以排除混杂因素带来的影响。伴随着年龄的增加,产妇的子宫肌纤维弹性变差,更容易发生产后子宫收缩不良;另外剖宫产手术会损伤子宫内膜及肌层,会导致子宫内膜血管的生长异常,切口愈合过程中纤维代替肌肉组织,更容易被绒毛穿透,胎盘植入、前置胎盘及子宫破裂的几率也会显著增加,以上因素均使得产后出血的几率增加[10-11]。因此,对于高龄瘢痕子宫孕妇,在剖宫产术中胎儿取出后,应尽早使用多种方法(药物及物理措施等),努力促进子宫的良好收缩。此外,流产会损伤子宫内膜,流产的次数越多,胎盘异常的发生率也会越高,这些都会导致产后出血发生几率的增加。妊娠期高血压容易引起微血管病变、小血管痉挛及子宫收缩不良,进而会导致产后出血发生几率的增加。前置胎盘、胎盘植入或胎盘粘连的产妇,在胎盘剥离后,剥离面会发生广泛的渗血,子宫收缩乏力,血窦不能及时地收缩止血,进而引起产后出血的发生[8,11,15]。由于剖宫产会造成子宫体及子宫内膜的损伤,两次剖宫产的间隔时间延长,可以使子宫功能得到较好的恢复,减少子宫破裂和胎盘异常的发生几率,产后出血的发生几率也显著降低。因此,对于要生育“二孩”或“三孩”的高龄疤痕子宫孕妇,建议其再次妊娠和前次剖宫产的时间间隔适当延长,使两次剖宫产的时间间隔超过2年及以上。
综上所述,生育“二孩”或“三孩”高龄疤痕子宫孕妇再次剖宫产产后出血发生率较高,其产后出血与年龄、剖宫产生育孩次、是否合并妊娠期高血压、既往流产次数、是否为前置胎盘、胎盘是否植入或粘连、子宫收缩是否乏力及距前次剖宫产时间等关系密切,应引起关注。然而,受限于样本量及研究条件,为明确生育“二孩”或“三孩”高龄疤痕子宫产妇再次剖宫产产后出血发生情况及危险因素,仍需进行多中心、大样本的与更加深入研究。
