多囊卵巢综合征患者行拮抗剂方案发生卵巢过度刺激综合征危险因素分析及临床预测模型的构建
2023-12-20魏艺凌秀凤赵纯李欣
魏艺,凌秀凤,赵纯,李欣
(南京医科大学附属妇产医院/南京市妇幼保健院生殖医学中心,南京 210004)
因辅助生殖技术中促排卵药物的使用,卵巢过度刺激综合征(OHSS)成为一种常见的医源性并发症,其主要临床表现为血雌二醇(E2)升高、多卵泡发育及卵巢增大,严重时可致浆膜腔积液、血管栓塞和肾衰竭,严重影响患者健康。多囊卵巢综合征(PCOS)是育龄女性最常见的内分泌异常,约占无排卵性不孕患者的70%[1]。PCOS存在一系列内分泌异常如促性腺激素释放激素(GnRH)分泌模式改变、雌孕激素负反馈异常、高雄、高胰岛素血症和肥胖等[2]。PCOS是OHSS发生的独立危险因素[3],PCOS患者由于卵泡数量增多以及对于促性腺激素(Gn)的敏感性增加,其在促排卵过程中更易出现OHSS的倾向。近年来,促性腺激素释放激素拮抗剂(GnRH-ant)方案因与激动剂长方案相比较,其卵巢刺激时间短、Gn用量低、可显著降低OHSS发生率,在PCOS患者中得到广泛应用[4-5]。但仍有研究发现,GnRH-ant方案的中重度OHSS发生率为1.2%~14.3%[4,6]。目前,治疗OHSS的方法主要是对症处理,缺乏确切有效的治疗方案,所以有效预防是降低OHSS发生率的重要环节。因此,本研究拟分析PCOS患者行GnRH-ant促排卵过程中发生OHSS的影响因素,构建其发生的预测模型,旨在早期识别有OHSS高危倾向的患者并采取干预措施。
资料和方法
一、研究对象
回顾性分析2015年1月至2022年12月于我院生殖医学中心行IVF/ICSI治疗的PCOS患者。
纳入标准:(1)年龄≤42周岁;(2)PCOS诊断根据2003年鹿特丹标准[7],以下3项中满足2项即确诊为PCOS:临床表现为无排卵/稀发排卵;有高雄激素的临床表现(或)和有高雄激素血症;超声检查显示卵巢有多囊样改变,卵巢体积≥10 ml,和(或)一侧或双侧卵巢有12个以上直径2~9 mm的卵泡;(3)使用GnRH-ant方案促排卵。排除标准:(1)合并其他内外科疾病者;(2)男女任一方存在染色体核型异常者;(3)供精或供卵者。
本研究共纳入1 052个促排卵周期。
二、研究方法
1.促排卵方案-拮抗剂方案:在月经周期第2~3天开始使用Gn(果纳芬,雪兰诺,默克,瑞士)150~225 U/d启动。根据基础生殖激素水平及患者年龄、体质量指数(BMI)、窦卵泡数(AFC)以及既往周期Gn用量,给予合适的Gn启动剂量,根据卵泡发育情况及激素水平调整Gn剂量。在优势卵泡直径≥14 mm,或E2≥1 100 pmol/L,或LH≥10 U/L时,开始每天皮下注射拮抗剂(思则凯,雪兰诺,默克,瑞士)0.125~0.250 mg,直至绒毛膜促性腺激素(HCG)注射日。当2~3个主导卵泡径线≥18 mm并结合E2、LH、孕酮水平,于当晚给予艾泽(雪兰诺,默克,意大利)250 μg 扳机,35~36 h后行超声引导下取卵术。
2.OHSS诊断:根据Navot等[8]提出的标准:(1)轻度OHSS表现为卵巢增大(≤5 cm),腹部不适;(2)中度OHSS表现为卵巢增大(>5 cm),恶心或胃肠道反应,腹部不适,实验室评估正常,轻度腹水,无临床体征;(3)重度OHSS表现为卵巢增大,重度腹水,胸腔积液,血细胞比容升高(HCT>45%),白细胞计数升高(WBC>15 000个/μ1),肌酐升高,电解质紊乱(低钠血症,高钾血症),肝功能异常。
3.观察指标:一般情况、促排卵情况及各节点(基础生殖激素水平、开始使用拮抗剂时、开始扳机时)的激素水平,以及LH在以上3个时间节点的变化。
三、统计学分析
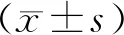
结 果
一、一般情况及促排卵过程中激素水平比较
本研究共纳入1 052个促排卵周期,根据是否患有OHSS分为两组:因OHSS住院治疗的患者周期及符合全胚冷冻中中重度OHSS标准的患者周期为OHSS组(n=61),未发生OHSS及未因OHSS全胚冷冻的患者周期为非OHSS组(n=991)。
一般资料比较:两组患者间平均年龄、基础雌激素(bE2)、基础孕酮比较均无显著差异(P>0.05),OHSS组bLH、抗苗勒管激素(AMH)、AFC显著高于非OHSS组(P<0.05),OHSS组BMI、基础卵泡刺激素(bFSH)、AMH/AFC显著低于非OHSS组(P<0.05)(表1)。
表1 两组患者一般情况比较(-±s)
促排卵过程中激素水平比较:两组患者间拮抗剂启动日孕酮、扳机日LH、拮抗剂启动日LH/基础LH比较均无显著差异(P>0.05);OHSS组拮抗剂启动日(LH、E2)、拮抗剂启动剂量、拮抗剂天数、拮抗剂总量、扳机日(E2、孕酮)均显著高于非OHSS组(P<0.05);OHSS组Gn启动剂量、Gn天数、Gn总量、扳机日FSH、扳机日LH/拮抗剂启动日LH、扳机日LH/基础LH均显著低于非OHSS组(P<0.05)(表2)。
表2 两组患者促排卵过程中生殖激素水平比较(-±s)
二、单因素Logistic回归分析OHSS相关危险因素
单因素Logistic回归分析结果显示,BMI、bLH、bFSH、AMH、AFC、Gn启动剂量、Gn天数、Gn总量、拮抗剂启动日(E2、LH)、拮抗剂启动剂量、拮抗剂天数、拮抗剂总量、扳机日(E2、孕酮、FSH)、扳机日LH/拮抗剂日LH、扳机日LH/bLH等18个因素与OHSS的发生显著相关(P<0.05)(表3)。
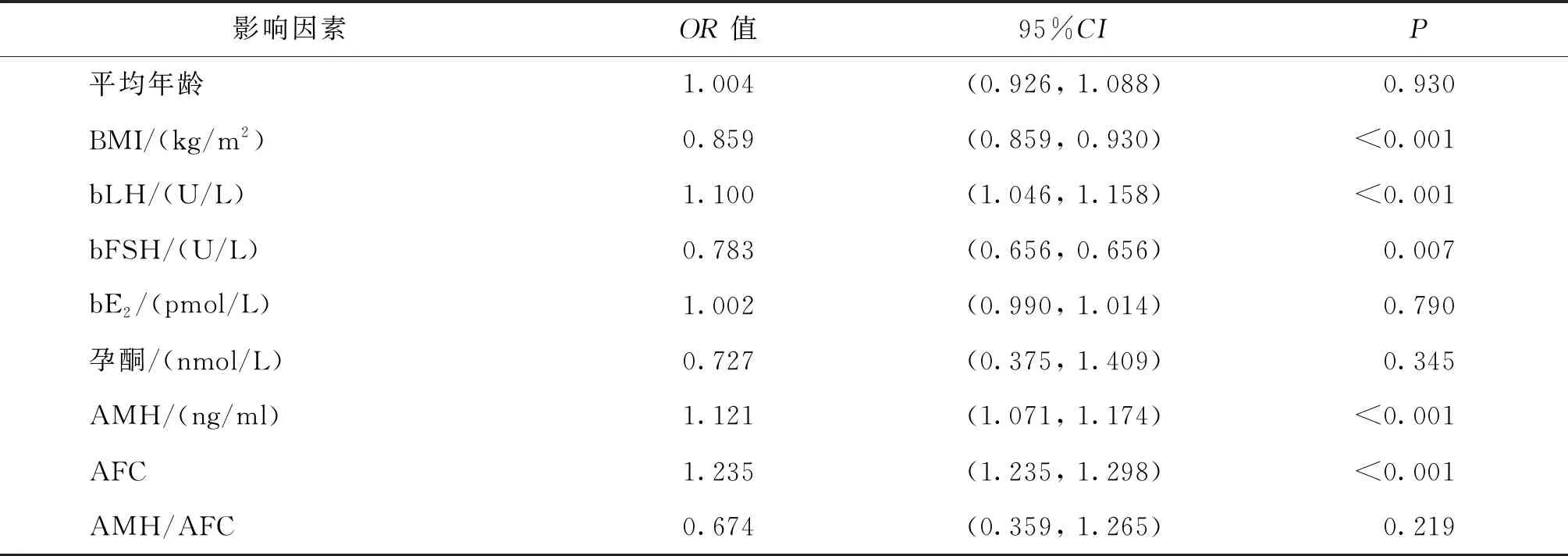
表3 单因素Logistic回归分析OHSS相关危险因素
三、多因素Logistic回归分析OHSS相关危险因素
使用R软件“MASS”包以发生OHSS为因变量,以25个指标作为自变量,采用向后逐步回归进行变量筛选,共筛选出AFC、Gn启动剂量、Gn天数、拮抗剂启动日LH、拮抗剂启动日孕酮、拮抗剂总量、扳机日(E2、孕酮)8个预测变量。对上述8个变量进行多因素Logistic回归分析,结果显示,AFC、Gn启动剂量、Gn天数、扳机日(E2、孕酮)为OHSS独立危险因素(P<0.05)(表4)。
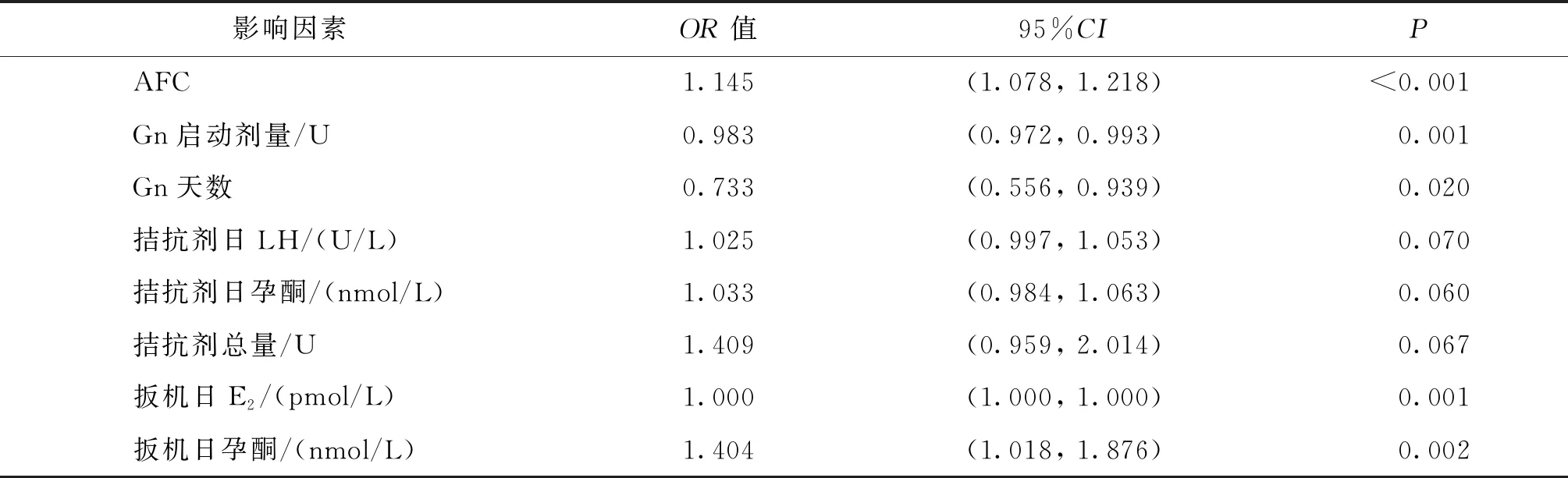
表4 多因素Logistic回归分析OHSS相关危险因素
四、LASSO回归分析OHSS相关危险因素
鉴于自变量之间共线性的存在,为评估危险因素筛选可靠性,利用R软件“Corrplot”、“Glmnet”包对25个变量进行LASSO回归筛选危险因素并进行交叉验证,根据最优λ值(λ=0.000 048)筛选出3个预测变量(AFC、扳机日E2及扳机日孕酮),纳入LASSO模型(图1)。
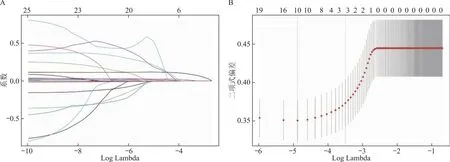
A:LASSO筛选路径图;B:LASSO模型交叉验证筛选最优λ过程图。图1 LASSO回归过程分析图
五、3种模型的ROC曲线分析
采用R软件“pROC”包绘制3种预测模型的ROC曲线,根据ROC曲线下面积(AUC)及95%置信区间(95%CI)以评价模型区分度。ROC曲线结果显示,Logistic单因素模型[AUC=0.874,95%CI(0.834,0.914)],逐步回归法模型[AUC=0.859,95%CI(0.816,0.902)],LASSO回归模型[AUC=0.839,95%CI(0.791,0.887)]。根据约登指数(约登指数=敏感度+特异度)最大时选定阈值,其对应的敏感性及特异性分别为,单因素模型的敏感性为73.0%,特异性为86.9%;逐步回归法的敏感性为68.0%,特异性为91.8%;LASSO回归的敏感性为64.3%,特异性为91.8%(图2)。采用R软件“Caret”包分别对3种模型重抽样500次进行内部验证,结果显示,内部验证的C-index指数分别为0.830(Logistic单因素模型),0.848(逐步回归法),0.835(LASSO回归)。
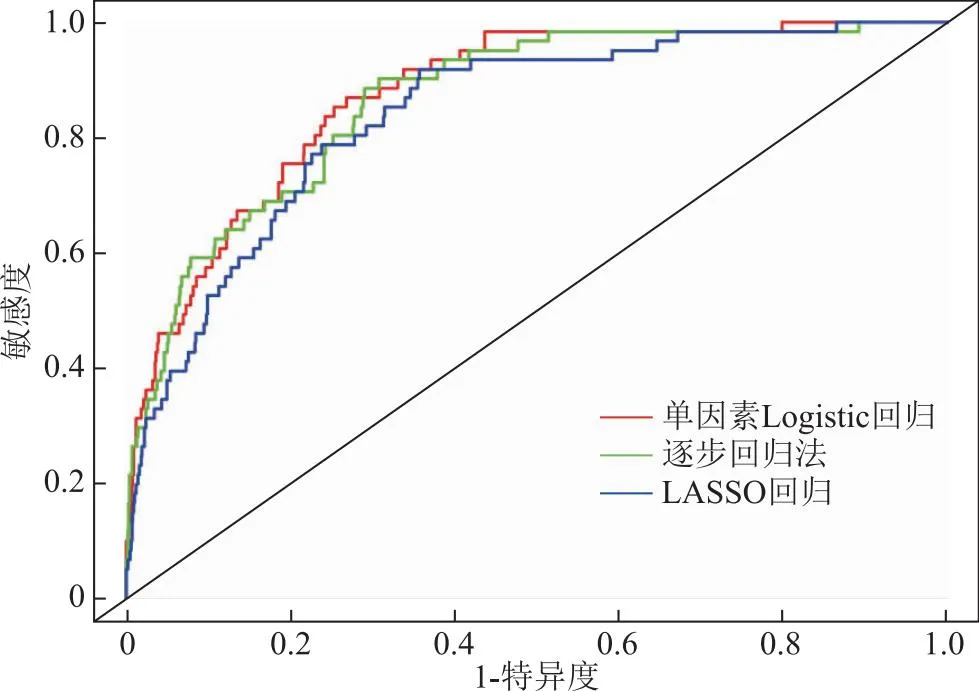
图2 3种模型预测OHSS发生的ROC曲线
六、3种模型的OHSS预测结果校准度评价
采用R软件“Resource Selection”、“Rms”包进行Hosmer-Lemeshow拟合优度检验评价模型校准度,并绘制OHSS校准曲线。OHSS校准曲线结果显示,Logistic单因素(χ2=8.473,P=0.389),逐步回归法(χ2=11.412,P=0.179),LASSO回归(χ2=13.361,P=0.100),模型的拟合度均较好(P>0.05)(图3)。

A:Logistic单因素模型;B:逐步回归模型;C:LASSO回归模型。图3 OHSS校准曲线
七、预测模型区分度及校准度的综合评价
采用R软件“rms”包绘制Brier评分曲线以综合评价预测模型的区分度及校准度,结果显示,临床预测模型的Brier评分Logistic单因素模型为0.047分,逐步回归法模型为0.045分,LASSO回归模型为0.043分,均<0.25分,表明模型的预测能力较好。
八、预测模型的临床决策(DCA)曲线
采用R软件“rmda”包绘制预测模型的DCA曲线,结果显示,3种预测模型的DCA曲线均远离这两条较为极端的参考线(全阴性,None,此时净获益为0;全阳性,All,此时净获益为斜率的负值)(图4)。
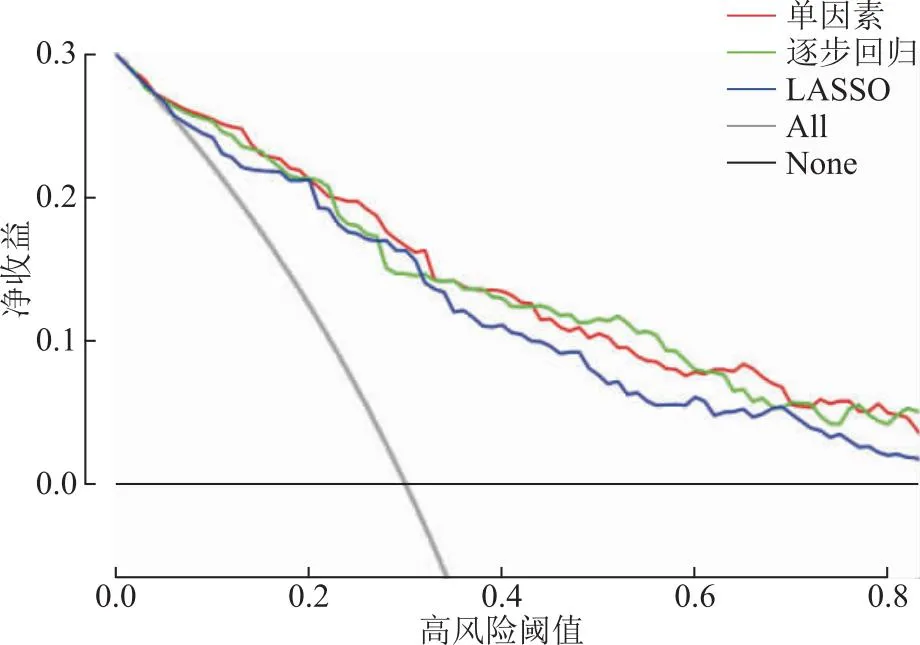
图4 预测模型的DCA曲线
九、LASSO回归预测模型列线图
将LASSO回归筛选得到的3个因素利用R语言rms包中“lrm”函数建立Logistic回归模型,使用“Plot”函数进一步制得列线图评分系统。AFC、扳机日E2及扳机日孕酮的具体分值均垂直对应于第1行得分,AFC、扳机日E2及扳机日孕酮的评分得分相加,即可得到第5行的总得分,每例患者的总得分再垂直对应于OHSS预测风险,即可得到每个患者发生OHSS的概率(图5)。

图5 根据LASSO回归模型预测OHSS的列线图
讨 论
PCOS患者是典型的高反应人群,因其局部高雄环境放大胰岛素样生长因子信号,致其对外源性Gn的敏感性升高,从而使原本较多数量的卵泡进一步募集,致大量卵泡发育,外周血E2显著升高,诱使OHSS发生。血管生成因子家族的原型成员内皮生长因子(VEGF),调节生理和病理血管生成,也在OHSS的病理生理学中起关键作用。卵巢刺激周期中给予HCG后,VEGF导致血管通透性增加,促使液体从血管床到血管外间隙的转移,促使OHSS发生。PCOS患者卵巢及循环血管VEGF浓度升高与OHSS的发生风险升高相关[9]。
本研究针对患者基本情况、基础内分泌、用药各阶段激素水平、LH变化量及用药方案等因素与是否发生OHSS行Logistic单因素回归分析,得到18个与OHSS发生显著相关的因素。另外,利用逐步回归、LASSO回归进一步限制纳入变量,分别构建3种预测模型。3种分别为:Logistic单因素预测模型AUC=0.874,逐步回归法预测模型AUC=0.859,LASSO回归法预测模型AUC=0.839,模型预测能力均为中等。其中LASSO回归筛选获得的3个因素(AFC、扳机日E2及扳机日孕酮)较好地解释了OHSS的发生风险,加入逐步回归法筛选获得的另外2个因素(Gn启动剂量、Gn天数)可以稍提升模型效能,单因素分析获得的其他因素如BMI、bLH及bFSH等与OHSS发生具有显著相关性,但对模型效能的提升并不显著。在内部验证中,C-index指数分别为0.830、0.848、0.835,且校准曲线中验证组的预测值和实际值基本一致,表明3种模型的评分系统均具有较好的稳定性。拟合优度检验,Brier评分,临床决策曲线结果显示,3种模型区分度、校准度均相似;LASSO回归模型的净获益稍逊于另外两种,加入另外2个因素(Gn启动剂量、Gn天数)分析后,净获益曲线与单因素模型相似。
PCOS患者下丘脑释放的GnRH脉冲频率改变,以致患者血清LH水平异常升高,同时早期出现LH峰的概率增加。Bosch等[10]研究发现,PCOS患者行GnRH-ant方案时早发性LH峰的概率约26.92%。LH与E2合成密切相关,其直接与卵泡膜细胞上的LH受体结合,刺激合成E2[11-12],由此诱发OHSS。因此,本研究纳入拮抗剂治疗3个时间节点(基础水平、拮抗剂启动日、扳机启动日)的LH、E2水平进行危险因素筛选。Wang等[13]针对促排卵过程中血清LH变化幅度提出了新的结局预测指标,即扳机日与基础LH的比值(扳机日LH/bLH)。因此,本研究同时纳入拮抗剂启动日LH/bLH、扳机日LH/拮抗剂启动日LH、扳机日LH/bLH,分析LH变化与OHSS的相关性。本研究结果显示,bLH、拮抗剂启动日LH、扳机日LH/拮抗剂启动日LH、扳机日LH/bLH均与OHSS的发生显著相关(P<0.05),提示各阶段LH水平,拮抗剂和HCG使用前后LH的变化量均与OHSS发生相关。
AMH、AFC是卵巢储备标志物,能够对外源性Gn产生反应[14-15]。血清AMH浓度反映了生长卵泡的数量以及颗粒细胞产生AMH的能力。PCOS患者AMH水平升高,不仅是因为AFC增多所致的累积效应,同时由于患者颗粒细胞合成分泌AMH的能力增强、单个卵泡产生AMH量增加。王馥新等[16]使用AMH/AFC比值代表平均每个卵泡产生AMH量,来反应PCOS患者的卵巢反应性。已有数篇研究证实了AMH、AFC、BMI对PCOS患者卵巢反应性及发生OHSS的风险预测作用[17-20]。因此本研究纳入AMH、AFC及AMH/AFC进行危险因素筛选,结果显示,AMH、AFC均与OHSS相关;AFC则为OHSS重要预测因素。同时扳机日E2、扳机日孕酮与OHSS风险预测显著相关,其机制可能是卵泡晚期成熟卵泡增多致激素过度分泌。
本研究仍然存在以下局限:本研究属于单中心回顾性研究,其预测模型还有待于多中心大样本数据进行验证;AFC计数具有主观性,未计入低于所用超声检查灵敏度极限的卵泡数目可能导致结果产生偏倚。
综上所述,AFC、扳机日E2及扳机日孕酮为解释OHSS发生风险的最重要的3个因素;Gn启动剂量、Gn天数也与预测OHSS发生风险相关;BMI、bLH、bFSH、AMH、Gn总量、拮抗剂启动日E2、拮抗剂启动日孕酮、拮抗剂启动剂量、拮抗剂天数、拮抗剂总量、扳机日FSH、扳机日LH/拮抗剂启动日LH及扳机日LH/bLH等与OHSS发生具有显著相关性,但因对模型效能的提升并不显著,所以可以不纳入预测模型。
