妊娠糖尿病患者NLRP3、CTRP6和IL-1β检测的临床意义
2023-12-19钱琳玉梁卫芳唐思晨
钱琳玉 梁卫芳 唐思晨
(1.南通市妇幼保健院,江苏 南通 226000;2.南通市中医院,江苏 南通 226000)
妊娠糖尿病(gestational diabetes mellitus,GDM)是妊娠女性常见的并发症,我国GDM发病率为1%~5%,近年来呈逐年上升趋势[1]。GDM多发生于妊娠中晚期,若未得到及时、有效的治疗,可导致母婴出现不良结局,因此寻找GDM相关的生物标志物具有重要意义[2]。孕妇在妊娠中晚期时体内抗胰岛素样物质水平升高,导致其对胰岛素的敏感性下降,而当机体难以分泌足量的胰岛素时,将导致血糖升高,促使GDM发生,因此胰岛素抵抗在GDM的发生、发展中扮演着关键角色[3]。C1q/肿瘤坏死因子相关蛋白是与脂联素有同源序列的蛋白家族,与多种疾病的发生密切相关。C1q/肿瘤坏死因子相关蛋白 6(C1q/tumor necrosis factor-related protein 6,CTRP6)作为其家族成员之一,在糖尿病中发挥重要作用。有研究结果显示,CTRP6与中国人群胰岛素抵抗和糖尿病的发生、发展密切相关[4-5],但关于其在GDM中表达情况的研究较少。NOD样受体蛋白3(NOD-like receptor protein,NLRP3)炎症小体是一种蛋白复合体,主要参与机体炎性免疫反应。NLRP3炎症小体受到代谢性应激信号刺激会进一步激活一系列炎症因子,如白细胞介素1β(interleukin 1 beta,IL-1β)。在机体处于慢性高血糖状态时,IL-1β水平会显著上升,其受体表达上调[6]。本研究拟探讨血清NLRP3、CTRP6、IL-1β水平与GDM和妊娠结局的关系,旨在为GDM的防控和诊治提供参考。
1 材料和方法
1.1 研究对象
选取2016年1月-2020年12月南通市妇幼保健院GDM孕妇145例(GDM组)。以同期南通市妇幼保健院145例正常孕妇作为对照组。本研究经南通市妇幼保健院伦理委员会批准(Y2017035号),所有研究对象均知情同意。
1.2 纳入和排除标准
GDM组纳入标准:1)年龄≥20周岁;2)GDM诊断符合《妊娠合并糖尿病诊治指南(2014)》[7]中的相关标准(妊娠24~28周行口服葡萄糖耐量试验,空腹和口服75 g葡萄糖后1、2 h的血糖阈值分别为5.1、10.0、8.5 mmol/L,任意1个时间点血糖值≥阈值即确诊为GDM)。
对照组纳入标准:1)年龄≥20周岁;2)近1个月内产检健康;3)既往无糖尿病史或糖尿病家族史;4)孕妇及其家属知情且同意。
排除标准:1)有糖尿病史或糖尿病家族史;2)合并恶性肿瘤;3)有甲状腺功能障碍、高血压、心血管疾病等基础疾病史;4)胎儿患先天性疾病;5)存在母体或胎儿感染;6)依从性差,无法配合本研究。
1.3 方法
收集所有研究对象的孕周、年龄、孕次、体重指数(body mass index,BMI)等一般资料和实验室检测结果,包括总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)。采集所有研究对象孕26周时的空腹(禁食12 h)静脉血5 mL,1 200×g离心5 min,分离血清。采用BK-400生化分析仪(山东博科生物集团)和配套试剂检测餐前空腹血糖(fasting plasma glucose,FPG),采用H9全自动糖化血红蛋白检测仪(深圳普门科技股份有限公司)和配套试剂检测糖化血红蛋白(glycated hemoglobin A1c,HbA1c)。采用CI1000化学发光免疫分析仪(北京利德曼生化股份有限公司)和配套试剂检测空腹胰岛素(fasting insulin,FINS)。采用酶联免疫吸附试验检测CTRP6、NLRP3、IL-1β水平,试剂盒购自上海酶联生物科技有限公司,检测仪器为Microlab STAR多功能酶标仪(瑞士Hamilton公司)。计算胰岛β细胞功能指数(homa-beta cell function index,HOMA-β)、胰岛素抵抗指数(homeostasis model assessment of insulin resistance,HOMA-IR):HOMAIR=FPG×FINS/22.5,HOMA-β=20×FINS(FPG-3.5)[8]。
对所有孕妇随访至妊娠结束,不良妊娠结局包括羊水过多、胎膜早破、产后出血、产褥感染、胎儿窘迫、巨大儿、早产儿、新生儿窒息、新生儿低血糖。根据GDM孕妇妊娠结局分为不良妊娠组(40例)和正常妊娠组(105例)。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析。呈正态分布的计量资料以±s表示,2个组之间比较采用t检验。计数资料以例或率表示,组间比较采用χ2检验。采用Pearson相关分析评估GDM组各项指标之间的相关性。采用受试者工作特征(receiver operating characteristic,ROC)曲线评价各项指标判断不良妊娠结局的效能。以P<0.05为差异有统计学意义。
2 结果
2.1 GDM组和对照组一般资料比较
G D M 组和对照组年龄、孕周、孕次、BMI、TC、TG、LDL-C和HDL-C差异均无统计学意义(P>0.05)。见表1。
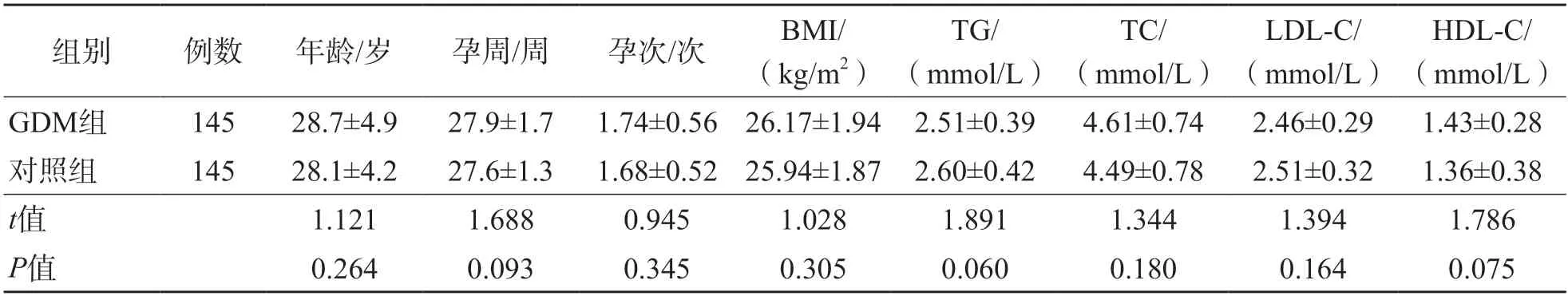
表1 GDM组和对照组一般资料比较
2.2 GDM组和对照组各项指标比较
与对照组比较,GDM组CTRP6、NLRP3、IL-1β、FINS、HbA1c、FPG、HOMA-IR显著升高(P<0.05),HOMA-β显著降低(P<0.001)。见表2。

表2 GDM组和对照组各项指标比较
2.3 GDM患者各项指标的相关性
Pearson相关分析结果显示,CTRP6、NLRP3、IL-1β与FINS、HbA1c、FPG、HOMAIR呈正相关(P<0.05),与HOMA-β呈负相关(P<0.05)。见表3。
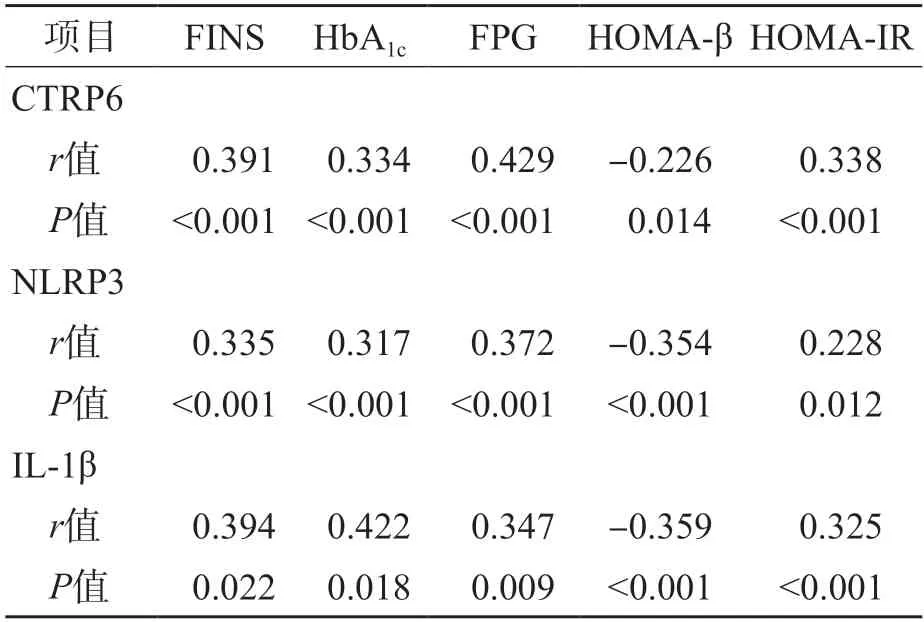
表3 GDM患者各项指标之间的相关性
2.4 不良妊娠组和正常妊娠组各项指标比较
与正常妊娠组比较,不良妊娠组CTRP6、NLRP3、IL-1β、FINS、HbA1c、FPG、HOMAIR显著升高(P<0.05),HOMA-β显著降低(P<0.05)。见表4。

表4 不良妊娠组和正常妊娠组各项指标比较
2.5 各项指标判断GDM孕妇不良妊娠结局的效能
ROC曲线分析结果显示,FINS、HbA1c、FPG、HOMA-β、HOMA-IR判断GDM孕妇不良妊娠结局的曲线下面积(area under curve,AUC)均<0.7,CTRP6、NLRP3和IL-1β判断GDM孕妇不良妊娠结局的AUC分别为0.846、0.802、0.871,采用Logistic回归分析建立3项指标的联合检测方程:Logit(P)=0.002×CTRP6-0.009×IL-6+0.029×TNF-α。三者指标联合检测的AUC为0.931。见表5、图1

图1 各项指标判断GDM孕妇不良妊娠结局的ROC曲线

表5 各项指标判断GDM孕妇不良妊娠结局的效能
3 讨论
GDM可导致孕产妇分娩难度加大,并发症发生风险增加,严重影响母婴健康[9]。因此,GDM的早期诊断和治疗是妇产科研究的重点。
脂联素作为脂肪分泌因子之一,其水平的高低可能影响胰岛素分泌,与胰岛素抵抗密切相关。CTRP6作为脂联素的同源蛋白,在肥胖的发生、发展中起重要作用[10]。有研究结果显示,血清CTRP6水平与胰岛素抵抗密切相关,并可通过调节胰岛素抵抗参与糖尿病的发生、发展[11]。慢性炎症反应也参与了GDM的发生、发展。有研究发现,妊娠期女性脂肪组织和胎盘可分泌炎症因子,提示炎症反应与GDM的发生密切相关[12]。NOD样受体蛋白是机体固有免疫系统中的关键因子,主要由NLRP3、凋亡相关微粒蛋白和无活性的半胱氨酸天冬氨酸蛋白酶1前体组成。既往研究发现,2型糖尿病患者NLRP3炎症小体高表达与糖代谢紊乱密切相关[13]。有研究结果显示,2型糖尿病患者外周血NLRP3炎症小体及其下游因子水平均高于正常对照者(P<0.05),IL-1β作为NLRP3炎症小体的下游因子,在2型糖尿病胰岛β细胞凋亡中起关键作用[14]。本研究结果显示,与正常妊娠女性比较,GDM孕妇血清CTRP6、NLRP3和IL-1β水平显著升高(P<0.05),且Pearson相关分析结果显示,GDM孕妇血清CTRP6、NLRP3和IL-1β水平与FINS、HbA1c、FPG、HOMA-IR呈正相关(P<0.05),与HOMA-β呈负相关(P<0.05)。这提示CTRP6、NLRP3和IL-1β水平可能通过调节胰岛素抵抗参与GDM的发生、发展。
既往关于CTRP6、NLRP3炎症小体、IL-1β的研究多集中在其对GDM的诊断价值,其预测GDM孕妇妊娠结局的报道尚少。有研究结果显示,妊娠期妇女发生宫内感染时,会诱导IL-1β产生,激活核因子-κB通路,产生多种细胞因子、生长因子、黏附因子、细胞因子受体和急性时相反应蛋白,抑制蜕膜细胞分泌催乳素,进而导致早产[15]。在发生早产孕妇绒毛膜和羊膜中,NLRP3炎症小体、IL-1β水平升高,并且NLRP3炎症小体的激活提高了成熟IL-1β的活性,提示NLRP3炎症小体与早产有关[16]。本研究结果显示,不良妊娠结局组CTRP6、NLRP3、IL-1β、FINS、HbA1c、FPG、HOMAIR显著高于正常妊娠结局组(P<0.05),HOMA-β显著低于正常妊娠结局组(P<0.05);ROC曲线分析结果显示,CTRP6、NLRP3和IL-1β判断不良妊娠结局的AUC分别为0.846、0.802、0.871,三者联合检测的AUC为0.933。提示联合检测CTRP6、NLRP3、IL-1β在辅助预测妊娠结局中有较高的临床价值。
本研究尚有不足之处:1)未检测妊娠各个阶段CTRP6、NLRP3、IL-1β水平的变化情况,难以获得动态数据以分析最佳诊断时期;2)仅随访至孕妇分娩,未探讨CTRP6、NLRP3、IL-1β水平对孕产妇和新生儿的远期影响。
综上所述,GDM孕妇CTRP6、NLRP3、IL-1β水平升高,且与胰岛素抵抗和血糖水平密切相关。CTRP6、NLRP3、IL-1β联合检测在判断不良妊娠结局中有较高的临床价值。
