364例横纹肌溶解综合征临床特征及并发急性肾损伤后的临床疗效观察
2023-12-18李苗苗刘音李周平薛晓艳
李苗苗,刘音,李周平,薛晓艳
航天中心医院重症医学科,北京 100049
横纹肌溶解综合征(rhabdomyolysis,RM)是指由一系列影响横纹肌细胞膜、膜通道及其能量供应的多种遗传性或获得性疾病所致的横纹肌损伤、细胞膜完整性改变、细胞内容物(如蛋白、离子、酶)等物质释放入血液中的临床综合征[1]。RM常伴有代谢紊乱、急性肾损伤(acute kidney injury,AKI)等一系列并发症[2],其特征为血清肌酸激酶(creatine kinase,CK)升高、血清肌球蛋白升高及肌球蛋白尿,典型临床表现为肌肉疼痛、肿胀、棕色尿等。RM易导致AKI,若不能有效控制病情发展,有可能并发急性肾衰竭(15%~40%),其病死率高达20%[3-4]。
RM根据病因可分为创伤性RM和非创伤性RM,目前临床超过80%为非创伤性RM[2]。早期研究多集中于创伤性RM。20世纪70年代以后,中外学者开始相继报道各类非创伤性RM[5],其中报道较多的病因包括肌肉活动(剧烈运动、强体力劳动)、直接肌肉损伤、免疫性疾病、哈夫病[6]、代谢紊乱、药物(降血压药物、哮喘药物或者精神类药物)中毒、感染、蜂蜇伤、遗传疾病、高热等。在20世纪50年代以前,RM并发急性肾衰竭的病死率高达80%~95%[2],随着连续性血液净化(continuous blood purification,CBP)治疗在临床上的广泛应用,RM的病死率渐趋下降。近年来,CBP治疗已从连续性肾脏替代治疗发展到了非肾疾病干预,并在危重患者,特别是多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)、AKI、创伤、中毒等患者的抢救和治疗中得到广泛应用[7]。某院于2009年开始探索性使用CBP治疗RM并取得了较好的临床疗效,不断总结经验,提高了重型RM患者及RM并发AKI患者的抢救成功率。对RM进行早期诊治,对并发AKI患者及早进行CBP治疗能有效降低病死率。本研究对RM的发病诱因、临床表现及并发AKI后的CBP治疗时机、相关化验指标水平变化和预后等进行探索及分析,以期为临床精细化治疗RM提供参考,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取2006年1月~2023年1月某院收治的364例RM患者为研究对象。纳入标准:符合诊断标准[2]、确诊RM者。诊断标准包括:①不同程度的肌肉肿胀,肌无力,肌痛。②血清CK峰值升高至正常值5倍以上,或>1000U/L。③实验室检查结果显示P+升高、K+升高、Ca2+降低、代谢性酸中毒。④高分解代谢状态。排除标准:①入院24h内死亡或自动出院者。②资料缺失60%以上者。③发病前肾功能不全患者。
1.2 分组方法
根据入院后患者是否发生AKI分为AKI组和非AKI组。按照国际AKI临床实践指南[Kidney Disease:ImprovingGlobalOutcomes(KDIGO)ClinicalPracticeGuidelineforAcuteKidney Injury][8]诊断患者有无AKI,具体诊断标准为:肾功能在48h内突然减退,血清肌酐(serum creatinine,Scr)绝对值升高≥26.5μmoI/L,或7天内Scr绝对值较基础值上升≥50%,或尿量减少至<0.5ml/(kg·h),症状持续时间≥6h。患者符合以上任何一个标准即可诊断为AKI[9]。
AKI组患者根据是否行CBP治疗进一步分为CBP组和非CBP组。
1.3 治疗方法
根据病因对患者进行个体化综合治疗。AKI组和非AKI组均给予常规治疗,其中AKI组部分患者在常规治疗的基础上,结合病情严重程度(心功能、肾功能、肝功能、炎症指标等)、患者意愿,并在取得患者及家属同意后给予CBP治疗。
1.3.1 常规治疗
所有患者入院后均迅速建立静脉通路,早期充分补液水化,输注晶体液,尽快恢复血容量及尿量,观察24h尿量,通过静脉滴注氯化钠注射液(安徽双鹤药业有限责任公司,国药准字H34023608,规格250ml∶2.25g)2~3L/d以扩容,静脉滴注碳酸氢钠注射液(江苏正大丰海制药有限公司,国药准字H32026207,规格250ml∶12.5g)2~5mmol/kg,4~8h滴完,使尿液pH维持在6.5~7.0范围内,促进肌红蛋白(myoglobin,Mb)从肾脏排出。针对RM的严重程度给予对症治疗[10]。避免应用肾毒性药物,酌情给予保肝降酶等治疗,减轻Mb的细胞毒性,维持电解质及酸碱平衡。根据不同病因给予抗感染、手术、小剂量激素、营养支持等对症处理[11]。
1.3.2 CBP治疗
全部患者均使用百特Aquarius血滤机(百特国际有限公司)、AV600S空心纤维血液透析滤过器(江苏朗生生命科技有限公司)进行血液滤过治疗。因股静脉周围无重要组织结构,容易操作,风险小[7],因此全部患者均采用股静脉建立血管通路;所有患者均采用连续性静脉-静脉血液滤过透析(continuous veno-venous hemofiltration,CVVH)模式;血流量为120~250ml/min;置换液使用相同配方,流量为3L/h;采用前后同时稀释的稀释法;大多数患者采用肝素抗凝法,肝素钠注射液(常州千红生化制药股份有限公司,国药准字H32022088,规格2ml∶12500单位)剂量需进行个体化调整,有明显出血倾向患者采用无肝素抗凝法,采用血液保存液(Ⅰ)(四川南格尔生物科技有限公司,国药准字H200583787,规格500ml)抗凝;根据患者病情设定治疗时间为12~72h,超滤率为50~300ml/h;治疗期间给予24h心电监护,准确记录患者24h出入液量,根据前1h液体平衡情况决定液体入量及超滤液量,并根据患者尿量和水肿等情况随时调整,保持出入平衡,以维持水电解质的平衡和循环稳定,根据检测结果及时调整机器参数和置换液配方。
1.4 观察指标
1.4.1 基线资料
收集并分析患者性别、年龄、急性生理和慢性健康状况Ⅱ评分(acute physiology and chronic health evaluation-Ⅱ score,APACHE-Ⅱ)、RM发病诱因、RM临床表现等基线资料。
1.4.2 RM并发AKI患者的临床疗效
临床上详细记录了患者的生命体征、24h尿量变化、尿常规、肾功能及电解质、心肌肌钙蛋白I及心电图等多种指标水平变化情况。基于本试验研究目的,重点观察CBP组、非CBP组治疗前后CK、Mb、丙氨酸转氨酶(alanine transaminase,ALT)、天冬氨酸转氨酶(aspartate transaminase,AST)、乳酸脱氢酶(lactate dehydrogenase,LDH)、Scr等指标的变化情况。
1.4.3 预后情况
收集并分析AKI组和非AKI组的住院时间、CBP组与非CBP组的住院期间死亡率等预后情况。
1.5 统计学方法
采用SPSS 22.0软件对数据进行统计分析。符合或近似符合正态分布的计量资料以±s表示,非正态分布的计量资料以M(P25,P75)表示,组间比较行t检验或Kruskal-Wallis秩和检验。计数资料以n(%)表示,组间比较行χ2检验或Fisher's精确概率法。P<0.05为有统计学差异。
2 结果
2.1 基线资料
2.1.1 患者性别、年龄及APACHE-Ⅱ评分
364例患者中,男性171例(46.98%),女性193例(53.02%);年龄为38(25,65)岁,年龄范围为15~85岁;入院后APACHE-Ⅱ评分为19(16,21)分。
根据患者住院期间是否发生AKI分为AKI组(n=177)和非AKI组(n=187)。其中,AKI组:男性81例(45.76%),女性96例(54.24%);年龄为40(26,66)岁;入院后APACHE-Ⅱ评分为20(17,21)分。非AKI组:男性90例(48.13%),女性97例(51.87%);年龄为36(24,60)岁;入院后APACHE-Ⅱ评分为18(14,20)分。与非AKI组比较,AKI组更多患者的年龄偏大、APACHE-Ⅱ评分更高(P<0.05)。
2.1.2 RM的发病诱因
RM发病的主要诱因为运动损伤(111例,30.49%)、哈夫病(87例,23.90%)和药物中毒(76例,20.88%),另外有39例(10.71%)患者为挤压创伤导致的RM,其他诱因还包括肌病、癫痫、高热中暑、代谢性疾病、醉酒、蜂蜇伤等,但发生概率均较低(<5%)。进一步对AKI组与非AKI组的发病诱因进行比较分析,挤压创伤、药物中毒导致的RM更易发生AKI;运动损伤、哈夫病导致RM的概率高但不易发生AKI;代谢性疾病等因素导致RM的概率较低,但有可能导致并发AKI(表1)。

表1 RM的发病诱因分析 n(%)
2.1.3 RM的临床表现
364例(100.00%)患者发病后均出现肌肉酸痛;261例(71.70%)患者有肌无力的表现;118例(32.42%)患者出现尿色改变(酱油色尿)。此外,肌肉肿胀、胸痛、恶心呕吐的发生率也较高,腹痛、发热、呼吸困难、四肢抽搐等症状发生率较低(表2)。
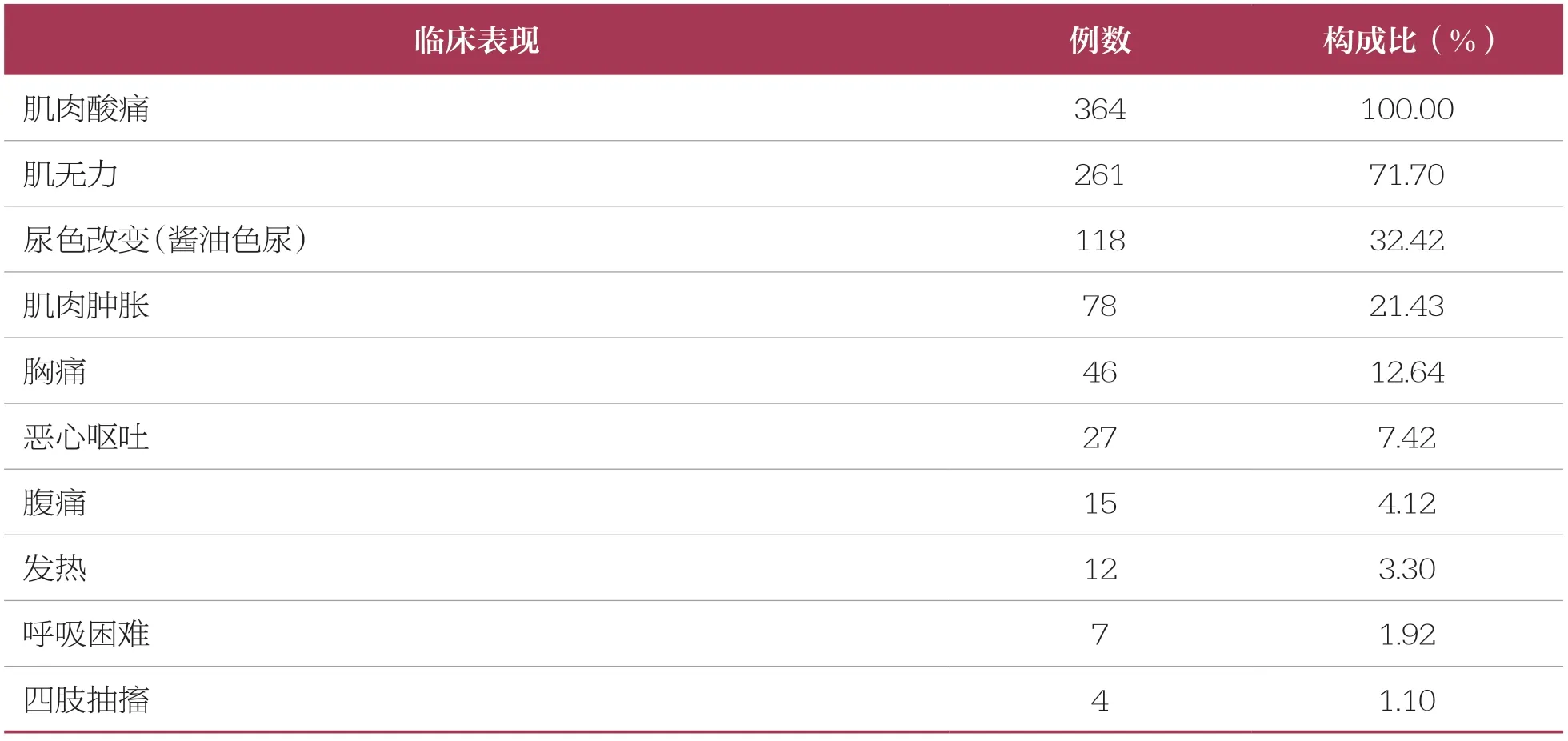
表2 364例RM患者的临床表现
2.2 RM并发AKI患者的临床疗效观察
治疗前,CBP组与非CBP组的CK、Mb、AST、ALT、LDH、Scr水平无明显差异。治疗后1周,两组各指标水平均较治疗前下降,且CBP组各指标水平均低于非CBP组(P<0.05)(表3)。
表3 AKI患者CBP治疗前后临床指标水平变化 ±s

表3 AKI患者CBP治疗前后临床指标水平变化 ±s
CK:肌酸激酶;Mb:肌红蛋白;ALT:丙氨酸转氨酶;AST:天冬氨酸转氨酶;LDH:乳酸脱氢酶;Scr:血清肌酐;a:与同组治疗前比较,P<0.05;b:与CBP组治疗后1周比较,P<0.05
CBP组(n=117)非CBP组(n=60)治疗前治疗后1周治疗前治疗后1周CK(U/L)44 852±17 5802198±568a44 654±15 7397101±974ab Mb(U/L)3411±1277458±142a3623±1590876±198ab AST(U/L)843±276320±110a823±227487±146ab ALT(U/L)321±279199±178a309±280235±166ab LDH(U/L)2612±775730±201a2574±781964±243ab Scr(μmoL/L)412±108187±119a424±113276±120ab临床指标
2.3 预后情况
364例患者住院时间为10(5,26)天。其中,AKI组住院时间[12(10,26)天]长于非AKI组[8(5,19)天,P<0.05]。
住院期间共有16例(4.40%)患者死亡,且均为RM并发AKI患者。其中,非CBP组有13例,CBP组有3例。死亡原因主要有MODS、呼吸衰竭、心力衰竭、休克、弥散性血管内凝血等。
3 讨论
3.1 RM的发病诱因及临床表现
RM的发病诱因及临床表现复杂多样。一般将引起RM的因素分为物理因素和非物理因素。其中物理因素包括挤压伤、创伤、运动损伤及肌肉活动过度等;非物理因素包括药物、毒物、感染、代谢性疾病、自身免疫性疾病及电解质紊乱等[12]。本研究中,RM患者发病的主要诱因为运动损伤、哈夫病、药物中毒和挤压创伤。
RM的典型临床表现为肌肉疼痛、肿胀、棕色尿等。本研究中,患者发病后均出现肌肉酸痛,261例(71.70%)患者有肌无力的表现,118例(32.42%)患者发现尿色改变(酱油色尿),肌肉肿胀、胸痛、恶心呕吐等发生率也较高,这些临床症状可能与肌纤维的内容物释放到血液中有关。
3.2 RM并发AKI的影响因素
RM是引起AKI的重要原因之一。RM可导致大量Mb释放入血,当超过血浆结合珠蛋白的结合能力、达到过饱和状态时,大量游离Mb可经肾小球滤过,流经远端肾小管,与T-H蛋白结合形成管型并在局部沉积,进而阻塞肾小管,最终导致AKI[4,13]。本研究中,患者病情均较重,AKI发生率为48.63%,提示早期诊断有一定困难,若能及时诊断并给予正确有效治疗,可有效改善预后[14-15]。本研究还发现,挤压创伤、药物中毒导致的RM更易发生AKI;运动损伤、哈夫病导致RM的概率高但不易发生AKI;代谢性疾病等因素导致RM的概率较低,但有可能导致并发AKI;此外,AKI组患者年龄偏大,提示AKI的发生与患者年龄也可能相关。综上,RM患者并发AKI可能与挤压创伤、药物中毒、代谢性疾病、年龄等因素相关。
3.3 RM并发AKI的CBP治疗
RM的主要并发症有AKI、电解质和代谢紊乱、MODS等,其中AKI是最主要的并发症,也是影响患者预后的重要因素,所以RM治疗的核心在于保护和改善肾功能[16]。AKI的病理基础是急性肾小管坏死[17-18]。目前有研究认为治疗RM的关键在于纠正低血容量及可能造成肾脏缺血的病因,加快Mb从血循环及肾脏清除[19]。但目前对于RM并发AKI的早期预测仍有争议[13,20]。对于RM并发AKI(尤其少尿型),有学者主张尽早采取包括血浆置换与免疫吸附在内的CBP治疗,以有效滤过清除Mb、挽救生命[21];尿量逐渐增加进入多尿期时,使用CVVH治疗能更有效地清除小分子毒素、Scr、Mb,纠正高血钾,延缓AKI进展,同时可以清除白细胞介素-1(interleukin-1,IL-1)、IL-2、干扰素-α等炎症介质[22],打破由系统性炎症反应向弥散性血管内凝血、AKI、MODS等的恶性循环发展,调节液体与酸碱平衡、改善血流动力学、重建机体免疫平衡,有效防治MODS倾向患者[23-26],改善预后。CBP治疗可通过滤过和吸附机制,持续缓慢地等渗清除Mb并对血浆晶体渗透压进行调节,减少对组织器官的影响,维持循环功能的稳定,即使对于低血压的患者,其耐受性亦较好[5]。CBP也为RM治疗药物的应用提供了容量条件,尤其是对并发肾衰竭且尿少的患者应用效果较好[27]。
3.4 RM及并发AKI的综合治疗及预后
临床治疗RM及并发AKI患者时,需使用大剂量碳酸氢钠碱化尿液,以促进肾小管内Mb溶解,同时需注意营养支持治疗、预防感染[28],且RM相关并发症的防治要贯穿始终。在AKI早期行CBP治疗,可在降低全身炎症反应的同时减轻患者痛苦。本研究结果显示,治疗后,AKI组CK、Mb、AST、ALT、LDH、Scr水平均较治疗前下降,且CBP组各指标水平均低于非CBP组。全部患者中16例(4.40%)患者死亡,均为RM并发AKI患者,其中非CBP组有13例,CBP组有3例。主要死亡原因是MODS、呼吸衰竭、心力衰竭、休克、弥散性血管内凝血等。
RM早期诊断和治疗对于改善疾病预后具有重要意义,针对RM的严重程度给予有效对症治疗十分关键。本研究为单中心回顾性研究,大多病例病情较重,AKI发生率高,但给予及时积极治疗后,大部分患者肌痛症状在3天后消失,CK在1周左右恢复正常,尿常规指标3天左右恢复正常。
综上所述,RM是一种病因复杂、临床表现和并发症多样的疾病,临床诊治过程中应时刻保持警惕,掌握其流行病学及临床特点,尽早进行诊断并给予有效治疗。AKI的发生与患者年龄和多种发病诱因密切相关,CBP治疗可有效降低患者CK水平、改善肾功能、提高抢救成功率,因此必要时应尽早采取包括血浆置换与免疫吸附在内的血液净化治疗,以防止MODS的发生,改善患者预后。
