多发伤儿童肝功能损害的临床分析
2023-12-14陆巍峰
叶 辉,张 明,朱 强,陆巍峰*
1南京医科大学附属儿童医院SICU,2普外科,江苏 南京 210008
肝脏作为人体的代谢器官,参与物质代谢、合成蛋白质和产生消化酶、生成胆汁和排泄,将人体代谢过程中产生的废物及毒素解毒并排出体外,并参与免疫功能调节,产生凝血因子等[1]。儿童时期肝脏相对较大,含氧量及对氧的需求量较高,肝脏的直接损伤及外伤后缺血缺氧等因素均可能导致不同程度的肝功能损害。
在发达国家,成人肝功能损害的病因主要是酒精和药物性肝病,国内则以乙型病毒性肝炎(hepatitis B viral,HBV)感染最为常见[2],儿童的病因随年龄、地域、遗传背景等不同而不同。儿童肝功能损害引起越来越多的临床医生重视,引起肝功能损害的原因很多,以病毒为主的多种病原学感染性因素最多见[3],其次包括遗传代谢病、对乙酰氨基酚等药物[4]和毒蕈等毒物中毒[5]等因素,但目前外伤尤其多发性损伤后致儿童肝功能损害的研究较少,本研究针对本院多发伤儿童急性肝功能损害进行临床特点分析,以帮助对儿童外伤后急性肝功能损害的早期发现和诊治。
1 对象和方法
1.1 对象
选取2016 年1 月—2022 年12 月南京医科大学附属儿童医院多发伤住院患儿216 例,出现肝功能损害74 例,其中,男42 例,女32 例;年龄6 个月~14岁,平均4 岁5 个月。排除存在原发性肝胆疾病所致肝功能异常病例。本研究经院伦理委员会批准,并经患儿家属知情同意。
1.2 方法
所有患儿入院后完善腹部CT、B超等影像学检查,收集患者血常规、C反应蛋白、肝肾功能、凝血功能、生化指标、传染病4项等,婴幼儿完善TORCH、甲状腺功能检查。丙氨酸氨基转移酶(alanine aminotransferase,ALT)>40 U/L为肝功能异常的诊断标准(正常值0~40 U/L),可合并有天门冬氨酸氨基转移酶(aspartate aminotransferse,AST)、血清总胆红素(total bilirubin,TBIL)和直接胆红素(direct bilirubin,DBIL)升高。
所有肝功能异常的多发伤患儿入院后除治疗原发病外,均按原则监测生命体征,给予营养支持,预防继发感染,防止出血,维持水电解质平衡,并予以还原型谷胱甘肽、复方甘草酸酐以及熊去氧胆酸护肝等综合救治。肝功能分析用COBAS 8000 全自动生化分析检测系统检测。药物性肝损害患者确定方法:患儿有服用可疑致肝功能损害药物史1 周以上,排除其他原因所致肝功能损害。
2 结果
2.1 发病率及病因分析
216 例多发伤患儿中发生肝功能损害74 例(34.26%,表1)。外伤直接导致肝脏挫伤25 例(33.78%),失血性休克导致肝功能损害21 例(28.38%),肺挫伤、血气胸、急性呼吸呼吸窘迫综合征、癫痫等所致呼吸衰竭导致肝功能损害16 例(21.62%),药物性肝功能损害3 例(4.05%),心肺复苏后肝功能损伤3例(4.05%),以上非单一因素所致肝功能损害6 例(8.11%)。肝挫伤影像学表现为肝叶挫伤血肿17例,肝包膜下血肿8例。致患儿药物性肝损的药物种类解热镇痛药2例,抗癫痫药1例。
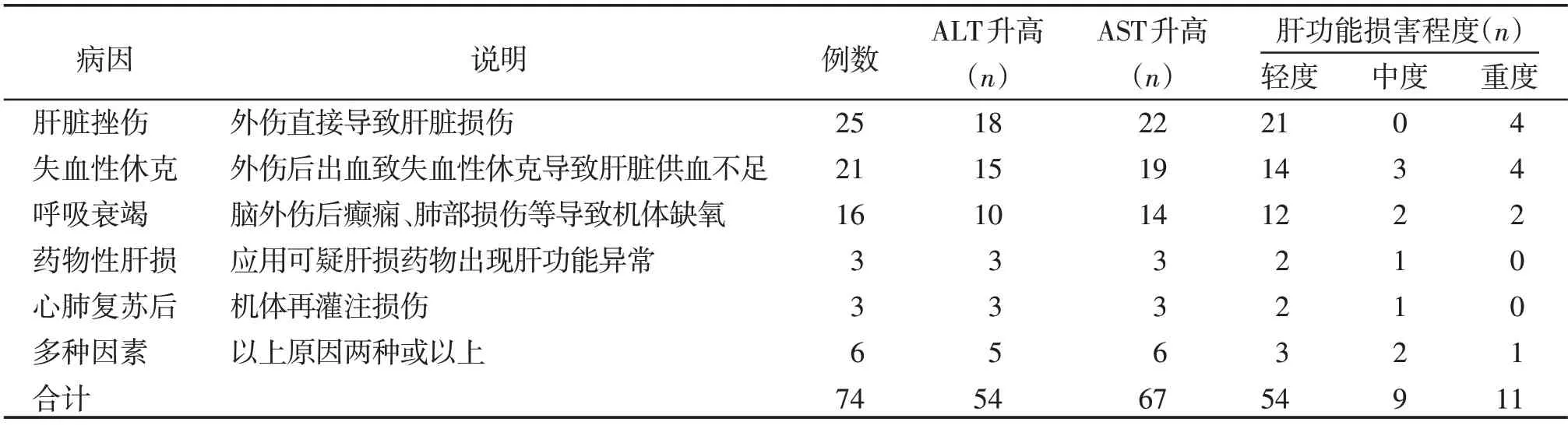
表1 74例多发伤儿童肝功能损害因素分布
2.2 转归
治愈标准:出院时临床症状、体征完全消失或明显改善,肝脏CT、B 超等影像学表现正常,ALT、AST、胆红素等生化指标正常;好转标准:出院时临床症状好转,ALT、AST、胆红素等较入院时下降大于50%;加重标准:症状、体征无改善,肝功能指标改善不明显或病情加重、死亡。以此标准,治愈60 例(81.10%),好转13 例(17.60%),放弃治疗1 例(1.30%)。
3 讨论
儿童多发伤80%为道路交通事故,其次为坠落伤和撞击伤等严重外伤所致,虐待也是少见原因之一[6],多发伤所致肝外伤是儿童最常见的闭合性腹部损伤之一[7],也是导致儿童创伤性死亡的主要原因之一。伤后除早期有影像学表现的肝挫伤外,外伤后缺血、缺氧、药物等因素亦可能导致不同程度的肝功能损害。如果儿童肝功能损害不及时进行有效诊治,轻则耽误治疗,延长住院时间,重则影响到儿童生长发育,甚至危及儿童生命安全。本研究显示多发伤儿童发生肝功能异常发生率高,216 例多发伤患儿中肝功能损害74例(32.9%),一旦发生,患儿ICU 时间、住院时间延长,并发症增加,肝功能损害可使医疗资源耗费增加,结局不良。血清酶学检测是目前临床应用最有价值的实验室检测肝功能方法之一,血清ALT是反映肝细胞损害最直接和最敏感的指标,其升高程度与肝损伤严重程度及预后相关。血红蛋白、红细胞比容及红细胞可作为失血量的判断指标。B 超是诊断肝损伤的重要手段,尤其对于血流动力学不稳定或是不宜长时间行CT检查者显得格外重要,但受制于超声医师经验和手法,多发伤患儿多合并肋骨骨折、腹胀等情况,超声结果不尽相同,所以超声不作为评估肝损伤严重程度的方式,而是作为随访肝愈合情况的一个方法[8]。CT能准确显示肝损伤的部位、范围、出血和血肿程度,判断腹腔出血量及腹腔内合并损伤情况,为肝损伤做出分级,增强CT还可以显示失活肝组织,造影剂蓄积常提示活动性出血,进而为临床决策提供依据。
肝脏是人体腹腔内最大的实质性器官,但儿童肝脏体积相对较大且质地脆,在肋弓下缘和剑突下缺乏保护,加之儿童腹壁肌肉组织少,腹壁薄,而且患儿自我保护能力差,易遭受暴力导致损伤。与成人不同的是,儿童肝脏表面包膜相对较厚,韧性强,故肝实质裂伤后容易形成包膜下血肿,而不是完全破裂。其次,儿童肋骨具有较好的弹性和韧性,受到暴力冲击时不易骨折刺伤肝脏。再者儿童肝脏血管对血液循环改变比较敏感,肝脏凝血因子含量高,肝损伤出血时易自凝。另外儿童肝脏组织代谢旺盛,再生和修复能力较成人强。儿童肝脏的这些解剖生理特点,决定了儿童肝损伤程度相对轻微,在临床治疗更倾向于保守治疗[9]。本组216例多发伤患儿中,存在肝挫伤25 例(33.79%),影像学检查主要表现为肝叶挫伤血肿(17例)、肝包膜下血肿(8例),未出现胆道损伤病例。肝脏外伤后,肝功能均有不同程度损害,生化检查提示ALT、AST 升高为主,部分存在DBIL 升高。对于生命体征平稳、血流动力学稳定、超声和CT检查Ⅰ、Ⅱ级肝损伤,或Ⅲ级肝损伤腹腔积液不多、不合并其他脏器损伤的患儿,应首选保守治疗[10],儿童肝脏挫伤予保守治疗多数可获成功[11],但存在迟发性出血、继发感染(脓肿)、胆道并发症(胆漏、胆汁性腹膜炎)、肝坏死等风险[12]。反之,若血流动力学不稳定,或出现腹膜炎体征则提倡手术治疗。总之,儿童肝损伤保守治疗一般需具备以下条件:①患儿血流动力学稳定,或经过输血、补液等抗休克治疗后稳定;②无腹膜炎体征或无需要紧急处理的合并伤;③具备重症监护条件;④高质量的B 超、CT 等影像学检查无明显活动性出血;⑤具备随时可手术探查的条件。本研究中所有病例均选择保肝药物治疗,无手术病例,治疗效果明显,一般1周后ALT、AST均下降。
儿童时期,肝脏储血量和血流量较成人多,含氧量及对氧的需求量较高,多发伤致失血性休克导致低氧、低血容量、微循环障碍等情况下,肝脏易发生缺血再灌注损伤(ischemia-reperfusion injury,IRI),由于肝细胞内ATP 供应不足、氧自由基增加、钙超载等原因,导致细胞焦亡,导致白细胞介素(interleukin,IL)-1β、IL-18等炎症介质的释放,激活、招募及黏附更多的中性粒细胞而导致肝脏发生更高层次的炎症反应[13],从而引起失控的炎性反应,加重原有的肝脏损伤,使肝细胞发生肿胀、变性甚至坏死,发生不同程度的肝功能损害,甚至肝功能衰竭。同时肝细胞坏死导致凝血功能障碍、黄疸、代谢紊乱和脑病,并可释放循环炎症介质引起肝外器官功能损害[14]。因胆管细胞主要由肝动脉供血,血供不足可引起胆管细胞缺血性损伤,导致胆管细胞功能障碍,细胞凋亡及纤维化,导致胆汁淤积,继发高胆红素血症[15]。肝细胞损害时ALT 和AST 都可升高,但ALT升高更有特异性,因为ALT在肝细胞中含量最高[16],与肝细胞性肝损伤程度相一致,ALT升高大于AST[17]。本研究发现多发伤时ALT、AST 均有升高,可能和休克时合并心肌细胞缺血缺氧有关。引起肝功能损害的原因很多,除直接肝挫伤25 例(33.79%)外,多数肝功能损害原因与伤后缺血、缺氧及药物等因素相关。多发伤时大量失血、低血压、大剂量血管活性药物应用、心功能不全引起肝脏灌注不足,创伤应激导致全身炎症反应,药物的肝脏毒性,右心功能不全引起肝脏淤血性损伤,均可从各方面造成肝脏损伤。肝损伤的程度可从一过性的转氨酶升高到肝功能衰竭不等。而且大多数失血性休克需大量输血,血制品输注可使机体氧化应激和炎症水平升高,损伤肝功能[18]。
本研究提示多发伤导致呼吸衰竭需机械通气是肝功能损害的危险因素,可能与机械通气引起的IL-6、肿瘤坏死因子α(tumor necrosis factor α,TNF-α)等细胞因子高表达有关,它们不仅损伤肺而且损伤肝脏等远隔器官[19]。呼吸衰竭患儿需要机械通气经常使用呼气末正压(positive end-expiratory pressure,PEEP)通气,高PEEP 可增加胸腔内压影响静脉回流,造成腹腔压力升高,进而造成肝脏充血和肝血流量下降,肝细胞肿胀、坏死,使肝脏出现明显的酶学改变和细胞损害[20]。机械通气可改变肝脏灌注,即使在低潮气量或低PEEP 的保护性机械通气状态下,常规护理操作(如吸痰、改变体位)可能导致危重患儿反复发生肝脏灌注不足[21]。与相关回顾性研究发现长时间机械通气是ICU肝衰患者死亡的独立危险因素的结果一致[22]。
肝脏是药物代谢的一个重要器官,肝损伤是药物的常见不良反应之一。2019 年发布的大规模多中心回顾性研究显示,我国药物性肝损伤高于西方国家[23],多发伤患儿因病情常需使用抗感染、抗癫痫及解热镇痛药物等,故药物性肝损伤也不在少数。因此,应提高规范与合理用药意识,不可滥用药物,用药期间需监测肝功能,若出现相关症状或实验室检查异常应停用可疑药物。药物性肝损伤患者通常在停用可疑致病药物一段时间后恢复,黄疸、腹水和脑病等临床表现的出现常预示预后较差[24]。
本研究的局限性在于患儿年龄跨度大、合并症多、住院期间用药等混杂因素,可能对结果有所影响,但本研究提供了儿童多发伤后肝功能损害的发生率及相关危险因素,对多发伤后肝脏保护有一定参考价值。总之,多发伤患儿肝功能损害常见,导致ICU时间和住院时间延长,并发症增加,病死率增加;除直接损伤外,肝脏缺血缺氧、机械通气及不合理用药是发生肝功能损害的危险因素,临床上有必要加强肝功能的监测,尽早纠正失血性休克等原发病,尽量缩短机械通气时间并规范用药。
