结肠镜检查时机对急性下消化道出血患者预后影响的Meta分析
2023-12-03柏李一姜维程芮闵力张澍田
柏李一,姜维,程芮,闵力,张澍田
(首都医科大学附属北京友谊医院 消化内科,北京 100050)
急性下消化道出血(lower gastrointestinal bleeding,LGIB)是发生在从结肠远端到屈氏韧带以下部位的出血,主要临床表现为便血或黑便,约占全部消化道出血的20%~30%[1]。急性LGIB常见的病因包括:憩室出血、缺血性结肠炎和肛肠疾病等[2]。约一半的LGIB 可以自行停止,然而,对于持续出血的患者,需进行紧急诊治。结肠镜检查不仅可以明确出血来源,还能同步进行内镜下止血,已成为国际上[3]所推荐的针对急性LGIB患者的首选诊疗方法。目前,对于急性LGIB 患者的结肠镜检查最佳时机,仍存在争议。有学者[4-6]认为,应争取在出血后12~24 h 内进行结肠镜(即急诊结肠镜)检查,因为这样有助于及早明确出血病灶,降低再出血率,缩短住院时间。由于出血急性期存在病情不稳定和肠道准备困难等不利因素,陆续有研究[7-9]表明,相比于出血24 h 后行结肠镜检查,急诊结肠镜并不能改变患者的再出血率和总生存率等临床结局。但是,上述研究大多数为回顾性研究,证据级别较低。近年来,临床上针对这一问题在不断讨论,但始终没有给出明确推荐。2016年美国胃肠病学会指南[1]指出,对于高危患者,推荐在24 h 以内行急诊结肠镜。而2019 年英国胃肠病学会指南[10]和2021 年欧洲胃肠道内镜学会指南[11]均指出,目前没有高质量证据表明急诊结肠镜检查会影响患者结局。因此,后两者指南[10-11]仅推荐急性LGIB患者在住院期间进行结肠镜检查。本研究采用循证医学证据,纳入行急诊结肠镜检查和常规结肠镜检查的急性LGIB 患者,对其临床预后进行综合评价,旨在探讨急性LGIB 急诊结肠镜检查的价值,以期为临床决策和实践提供参考。
1 资料与方法
1.1 文献检索
计算机检索PubMed、Embase、The Cochrane Library、Medline、维普、中国知网和万方数据自建库至2022年9月的相关文献,检索内容为:结肠镜检查时机对急性LGIB 出血患者预后影响的相关临床研究。由2名研究者按照自由词与主题词相结合的检索方法,独立完成文献检索。中文检索词包括:急诊结肠镜、急诊肠镜、急诊内镜、急性下消化道出血和检查时机等。英文检索词包括:emergent colonoscopy,urgent colonoscopy,early colonoscopy,emergent endoscopy,acute lower gastrointestinal bleeding,lower gastrointestinal hemorrhage,hematochezia,diverticular bleeding,timing。
1.2 纳入和排除标准
1.2.1 纳入标准 1)研究对象:临床表现为便血或诊断为LGIB(ICD-10),急性起病,且无上消化道出血表现的患者,种族、国籍和年龄不限;2)干预措施:试验组在症状出现24 h内或更早接受结肠镜检查(急诊结肠镜组),对照组在症状出现24 h 以后接受结肠镜检查(常规结肠镜组);3)主要结局指标:再出血率;4)次要结局指标:包括了内镜下止血成功率、出血来源定位率、住院天数、介入治疗率、外科手术率、输血率和总体死亡率等;5)研究设计:随机对照试验(randomized controlled trial,RCT)和回顾性研究。
1.2.2 排除标准 1)非中、英文文献;2)重复发表的文献;3)会议摘要、病例报道和综述等;4)联系作者后仍无可用数据的文献;5)对急诊肠镜时间定义不明确的文献。
1.3 文献筛选与信息提取
按照Prisma(2020版)流程图,对相关文献进行筛选。由两名研究者根据标题和摘要进行文献初筛,然后根据纳入和排除标准,独立筛选文献,提取信息,并进行交叉核对。如有分歧,则进行讨论或与第3位研究者协商解决。文献提取内容包括:研究的基本信息(第一作者、发表年份、研究设计类型和国家),急诊结肠镜组和常规结肠镜组的人数,急诊结肠镜检查的时间界线,以及所关注的结局指标。
1.4 纳入研究的质量评价
采用纽卡斯尔-渥太华量表(the Newcastle-Ottawa Scale,NOS)对回顾性研究进行质量评价[12]。该量表通过三大板块共9 个条目进行评价,具体包括:研究人群选择、可比性、暴露评价或结果评价。对于RCT,则采用Cochrane 手册5.1 推荐的偏倚风险评价工具进行独立评价,评价条目包括:随机序列产生、分配隐藏、实施者和参与者盲法、结局评估盲法、结局数据完整性、选择性报告和其他偏倚。
1.5 统计学方法
采用RevMan 5.4 软件对回顾性研究和RCT 分别进行Meta分析。计数资料用例(%)表示,并采用优势 比(odds ration,)及95% 置信区间(confidence interval,CI)作为效应值;计量资料用均数和标准差表示,并采用均数差(mean difference,MD)及95%CI作为效应值。对于仅提供中位数和四分位数范围的研究,使用在线计算器估计均数和标准差[13]。通过I2定量判断异质性大小。若P> 0.05且I2≤50%,认为各研究间的异质性差异无统计学意义,采用固定效应模型进行分析;若P≤ 0.05 或I2> 50%,认为研究间具有异质性,采用随机效应模型进行分析,并通过回顾人群特征(如疾病严重程度和疾病类型)、东西方国家、样本量大小和研究设计的差异等,来分析异质性来源。P< 0.05 为差异有统计学意义。对于纳入研究超过10 篇的Meta 分析,采用漏斗图评价发表偏倚。
2 结果
2.1 文献纳入情况
按照设定的检索策略,共检索出1 630 篇相关文献。其中,PubMed 613 篇,Medline 408 篇,Embase 252篇,The Cochrane Library136篇,维普32篇,中国知网102篇,万方数据87篇。经逐层筛选,最终纳入文 献16 篇[4-9,14-23]。其中,回顾性研究12篇[4-6,8-9,14-20],RCT 4 篇[7,21-23],共400 180 例患者(图1)。在检索到的231 篇中文文献中,20 篇经过初筛,符合标准,但只有1篇明确定义了急诊结肠镜的时限[6],故仅将该篇文献纳入本Meta分析。纳入研究的基本特征见表1。除1 篇研究[8]仅纳入憩室出血人群,以及3篇研究[14-15,22]仅纳入严重出血人群外,其余研究均纳入了不同类型出血和严重程度的患者,且基本能够保证两组患者在合并症、出血严重程度和出血病因等基线资料方面具有可比性。RCT和回顾性研究的质量评价结果见表2 和3。RCT 中有1 篇研究的低风险条目数 ≥ 4,属于低偏倚研究;其余3 篇的低风险条目数为2 至3,属于中度偏倚研究。回顾性研究中,NOS评分 ≥ 7分为高质量研究,本文所纳入的回顾性研究均为高质量研究。

表1 纳入文献的基本特征Table 1 Basic characteristics of included studies
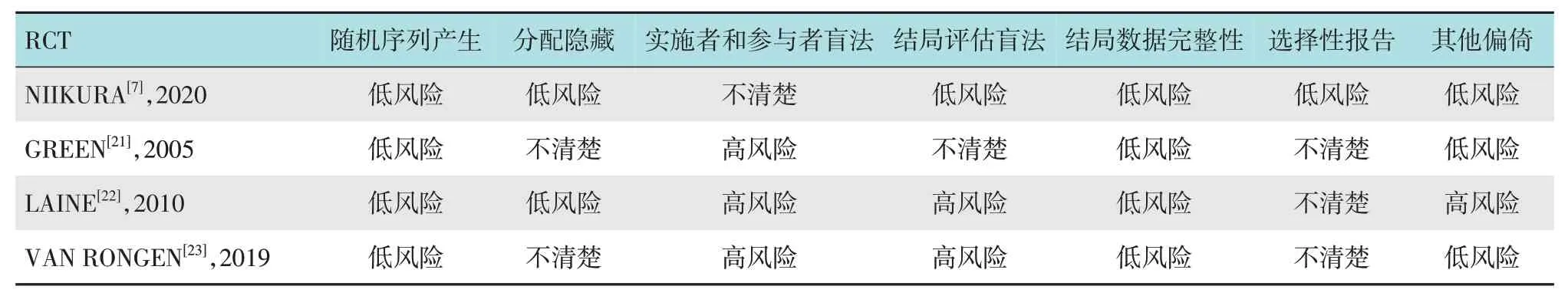
表2 纳入RCT的质量评价Table 2 Quality assessment of included RCT

表3 纳入回顾性研究的质量评价Table 3 Quality assessment of included retrospective studies

图1 基于Prisma(2020)的文献筛选流程图Fig.1 Flow chart of study screening based on Prisma(2020)
2.2 Meta分析结果
2.2.1 再出血率 共纳入6 篇回顾性研究[4,8,14-15,19-20],23 954 例患者。其中,急诊结肠镜组13 030例,常规结肠镜组10 924例。各研究间存在异质性(P=0.000,I2=85%),采用随机效应模型行Meta 分析,结果显示:两组患者再出血率比较,差异无统计学意义=1.17,95%CI:0.77~1.79,P=0.460)。Meta 分析结果显示异质性较高,分析产生异质性的原因,根据东西方国家进行亚组分析,发现:只纳入2 篇西方国家[8,14]的研究时,无异质性(P=0.350,I2=0%),西方国家组的Meta 分析结果显示:急诊结肠镜组的再出血率高于常规结肠镜组=1.26,95%CI:1.01~1.58,P< 0.05)。根据出血严重程度进行亚组分析,当只纳入2篇包含严重出血人群的研究[14-15]时,无异质性(P=0.660,I2=0%),在严重出血亚组人群中,两组间的再出血率比较,差异无统计学意义=0.57,95%CI:0.25~1.30,P=0.180)。共纳入4 篇RCT[7,21-23],463例患者。其中,急诊结肠镜组228例,常规结肠镜组235 例。各研究间无异质性(P=0.140,I2=45%),采用固定效应模型行Meta 分析,结果显示:两组患者再出血率比较,差异无统计学意义=1.53,95%CI:0.91~2.58,P=0.110)。见图2。
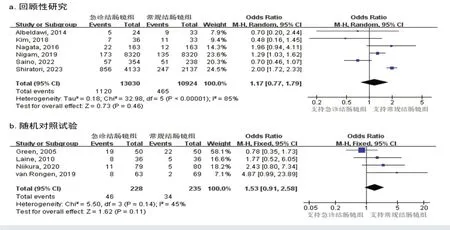
图2 两组患者再出血率比较的森林图Fig.2 Forest plot of comparison of rebleeding rate between the two groups
2.2.2 内镜下止血成功率 共纳入6 篇回顾性研究[4-5,14-15,19-20],7 458 例患者。其中,急诊结肠镜组4 779例,常规结肠镜组2 679例。各研究间存在异质性(P=0.000,I2=77%),采用随机效应模型行Meta 分析,结果显示:急诊结肠镜组内镜下止血成功率明显高于常规结肠镜组=1.64,95%CI:1.07~2.52,P=0.020)。Meta分析结果显示异质性较高,故行灵敏度分析,发现异质性来源于KIM等[15]的研究,主要原因为:该研究纳入人群为重症监护室患者。共纳入4篇RCT[7,21-23],463例患者。其中,急诊结肠镜组228 例,常规结肠镜组235 例。各研究间无异质性(P=0.880,I2=0%),采用固定效应模型行Meta 分析,结果显示:急诊结肠镜组内镜下止血成功率明显高于常规结肠镜组=1.74,95%CI:1.04~2.93,P=0.040)。见图3。

图3 两组患者内镜下止血成功率比较的森林图Fig.3 Forest plot of comparison of endoscopic hemostasis rate between the two groups
2.2.3 出血来源定位率 共纳入5 篇回顾性研究[5-6,14-15,19],1 460 例患者。其中,急诊结肠镜组776 例,常规结肠镜组684 例。各研究间存在异质性(P=0.000,I2=86%),采用随机效应模型行Meta分析,结果显示:两组患者出血来源定位率比较,差异无统计学意义=0.86,95%CI:0.41~1.84,P=0.710)。Meta 分析结果显示异质性较高,故行灵敏度分析,发现异质性来源于SAINO等[19]的研究,当剔除SAINO 等[19]的研究后,无异质性(P=0.410,I2=0%),其余研究的Meta 分析结果显示,急诊结肠镜组出血来源定位率明显低于常规结肠镜组=0.64,95%CI:0.47~0.86,P< 0.01)。共纳入3 篇RCT[21-23],304 例患者。其中,急诊结肠镜组149例,常规结肠镜组155 例。各研究间无异质性(P=0.760,I2=0%),采用固定效应模型行Meta 分析,结果显示:急诊结肠镜组出血来源定位率明显高于常规结肠镜组=2.31,95%CI:1.28~4.17,P=0.006)。见图4。

图4 两组患者出血来源定位率比较的森林图Fig.4 Forest plot of comparison of bleeding source localization rate between the two groups
2.2.4 住院天数 共纳入9 篇回顾性研究[4-6,8-9,15-16,18,20],399 001 例患者。其中,急诊结肠镜组165 374例,常规结肠镜组233 627例。各研究间存在异质性(P=0.000,I2=100%),采用随机效应模型行Meta 分析,结果显示:急诊结肠镜组住院天数明显少于常规结肠镜组(MD=-1.67,95%CI:-2.92~-0.42,P=0.009)。Meta分析结果显示异质性较高,故行灵敏度分析,发现异质性来源于ATODARI等[9]和SARAIREH 等[18]的研究,主要原因为:样本量明显多于其他研究。共纳入4篇RCT[7,21-23],463例患者。其中,急诊结肠镜组228 例,常规结肠镜组235例。各研究间存在异质性(P=0.030,I2=67%),采用随机效应模型行Meta 分析,结果显示:两组患者住院天数比较,差异无统计学意义(MD=-0.09,95%CI:-0.70~0.52,P=0.780)。见图5。

图5 两组患者住院天数比较的森林图Fig.5 Forest plot of comparison of length of stay between the two groups
2.2.5 介入治疗率 共纳入5 篇回顾性研究[4-5,8,14,16],18 371 例患者。其中,急诊结肠镜组8 871例,常规结肠镜组9 500例。各研究间存在异质性(P=0.000,I2=95%),采用随机效应模型行Meta 分析,结果显示:两组患者介入治疗率比较,差异无统计学意义=1.79,95%CI:0.45~7.14,P=0.410)。Meta 分析结果显示异质性较高,故行灵敏度分析,发现异质性来源于NIGAM等(2019)[8]的研究,主要原因为:样本量较大,是其他研究样本量总和的15倍。当剔除NIGAM等(2019)[8]的研究后,无异质性(P=0.450,I2=0%),其余研究的Meta 分析结果显示:急诊结肠镜组介入治疗率明显高于常规结肠镜组=3.13,95%CI:2.05~4.79,P< 0.01)。共纳入3 篇RCT[7,22-23],363 例患者。其中,急诊结肠镜组178 例,常规结肠镜组185 例。各研究间无异质性(P=0.700,I2=0%),采用固定效应模型行Meta 分析,结果显示:两组患者介入治疗率比较,差异无统计学意义=1.53,95%CI:0.81~2.89,P=0.190)。见图6。

图6 两组患者介入治疗率比较的森林图Fig.6 Forest plot of comparison of interventional treatment rate between the two groups
2.2.6 外科手术率 共纳入4 篇回顾性研究[4,8,14-15],17 092 例患者。其中,急诊结肠镜组8 543例,常规结肠镜组8 549例。各研究间无异质性(P=0.860,I2=0%),采用固定效应模型行Meta 分析,结果显示:急诊结肠镜组外科手术率明显低于常规结肠镜组=0.52,95%CI:0.42~0.64,P=0.000)。根据出血严重程度进行亚组分析,当只纳入2 篇包含严重出血人群的研究[14-15]时,各研究间无异质性(P=0.640,I2=0%),在严重出血亚组人群[14-15]中,两组患者外科手术率比较,差异无统计学意义=0.65,95%CI:0.15~2.89,P=0.570)。共纳入3篇RCT[7,21-22],331例患者。其中,急诊结肠镜组165 例,常规结肠镜组166 例。各研究间无异质性(P=0.270,I2=19%),采用固定效应模型行Meta 分析,结果显示:两组患者外科手术率比较,差异无统计学意义=0.87,95%CI:0.31~2.46,P=0.790)。见图7。
2.2.7 输血率 共纳入7 篇回顾性研究[4,8-9,16-19],392 579例患者。其中,急诊结肠镜组161 209例,常规结肠镜组23 1370 例。各研究间存在异质性(P=0.000,I2=81%),采用随机效应模型行Meta 分析,结果显示:急诊结肠镜组输血率明显低于常规结肠镜组=0.83,95%CI:0.78~0.88,P=0.000)。Meta 分析结果显示异质性较高,故行灵敏度分析,发现异质性来源于NIGAM等(2019)[8]的研究,可能是由于该研究仅纳入了憩室出血的患者。共纳入2篇RCT[7,22],231例患者。其中,急诊结肠镜组115 例,常规结肠镜组116 例。各研究间存在异质性(P=0.110,I2=61%),采用随机效应模型行Meta 分析,结果显示:两组患者输血率比较,差异无统计学意义=1.98,95%CI:0.66~5.93,P=0.220)。见图8。
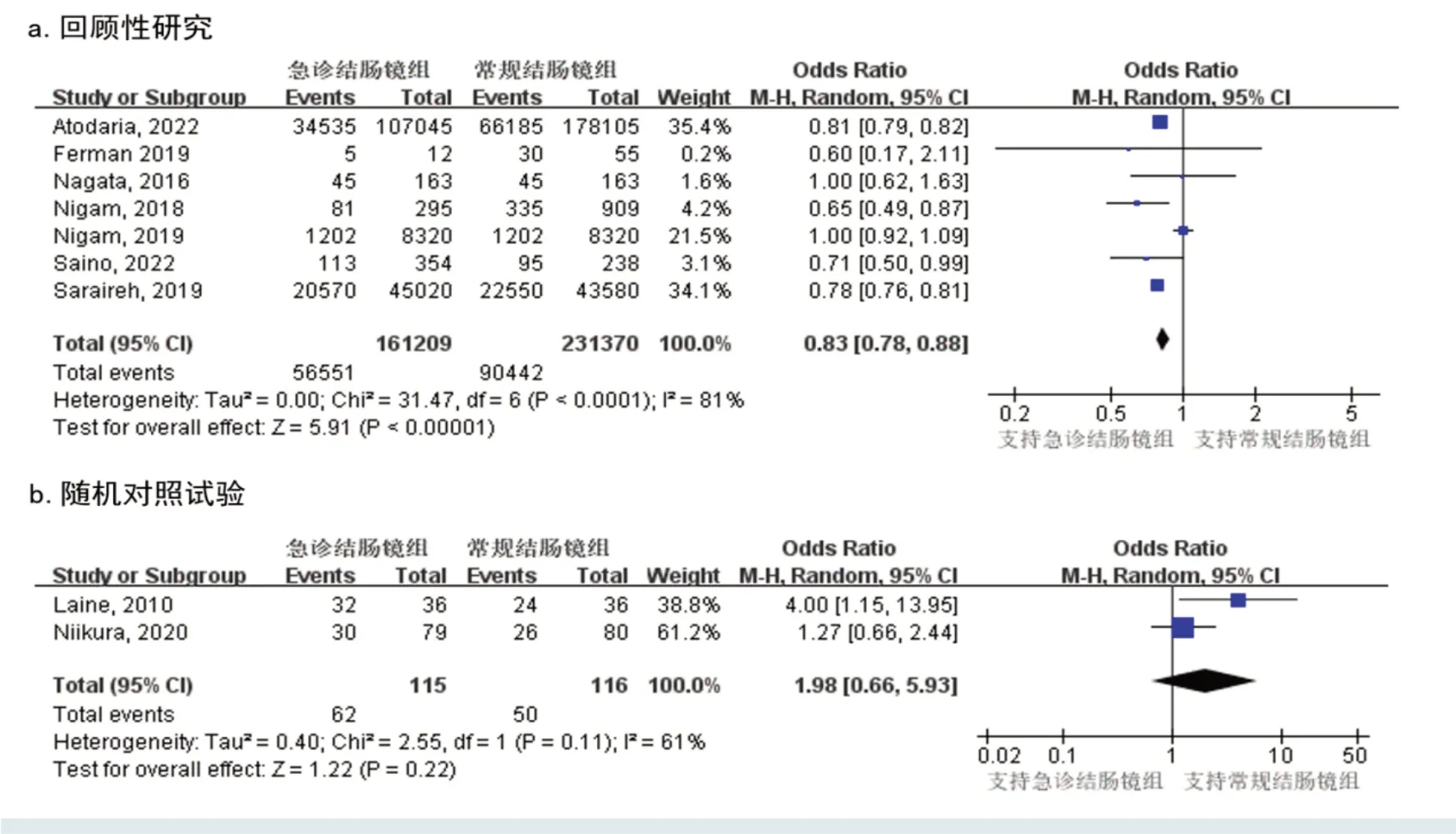
图8 两组患者输血率比较的森林图Fig.8 Forest plot of comparison of transfusion rate between the two groups
2.2.8 总体死亡率 共纳入8 篇回顾性研究[4,9,14-16,18-20],382 268例患者。其中,急诊结肠镜组157 070例,常规结肠镜组225 198例。各研究间存在异质性(P=0.010,I2=64%),采用随机效应模型行Meta 分析,结果显示:两组患者总体死亡率比较,差异无统计学意义=0.82,95%CI:0.64~1.03,P=0.090)。Meta 分析结果显示异质性较高,故行灵敏度分析,发现异质性来源于ATODARIA等[9]和SARAIREH等[18]的研究,主要原因为:样本量为其他研究的10倍以上,属于方法学异质性。共纳入3篇RCT[7,21,23],391 例患者。其中,急诊结肠镜组192例,常规结肠镜组199 例。在VAN RONGEN 等[23]和NIIKURA 等[7]的研究中,两组均无死亡病例。根据GREEN 等[21]的报道,两组患者总体死亡率比较,差异无统计学意义=0.23,95%CI:0.03~2.18,P=0.200)。见图9。

图9 两组患者总体死亡率比较的森林图Fig.9 Forest plot of comparison of overall mortality rate between the two groups
3 讨论
3.1 急性LGIB的临床诊疗现状
急性LGIB 是消化内科的常见急症之一。随着人口老龄化、阿司匹林和非甾体抗炎药的广泛使用,其发病率也在逐渐增加[24]。传统的观念认为,急诊结肠镜能够及时发现和治疗更多的病变,从而改善患者预后。然而,关于行急诊结肠镜检查,能否改善LGIB患者整体临床结局,仍有争议。
3.2 急诊结肠镜相较于常规结肠镜的优劣
3.2.1 止血成功率方面 急诊结肠镜组内镜下止血成功率明显增加,该结果可通过以下两方面进行解释:首先,将所有研究一起纳入分析时,所使用的内镜治疗方法,数量有所增加,止血成功率较单篇研究可能会相对增加;其次,RCT的Meta分析结果表明,急诊结肠镜可以提高出血来源定位率,这为内镜下成功止血提供了有利条件,但回顾性研究的Meta 分析结果,并未发现两组出血来源定位率的差异,这可能与选择偏倚有关。例如:病情较重的患者,更倾向于接受急诊肠镜,而这部分人群由于肠道准备不充分和内镜视野模糊等因素,难以确定出血来源。
3.2.2 住院天数和输血率方面 随着LGIB患者住院率的逐年上升,越来越多的学者开始关注该群体的最佳诊疗策略,以优化干预质量,减少医疗支出。本研究中,回顾性研究的Meta 分析结果表明,急诊结肠镜能够在一定程度上缩短急性LGIB 患者的住院天数,降低输血率。如:ATODARIA 等[9]报道的一篇大规模队列研究显示,急诊结肠镜组的平均住院时间为3.99 d,而常规结肠镜组为7.1 d。在患者获益方面,及早行结肠镜检查,可以更早、更准确地识别内镜下高危和低危征象,低危患者可以早期出院,这或许能够降低发生医疗相关感染和不良事件的风险[5,25]。
3.2.3 医疗成本方面 虽然,目前的数据不足以对住院费用进行Meta 分析,但有研究[18]报道,急诊结肠镜组的住院费用(9 317 美元)明显低于常规结肠镜组(11 767 美元)。需要注意的是,上述研究均来源于证据级别较低的回顾性研究,急诊结肠镜对于医疗成本的影响,仍需更多高质量RCT进行验证。
3.2.4 再出血率和死亡率方面 尽管急诊结肠镜在内镜下止血和节约医疗成本方面体现出了一定的优势,但临床医师更加关注再出血和死亡等重要结局事件的发生情况。因此,本研究对急诊结肠镜组和常规结肠镜组的再出血率和总体死亡率分别进行了Meta分析,结果显示:两组患者再出血率和总体死亡率比较,差异均无统计学意义(P> 0.05)。这在一定程度上证明了急诊结肠镜的安全性,但也削弱了急诊结肠镜相较常规结肠镜的整体优势。NIGAM等[8]发现,急诊结肠镜检查甚至可能与再出血事件和再入院风险增加有关。虽然,这种潜在的负面结果仍然无法解释,但是,近期发表的高质量RCT[23]也报道了类似的结果。因此,鉴于临床获益的证据有限,医院若选择急诊结肠镜检查作为所有LGIB 患者的首要治疗方案,应当谨慎。有研究[19]表明,新发便血患者(到达医院前0~6 h 内出现便血症状),可能是急诊结肠镜检查的更适宜人群。
3.3 本研究的局限性
1)纳入研究数量有限,仅4 篇为RCT,对于非RCT,存在选择偏倚,结果的可靠性可能受到不同程度的影响;同时,由于各项结局指标的纳入文献均小于10篇,故未进行发表偏倚评估;2)受限于不同研究中疾病严重程度定义和相关临床指标收集种类的异质性,无法将所有患者根据出血类型或严重程度进行分层分析;3)纳入文献的发表时间跨度较大,近二十年来,内镜技术和指南的发展与更新,可能对结果产生一定影响。
综上所述,与常规结肠镜相比,急诊结肠镜并不能降低再出血率和总体死亡率,但能够提高内镜下止血成功率,并在一定程度上缩短住院天数,降低外科手术率和输血率。在临床中,需根据实际情况进行选择。受纳入研究数量和质量的限制,上述结论尚需进一步开展高质量的RCT进行验证。
