维持性血液透析患者非肝素诱导的血小板减少症1例并文献复习
2023-11-30柳文晶王江滨武利军
柳文晶 王江滨 武利军

作者简介:柳文晶,女,硕士,主治医师。
通信作者:武利军
【摘要】 目的 报告1例维持性血透患者非肝素诱导血小板减少症误诊误治经过,强调临床应加强对于肝素诱导的血小板减少症(heparin-induced thrombocytopenia,HIT)的规范诊治。方法 病例分析结合相关文献复习报告1例误诊为HIT的病例。结果 依据相关文献及指南,对该病例使用4Ts评分进行临床危险度分层,最终确诊为非HIT,继续肝素类药物抗凝血透治疗,避免患者承受价格高昂的新型抗凝剂费用。结论 尿毒症患者临床情况复杂,其血小板减少症可由多种原因引起,临床医生应熟练使用4Ts评分系统,提高对于HIT科学、规范的诊治能力,避免误诊漏诊。
【关键词】 血液透析;肝素诱导的血小板减少症;肝素
中图分类号:R459.9 文献标识码:A
文章编号:1672-1721(2023)31-0135-03
DOI:10.19435/j.1672-1721.2023.31.045
尿毒症维持性血液透析患者在治疗中均需常规使用肝素或低分子肝素抗凝。在应用肝素类药物的过程中,可发生肝素诱导的血小板减少症(HIT),导致患者血小板减少,引发血管通路血栓形成,甚至增加血液透析患者的死亡率[1]。一旦发生HIT,需要立即停用肝素类药物,并使用可在凝血酶或因子X水平阻断已激活的凝血级联反应的无交叉反应抗凝药,包括阿加曲班、磺达肝癸钠等。临床HIT并非罕见,不乏文献报道。然而尿毒症患者临床情况复杂,其血小板减少症可由多种原因引起,临床需仔细鉴别诊治,避免漏诊HIT,也要避免误诊HIT后使用价格昂贵的新型抗凝剂抗凝,浪费医疗资源,增加患者医疗负担。血液透析患者非HIT的病例临床少有报道,近期中国人民解放军联勤保障部队第985医院收治1例非HIT的病例,结合该病例分析及相关文献复习,以提高对HIT的规范诊治水平。
1 病例报告
患者,男性,年龄60岁。主因血液透析1个月,因滤器反复凝血1周于2022年6月17日转入中国人民解放军联勤保障部队第985医院透析中心治疗。患者于2021年5月20日因水肿、少尿半月,血肌酐高达700 μmol/L于外院施行右侧股静脉置管后血液透析治疗。透析抗凝予低分子肝素,普通肝素盐水封管,同时予以促红素纠正贫血。经诱导透析后行规律血液透析治疗(4 h/次,3次/周)。6月9日于外院施行左
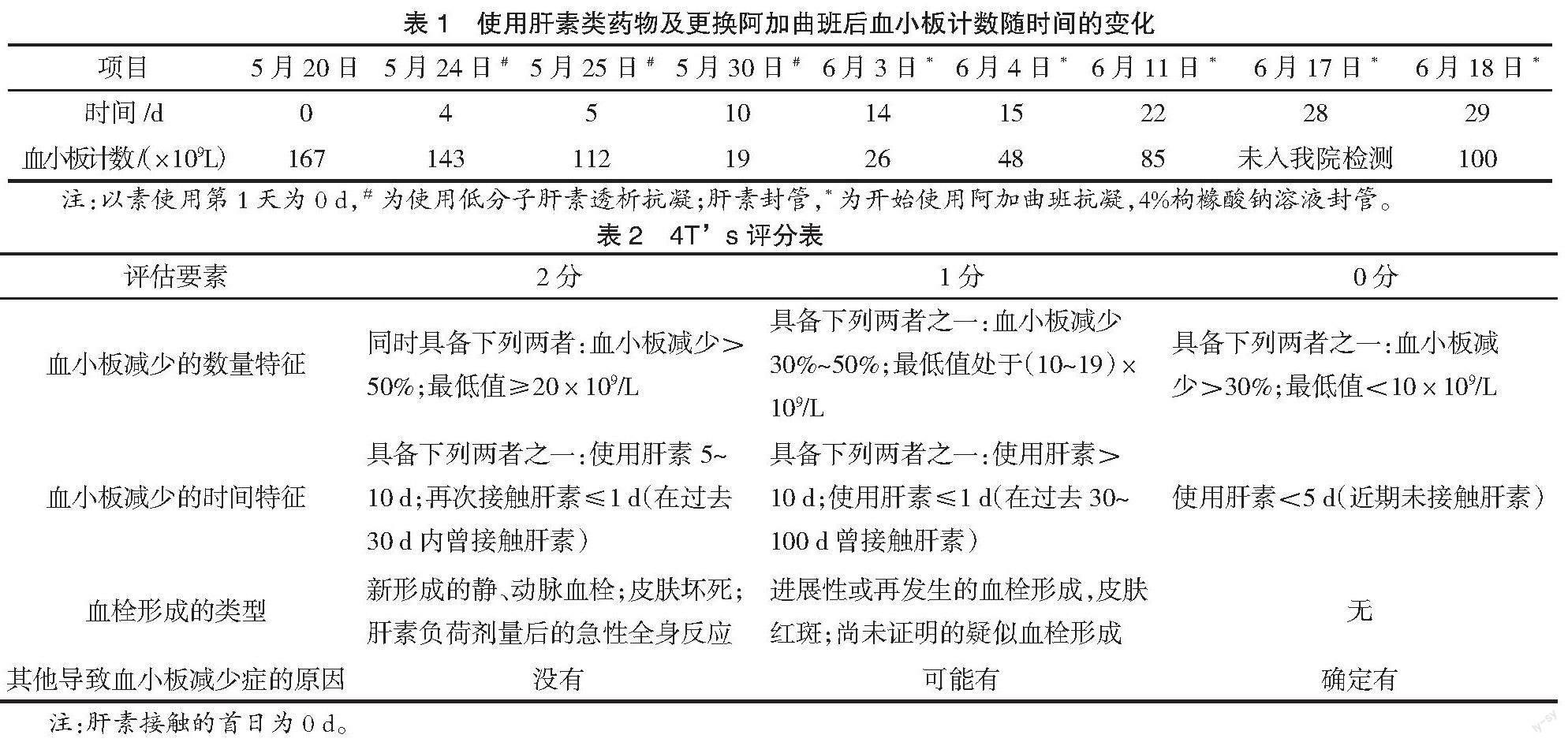
前臂动/静脉内瘘手术。患者病程第10天发现血小板显著减少(5月20日血小板计数167×109/L,5月30日19×109/L),考虑为HIT,遂给予阿加曲班替代低分子肝素抗凝,劑量为3 μg/(min·kg),持续静脉输液泵泵入(患者体质量55 kg),透析结束前半小时停用,以4%枸橼酸钠溶液封管。病程第20天(6月10日)患者出现透析管路凝血,医生建议透析开始静脉推注阿加曲班250 μg/kg,后持续2~5 μg/(min·kg)抗凝。家属因经济原因不愿再加购阿加曲班,遂继续原剂量抗凝,同时透析过程每小时质量分数0.9%氯化钠注射液冲管治疗,管路凝血无显著改善,6月17日转中国人民解放军联勤保障部队第985医院透析中心。6月17日末次血液透析,使用阿加曲班抗凝3 μg/(min·kg)透析过程冲管4次,下机后管路有凝血。既往糖尿病肾病、糖尿病、高血压病3级、脑梗死病史。查体:血压140/90 mmHg(1 mmHg=0.133 kPa),皮肤未见瘀点瘀斑,左前臂近腕部桡侧敷料包扎,无渗血,触诊震颤明显,听诊血管杂音响亮。右侧腹股沟留置股静脉置管,局部敷料包扎,无渗出。入科后辅助检查(6月18日)。血常规:白细胞数目4.38×109/L,中性粒细胞64%,红细胞数目3.0×1012/L、血红蛋白75 g/L、血小板数目100×109/L,血肌酐682.3 mmol/L。凝血系列:抗凝血酶Ⅲ65%、活化的部分凝血活酶时间31 s,D-二聚体3.75 mg/L、纤维蛋白原降解产物7.7 μg/mL。
入科后,仔细分析患者院外血小板计数及血红蛋白水平变化,及期间相关病情及用药情况(见图1、
表1)。5月20日首次血液透析治疗后出现血小板进行性下降,5月25日因肺部感染给予头孢西丁抗感染治疗,当时血小板数目112×109/L,治疗5 d停用,5月30日经检查血小板数目为19×109/L。采用4Ts 评分表[2] (4Ts hit score,)进行评估,结果为3分,基本排除HIT诊断。分析患者血小板减少的原因,血液透析膜及管路导致的凝血系统激活,血小板活化聚集导致一定程度的血小板减少,同时不能除外因肝素类药物抗凝不足造成管路凝血致血小板消耗增加;头孢类抗生素使用及感染因素均致血小板计数减少;患者白细胞及血红蛋白相对稳定,排除因外血液系统疾病所致血小板减少。在与患者家属充分沟通病情的情况下,于6月20日透析给予肝素0.9%氯化钠溶液预充管路后,继续阿加曲班抗凝,以4%枸橼酸钠溶液封管。6月21日复查血小板计数为95×109/L。6月22日透析停用阿加曲班,给予低分子肝素3 200 U抗凝(60 U/kg),其间冲管4次,透析结束无管路凝血,以肝素封管。6月
23日复查血小板计数为96×109/L。6月24日透析继续低分子肝素3 800 U抗凝(70 U/kg),过程顺利,全程无0.9%氯化钠注射液冲管,无透析管路凝血。6月25日复查血小板计数为105×109/L。动态监测血小板计数持续回升。监测动静脉内瘘杂音响亮,无血栓形成,股静脉置管血流通畅,见图1、表2。
2 讨论
2.1 HIT临床特征 HIT是应用所有形式肝素(普通肝素、低分子量肝素、肝素冲洗和肝素涂层导管)所致的医源性的促血栓形成性疾病[3-4]。临床上可分2种类型:Ⅰ型非免疫性良性HIT,多发生于首次应用肝素类药物4 d内,血小板减少呈一过性,不停用肝素类药物的情况下可自行恢复;Ⅱ型为迟发免疫介导的血小板减少,多于应用肝素类药物5~10 d发病,其机制是肝素应用后激活血小板,后者释放的血小板因子Ⅳ(platelet factor 4,PF4)与肝素结合形成肝素-PF4复合物,并通过免疫介导产生抗肝素-PF4复合物抗体,即HIT抗体,此抗体可进一步激活血小板,引起强烈的血小板聚集,导致血小板减少和血栓形成[4]。除非特别说明,目前文献和临床上所指的HIT是HIT Ⅱ 型。
HIT血小板计数降低特征。血小板计数下降至血小板基线值的50%以上,常见于90%的HIT患者,降低30%~50%的比例不到10%,且最低血小板计数一般≥20×109/L(最低值平均为 55×109/L);应注意基线血小板计数较高的患者,即使血小板下降50%以上仍可在正常范围,但一般低于150×109/L。HIT 相关出血少见。尿毒症患者可能合并血小板功能不全,可有出血[5]。
HIT 患者血栓形成的风险很高,为17%~55%,包括深静脉血栓、肺栓塞、心肌梗死、卒中以及外周动脉血栓形成。静脉血栓事件多于动脉血栓事件,两者者比为 4∶1。临床多见下肢深静脉血栓形成,死亡多与肺栓塞有关[4]。血液净化患者HIT的血栓形成除上述表现外,还表现各种血液通路的血栓形成,包括动静脉内瘘、移植血管以及中心静脉置管等[4]。
2.2 HIT实验室检查及现状 HIT的实验室检测包括血小板计数,HIT复合抗体(IgG,IgM,IgA)和特异性IgG抗体及功能试验。HIT抗体检测主要价值在于阴性排除,其原因在于大部分PF4-肝素抗体阳性的患者并不一定会发生HIT [6]。患者呈HIT抗体阳性时,应进一步进行功能分析。功能实验即5羟色胺释放试验(serotonin-release assay,SRA),该实验被认为是HIT的“确诊试验”[7]。受诸多因素限制,目前我国绝大多数医院以及大型第三方检验机构均未开展HIT抗体检测及血小板功能实验。2006—2016年国内期刊上刊登的57 篇相关文献多为个案报道,以普通肝素诱发的HIT为主,少数为低分子肝素,其中仅有少数进行了HIT混合抗体检测,全部患者均未经确认性试验(SRA)或IgG特异性抗体检测验证[2]。
2.3 HIT诊断 目前,国际上对于HIT的主流诊断思路是,在采用4Ts评分表和血小板数量动态监测基础上,联合HIT抗体检测和血小板功能试验进行排除诊断和确诊[2]。该评分系统由血小板减少程度、减少时机、血栓形成和其他导致血小板减少原因4个要素构成。血小板减少症的鉴别诊断包括血栓性血小板减少性紫癫;免疫性血小板减少性紫癫;药物、感染等所致的血小板减少;多种混杂因素情况下的血小板减少(诸如血液透析状态下透析管路增加血小板活化聚集,因肝素剂量不足所致的凝血导致血小板消耗等);乙二胺四乙酸(ethylene diamine tetraacetic acids,EDTA)诱导的血小板聚集等[8]。
维持性血液透析患者HIT通常发生于新近开始透析的患者,疑似HIT者先采用4Ts评分进行临床可能性评估:总分<4分,阴性预测值高(97%~99%);而阳性预测值较低(4~5分,10%~20%;6~8分,40%~80%),需要结合实验室检查诊断HIT。阴性时可排除HIT,继续肝素类抗凝剂治疗,同时寻找血小板减少的原因。而临床上常常出现假阳性,导致HIT过度诊断。2015年发表的一项回顾性分析研究发现,每位患者因与HIT的假阳性诊断检测相关的过度医疗支出超过45 000美元[9]。然而我国的医疗现状是绝大多数医院没有开展筛查免疫测定和特定功能测试。提示应用4Ts评分系统在诊断HIT及限制过度诊断方面的重要性。4Ts评分操作简便,且经过多项临床试验验证,对HIT排除诊断价值高,受到多国推荐[2-3]。
研究分析该患者临床特征,4Ts评分为3分(使用肝素类药物5~10 d出现血小板下降得2分;血小板计数下降>50%,最低值为19×109/L,<20×109/L得1分;患者出现透析管路凝血发生在停用肝素类制剂1周左右,不能界定为血栓形成类型,确定有其他导致血小板减少的原因,如血液透析管路导致的血小板活化、头孢类抗生素的使用及感染等,上述2项得分均为0,HIT低度可能,可以排除HIT。患者复用肝素类药物抗凝后,血小板计数无下降,且呈持续上升趋势,也支持非HIT诊断。
3 小结
维持性血液透析患者有关肝素类药物抗凝的应用是广泛而漫长的,其中不乏有血小板减少症患者,HIT是合理的鉴别诊断之一。对于疑似HIT患者应使用4Ts评分进行临床危险度分层,为排除诊断和早期临床干预提供初步依据。尽管新型抗凝药物临床不良反应小,但价格高昂,费用非普通患者能长期承受。临床医生应提高对于HIT的科学、规范的诊治能力,避免因认识不足和过度诊断给患者造成不必要的经济负担以及身体和心理上的损害。
参考文献
[1] PENA DE LA VEGA L,MILLER R S,BENDA M M,et al.Association of heparin-dependent antibodies and adverse outcomes in hemodialysis patients:a population-based study[J].Mayo Clin Proc,2005,8(80):995-1000.
[2] CUKER A,GIMOTTY P A,CROWTHER M A,et al.Predictive value of the 4ts scoring system for heparin-induced thrombocytopenia:a systematic review and meta-analysis[J].Blood,2012,120(20):4160-4167.
[3] 中国医师协会心血管内科医师分会血栓防治专业委员会,《中华医学杂志》编辑委员会.肝素诱导的血小板减少症中国专家共识(2017)[J].中华医学杂志,2018,98(6):408-417.
[4] GREINACHER A.Heparin-induced thrombocytopenia[J].N Engl J Med,2015,373(19):1883-1884.
[5] 石茂靜,高伟波.肝素诱导性血小板减少症的研究进展[J].临床急诊杂志,2018,19(9):599-606.
[6] 赵德龙,孙雪峰.维持性血液透析患者肝素诱导血小板减少症的研究进展[J].中国血液净化,2013,12(11):625-627.
[7] WARKENTIN T E,ARNOLD D M,KELTON J G,et al.Platelet-activating antibodies are detectable at the earliest onset of heparin-induced thrombocytopenia,with implications for the operating characteristics of the serotonin-release assay[J].Chest,2018,153(6):1396-1404.
[8] 王建祥,张奉春,刘晓清,等.中国成人血小板减少症诊疗专家共识[J].中华内科杂志,2020,59(7):498-510.
[9] SADIK Z G,JENNINGS D L,NEMEROVSKI C W,et al.Impact of platelet functional assays on the cost of treating suspected heparin-induced thrombocytopenia[J].J Pharm Pract,2015,28(4):398-403.(收稿日期:2023-08-27)
