减孔腹腔镜手术治疗结直肠癌的疗效及对患者围术期指标、免疫炎症反应的影响
2023-11-29韦承德韦逸琛蒙顺龙黄子团覃泽奔
韦承德 ,韦逸琛,蒙顺龙,黄子团,覃泽奔
(来宾市人民医院胃肠肛门病外科,广西 来宾 546100)
结直肠癌是胃肠道常见的恶性肿瘤之一,发病原因多为遗传因素、不健康的生活方式、大肠腺瘤等,该疾病具有发病率高和病死率高等特点[1]。腹腔镜直肠癌根治术是治疗该疾病的主要有效方法,使用腹腔镜的仪器设备来切除患者直肠肿瘤病变部位及病变肠管周围的系膜淋巴结等,完成根治性切除,其根治效果和开腹手术类似[2]。常规5 孔腹腔镜直肠癌根治术多采用5 孔操作,创口较多,极易损伤腹壁血管、神经,在一定程度上影响治疗效果,还会增加手术费用[3]。减孔腹腔镜直肠癌根治术是在患者腹部采用两孔进行操作,手术难度适中,减少常规腹腔镜手术穿刺孔数目,对患者的创伤相对较轻,患者术后恢复快,美观程度较高,治疗效果更佳[4]。基于此,本研究旨在探究结直肠癌患者采用减孔与多孔腹腔镜直肠癌根治术治疗的疗效,以及对患者血清学相关指标的影响,现将详细结果、数据统计报道如下。
1 资料与方法
1.1 一般资料将来宾市人民医院2020 年3 月至2023年3 月收治的94 例结直肠癌患者以随机数字表法分成对照组和观察组。对照组患者(47 例)年龄40~79 岁,平均(57.21±4.25)岁;男性28 例,女性19 例;升结肠癌3例,横结肠癌5 例,降结肠癌10 例,乙状结肠癌12 例,直肠癌17 例;术前临床分期[5]:Ⅰ期12 例,Ⅱ期15例,Ⅲ期20 例。观察组患者(47 例)年龄41~80 岁,平均(58.58±4.33)岁;男性29 例,女性18 例;升结肠癌5 例,横结肠癌6 例,降结肠癌9 例,乙状结肠癌11 例,直肠癌16 例;术前临床分期:Ⅰ期10 例、Ⅱ期16 例、Ⅲ期21 例。比较两组患者上述资料,差异无统计学意义(P>0.05),有可比性。纳入标准:①符合《中国早期结直肠癌及癌前病变筛查与诊治共识》[6]中诊断标准;②首次行腹腔镜直肠癌根治术;③无其他恶性肿瘤病史;④无凝血功能障碍。排除标准:①近期接受过化疗或放疗或内分泌治疗;②伴有肠穿孔、肠梗阻、腹膜炎;③术中转开腹手术。本研究经院内医学伦理委员会批准,且所有患者及家属签订知情同意书。
1.2 手术方法对照组患者接受常规5 孔腹腔镜结直肠癌根治术治疗:患者全身麻醉后取仰卧位,于脐下1 cm作切口(长度为1 cm),左右腹直肌外侧旁1 cm 上、下分别作0.5 cm 切口,置入相应穿刺器。以超声刀逐层分离组织,暴露肿瘤,首先需要清扫血管周围淋巴结和脂肪,游离并切除肿瘤的全肠段及周围组织,使远端直肠系膜充分暴露。在肿瘤下缘2~5 cm 处,结扎切断闭合肠管,左下腹作一切口,约4~5 cm,将带肿瘤的近端直肠拉出腹腔外,在肿瘤上缘10~15 cm 位置切除全系膜。将圆形吻合器放入近端结肠,荷包缝合,回纳肠段,腹腔镜下行直肠低位吻合,关闭气腹。术毕,将腹壁切口逐层关闭。观察组行减孔腹腔镜结直肠癌根治术:全身麻醉,取截石位,于脐下缘作2.5~4.0 cm 切口,穿刺注入二氧化碳,建立气腹,置入操作套,经该操作套置入观察镜以及两个操作钳,于右下腹(左半结肠或直肠癌根治术)或左上腹(右半结肠癌)作1 cm 切口,置入相应穿刺器,作为主操作孔分别放置超声刀、腹腔镜下切割闭合器,其余操作同对照组。两组患者术后均随访3 个月。
1.3 观察指标①手术相关指标。比较两组患者手术时间、住院时间、术中出血量、切口长度、进食半流质饮食时间、肛门排气时间、下床活动时间。②免疫功能指标、炎症因子。采集患者术前及术后3 d 空腹状态下外周静脉血(5 mL),取3 mL 以2 500 r/min 的转速离心10 min 后取血清,采用免疫比浊法检测免疫球蛋白G(IgG)、免疫球蛋白M(IgM),采用酶联免疫吸附法检测补体C3、C-反应蛋白(CRP)、白细胞介素-6(IL-6)、降钙素原(PCT),取剩余2 mL 血样,采用流式细胞仪(桂林优利特医疗电子有限公司,桂械注准20222220455,型号:BF-710 B3R1)检测自然杀伤细胞(NK)。③并发症。统计随访期间两组患者并发症发生情况,包括切口感染、吻合口出血、尿潴留、肠梗阻等发生情况。
1.4 统计学方法应用SPSS 20.0 统计学软件处理数据,计数资料(切口感染、吻合口出血、尿潴留、肠梗阻等并发症)以[ 例(%)]表示,采用χ2检验;计量资料经S-W法检验证实计量资料(手术指标、 IgG、 IgM、补体C3、 NK及血清CRP、 IL-6、 PCT 水平)符合正态分布,以(±s)表示,组间比较采用独立t检验,术前术后比较采用配对t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术指标比较与对照组比,观察组患者手术时间、切口长度、肛门排气时间、下床活动时间、进食半流质饮食时间、住院时间均更短,术中出血量更少,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者手术指标比较( ±s)

表1 两组患者手术指标比较( ±s)
?
2.2 两组患者免疫功能指标、炎症因子比较术后3 d 两组患者血清IgG、 IgM、补体C3、 NK 水平均较术前降低,但观察组血清IgG、IgM、补体C3、NK 水平更高;两组患者血清3 项炎症因子指标水平(血清CRP、 IL-6、 PCT)均较术前升高,但观察组炎症因子指标水平更低,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者免疫功能指标、炎症因子比较( ±s)
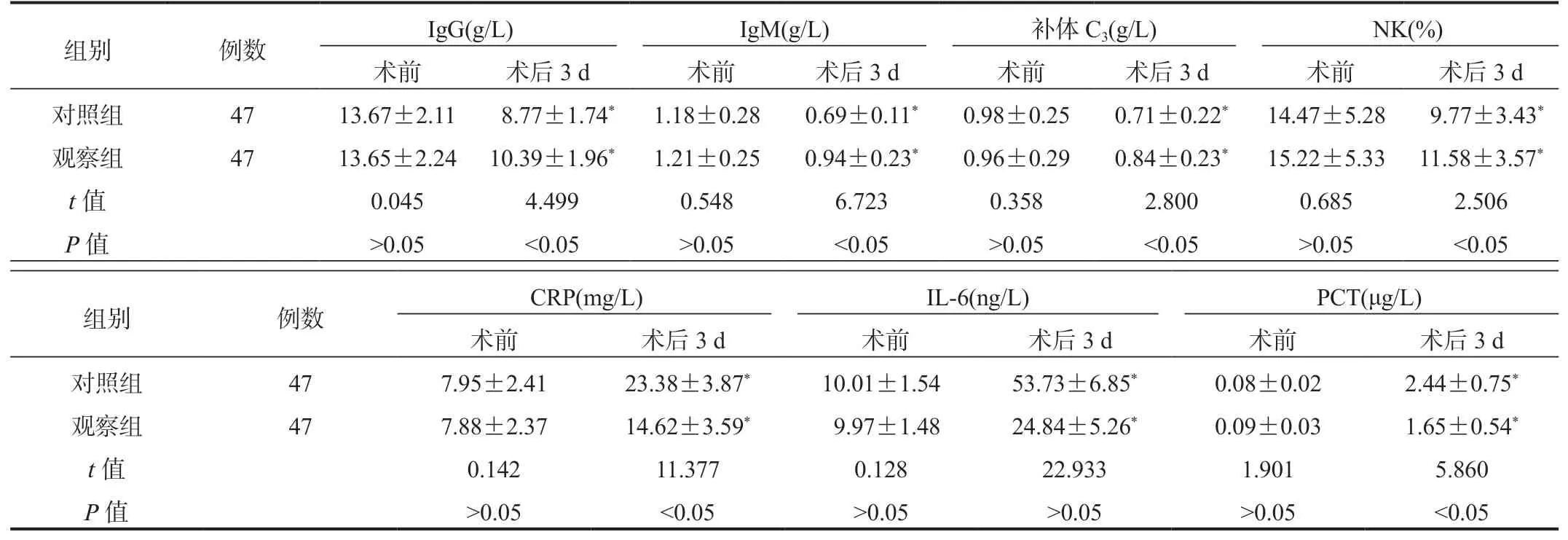
表2 两组患者免疫功能指标、炎症因子比较( ±s)
注:与术前比,*P<0.05。IgG:免疫球蛋白G;IgM:免疫球蛋白M;NK:自然杀伤细胞;CRP:C-反应蛋白;IL-6:白细胞介素-6;PCT:降钙素原。
?
2.3 两组患者并发症发生情况比较与对照组比,随访期间观察组患者并发症总发生率更低,差异有统计学意义(P<0.05),见表3。
3 讨论
手术治疗目前仍是结直肠癌的主要治疗方式,可以有效缓解患者的临床症状、改善预后。目前,临床多将常规5孔腹腔镜直肠癌根治术作为首选治疗术式,该方法手术操作方便,其肿瘤根治效果好,但仍存在器官损伤、伤口欠美观、创口恢复缓慢的缺陷,难以满足患者的需求[7]。
减孔腹腔镜结直肠癌根治术是新发展起来的改良微创技术,其可以避免常规5 孔腹腔镜直肠癌根治术的多个体表穿刺孔,且可以对腹腔内助手器械的移动进行较为全面的观察,减少器械移动造成的不必要损伤,患者术中出血量少,减少戳孔造成的腹壁创伤及切口疼痛等手术损伤,患者疼痛感轻、手术创口小,为患者术后肠道功能快速恢复提供有利条件。另外,减孔腹腔镜直肠癌根治术仅两个操作孔,相较于常规5 孔腹腔镜直肠癌根治术切口更少,满足了患者对美观的要求,术后各种并发症也较少[8]。分析本研究结果可知,与对照组比,观察组患者手术指标更优;随访期间观察组患者并发症总发生率更低,提示减孔腹腔镜结直肠癌根治术治疗结直肠癌患者可以对手术指标进行改善,促进患者恢复,降低术后并发症发生率。
IgG、IgM 是免疫细胞针对病原体产生的一种免疫球蛋白,能够保护机体不被外界病原体入侵,结直肠癌患者一旦受到腹腔镜手术创伤的刺激,无论是常规多孔还是减孔手术,均会在一定程度上影响免疫功能,机体免疫细胞水平会明显降低。C3是血清中含量最高的一种补体成分,实施腹腔镜直肠癌根治术中会对患者肿瘤组织的牵拉及挤压等机械作用下,机体出现组织损伤,血液中的C3含量会明显升高。NK 是人体内重要的免疫细胞,CO2气腹的建立,造成NK 数量及活性的下降,从而影响患者免疫功能。结直肠癌患者实施减孔腹腔镜直肠癌根治术,手术创伤较小,对患者机体损伤更小,所引起的应激反应程度也就越低,故减弱了对机体免疫功能的抑制作用[9]。手术创伤对于机体的直接影响主要在于导致机体的炎症应激反应,所以通过对血清炎症细胞因子的检测能够反映机体的炎症程度。结直肠癌患者实施减孔腹腔镜直肠癌根治术,术中出血量少、对机体创伤更小,因此手术造成的炎症反应相对较轻[10-11]。本研究结果显示,术后3 d 两组患者血清IgG、IgM、补体C3、NK 水平均较术前降低,但观察组更高;两组患者血清CRP、IL-6、PCT 水平均较术前升高,但观察组更低,提示与多孔腹腔镜结直肠癌根治术比,减孔腹腔镜结直肠癌根治术治疗对患者免疫功能、炎症反应影响更小。
综上,与多孔腹腔镜结直肠癌根治术比,减孔腹腔镜直肠癌根治术治疗结直肠癌可以缩短患者手术时间、住院时间,对患者免疫功能、炎症反应影响更小,有利于降低术后并发症发生率,改善预后,安全性较高。但本研究纳入样本量较少,研究时间较短,需进一步完善设计后深入探究。
