基于人性化理念的一体化护理改善慢阻肺呼吸衰竭患者的睡眠状态与生命质量
2023-11-22邱云云
邱云云
广州医科大学附属市八医院感染三科,广东广州 510000
慢阻肺即慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD),具备比较高的危害性,且不同患者由于自身病程时间的个体差异性导致其疾病危害性存在一定程度的不同,急性加重期危害性、致死性均比较强,大部分患者在接受科学有效的临床治疗后可减轻疾病症状,但患者可因气道损伤或气流通过性降低而出现呼吸衰竭[1]。针对存在严重呼吸困难的患者临床常采用呼吸机机械通气以给予呼吸支持,但长时间机械通气可增加下肢深静脉血栓形成(deep venous thrombosis, DVT)、气道误吸等并发症的发生风险,不利于提高预后效果[2]。随着临床护理观念的优化与完善,常规护理模式已经不能满足符合COPD呼吸衰竭患者个性化、多元化的护理需求,而人性化护理观念始终坚持以人为本的干预原则,重点突出针对患者主观感受的护理服务,以此将有限的医疗护理资源发挥出最大化的护理效果,以此提高患者的自我护理及适应能力[3]。目前临床关于人性化护理理念在COPD呼吸衰竭患者中的应用鲜见报道,故本研究特对此展开分析,选取2018年1月—2022年1月广州医科大学附属市八医院70例COPD呼吸衰竭患者,基于人性化理念的一体化护理对其睡眠状态、肺功能指标以及生活质量的临床干预影响。现报道如下。
1 资料与方法
1.1 一般资料
选取本院70例COPD呼吸衰竭患者,采用随机数表法分为研究组(35例)与对照组(35例),两组一般资料对比,差异无统计学意义(P>0.05)。见表1。本研究经本院医学伦理委员会批准。
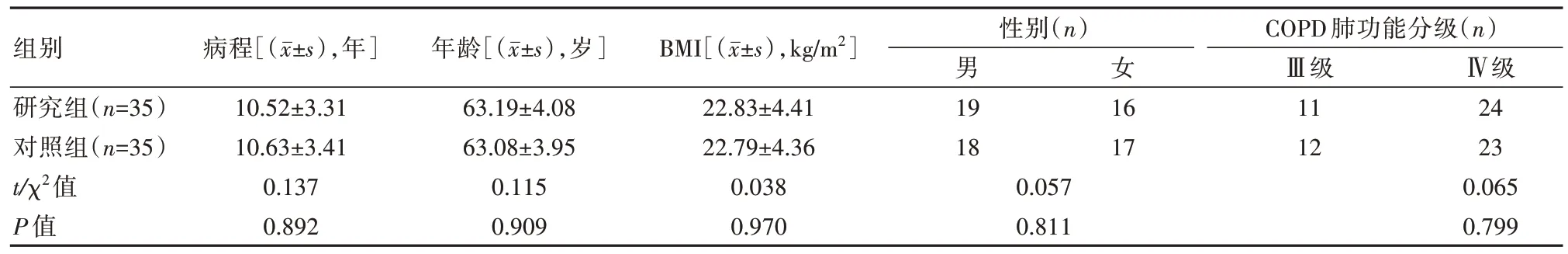
表1 两组基线资料对比
1.2 纳入与排除标准
纳入标准:①与临床COPD呼吸衰竭诊断要求相符合,以《慢性阻塞性肺疾病诊治指南》[4]为主要参考依据;②实施肺功能、胸部高分辨率CT(High resolution CT, HRCT)诊断,临床资料无任何异常;③无意识功能障碍,能积极配合临床疗护、常规检测等各项工作;④知情,主动参与研究。
排除指标:①COPD肺功能等级评估≥Ⅱ级者[4];②属于原发性肺实质损伤者;③器官衰竭或者处于昏迷状态者;④呼吸系统肿瘤或者感染情况者;⑤创伤严重者。
1.3 方法
对照组实施常规护理,干预期间医师仅对治疗内容做出针对性指导,所有干预措施均由本科护士独立参与,常规护理措施包括:①危险因素预防控制:在护理过程中动态化检测、预防、控制各种危险因素(如气道感染、粉尘、高凝情况、高血压等),避免气道炎症反应有所加重。②呼吸道干预:医护人员、患者家属协同坚持患者气道症状改善情况,及时通知有关医护人员,并实施科学有效的对症干预、护理服务,如果其发生典型症状(如气道压异常、痰鸣音、血氧饱和度异常、咳痰无力等),需对其实施体位引流、雾化吸入、吸痰等护理干预,在干预环节中需密切关注其呼吸道感染状况,汲取气道分泌物并实施菌落实验室检查。③风险评估:需动态化检测患者在院过程中的心律、中心静脉压、潮气量、节律以及经皮血氧饱和度等进行不定期监测并进行风险评估,同时每日检查患者呼吸频率、心率、血压等基本体征,若体征异常应第一时间告知医生并采取相应干预手段。④饮食干预:护理人员需叮嘱患者尽可能食用容易消化、清淡少油、高纤维的流质类食物,不宜食用油腻性、刺激性、辛辣性等食物,对其给予科学舒适的疗养条件。⑤机械通气护理:患者机械通气期间护士、患者、患者家属需协同注意患者在通气环节中的生理情况、心理情况,如果存在异常情况需及时通知有关医护人员并加以治疗、护理,机械通气过程中运用呼吸机管道(一次性),定期更替呼吸机湿化器、管道,防止呼吸机细菌过度繁殖生长所导致的肺部感染,护理人员需定期密切关注患者呼吸机应用状况,在保障治疗安全的基础上尽可能缩短呼吸机机械通气时长。
研究组接受基于人性化理念的一体化护理,其与常规护理措施的主要差异体现在提高了干预期间护士(专科护士、康复治疗师)、患者、家属之间的协同作用,即护、患、家属一体化;具体内容:(1)护理前准确:收集患者病史、性格、喜好、行为特征等资料,对患者心理状态做出评估,判断会对患者治疗及身体康复产生消极或积极影响的人事物,以便后期制订护士、患者、家属多位一体化护理大纲,明确干预期间各类型角色的工作内容。(2)人性化理念下的一体化护理:①护士:由专业麻醉护士进行镇痛镇静护理,采用0.3~0.8 μg/(kg·h)右美托咪定(批准文号:H20110097;规格:2 mL∶200 μg)、0.2~0.6 μg/(kg·h)芬太尼(批准文号:H20054171;规格:1 mL∶50 μg)进行镇静镇痛管理,在剂量区间内调整镇静镇痛药物使用剂量,使患者每2 h的重症监护室疼痛观察工具(critical care pain observation tool, CPOT)[5]维持在0~2分的范围;专科护士负责患者机械通气支持期间的所有具体干预措施的执行与操作,待医师给出干预指导方案后由护士对上述内容进行细项干预,此外康复治疗师应在主治医师许可后对患者进行早期呼吸肌训练,训练方式主要涉及腹式、三球式呼吸训练器、主动循环等方式,在护理干预环节中需结合患者具体状况定期选择1~2种方式加以训练干预,训练时间为30 min/d;护理人员、患者家属需结合患者选择的呼吸肌训练方法加以辅助干预,例如腹式、三球式呼吸训练器能通过口头指令方式引导其动作间隔时间,主动循环呼吸训练鞥采取手法辅助等方式加以干预。两组干预时间均为就诊后的1个月。②患者与家属:干预期间患者与家属应积极配合医生与护士的工作,患者应严格遵医嘱进行规范化治疗以保证整体治疗效果,家属应辅助护士对患者进行心理疏导,待患者意识清醒后应与患者多沟通交流,避免患者术前长时间久卧、久坐或独处,鼓励患者术前多与家属一起散步、聊天以降低患者手术恐惧及应激反应。
1.4 观察指标
(1)负性情绪:干预前后采用汉密尔顿焦虑量表(Hamilton Anxiety Scale, HAMA)[5]评估焦虑情绪,该量表总分56分,分值与焦虑程度成正比;采用汉密尔顿抑郁量表(Hamilton Depression Scale,HAMD)[5]评估抑郁情绪,该量表总分81分,分值与抑郁程度成正比。
(2)生理指标:①运动能力:干预前、干预后分别运用6 min步行试验(6 minute walking test,6MWT)[6]判断其运动功能,检测时间为3~4点(下午),在室内长廊(30 m)中开展,往返距离控制为60 m,运用蜂鸣计时仪器对两组时间、圈数加以记录。②病情判断:运用BODE指数判断[6]对症状改善效果进行整体性分析,主要涉及4个评估内容[体质指数(body mass index, BMI)、运动能力、气流阻塞、呼吸困难],评分最大值、最小值依次为100分、0分,分数上升,病情更加严重。③睡眠质量:运用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)[7]加以分析,包含个项评估(19个)、他项评估(5个),评估项目共计18个。按照分数高低可分为睡眠质量很好、一般、较差、很差4种情况,评分对应为0~5分、6~10分、11~15分、≥16分。
(3)生活质量:运用日常生活能力量表(Activity of Daily Living Scale, ADL)[8]判断干预前、干预后生活能力,涉及进阶能力评估项目(包含3项,分数为40分)基本能力评估项目(包含7项,分数为60分),评分最大值、最小值依次为100分、0分。分数高低和生活能力之间关系为正相关。
(4)并发症:对比两组干预期间误吸、DVT、呼吸道感染等并发症,总并发症发生率=各并发症发生率之和。
1.5 统计方法
采用SPSS 22.0统计学软件进行数据分析,符合正态分布的计量资料用(±s)表示,采用t检验;计数资料用例数(n)和率(%)表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后负性情绪对比
干预前两组的HAMD、HAMA评分对比,差异无统计学意义(P>0.05),干预后研究组的HAMD、HAMA评分低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者干预前后HAMA、HAMD评分对比[(±s),分]
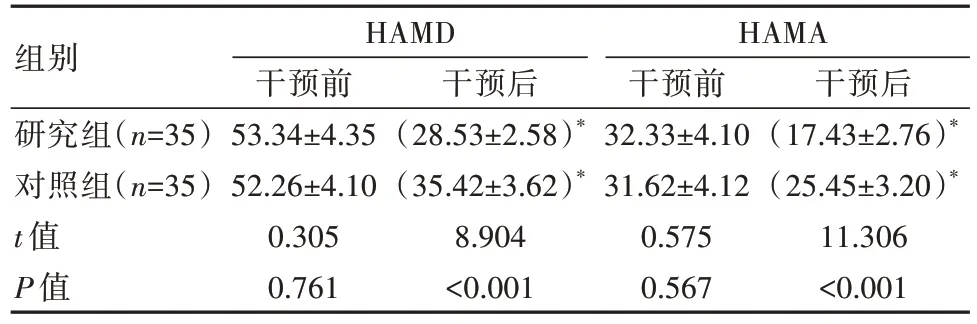
表2 两组患者干预前后HAMA、HAMD评分对比[(±s),分]
注:与本组干预前相比,*P<0.05。
组别研究组(n=35)对照组(n=35)t值P值HAMD干预前53.34±4.35 52.26±4.10 0.305 0.761干预后(28.53±2.58)*(35.42±3.62)*8.904<0.001 HAMA干预前32.33±4.10 31.62±4.12 0.575 0.567干预后(17.43±2.76)*(25.45±3.20)*11.306<0.001
2.2 两组患者干预前后生理指标对比
两组干预前6MWT、BODE指数、PSQI评分对比,差异无统计学意义(P>0.05),干预后研究组6MWT高于对照组,BODE指数、PSQI评分低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者干预前后生理指标对比(±s)
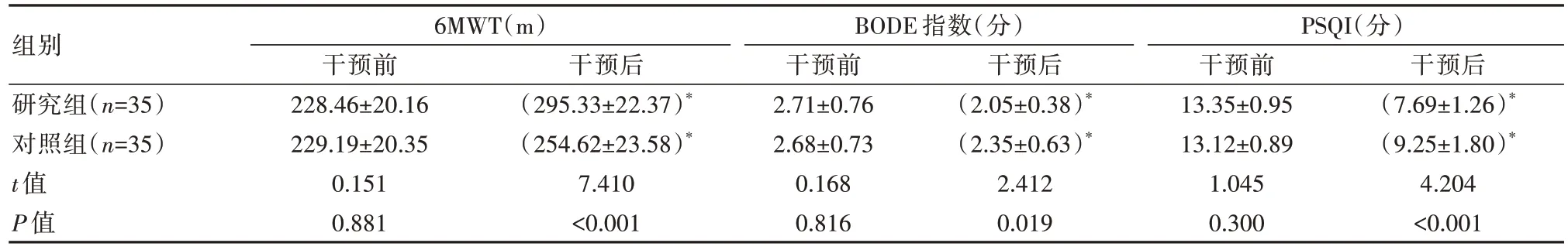
表3 两组患者干预前后生理指标对比(±s)
注:与本组干预前相比,*P<0.05。
组别研究组(n=35)对照组(n=35)t值P值6MWT(m)干预前228.46±20.16 229.19±20.35 0.151 0.881干预后(295.33±22.37)*(254.62±23.58)*7.410<0.001 BODE指数(分)干预前2.71±0.76 2.68±0.73 0.168 0.816干预后(2.05±0.38)*(2.35±0.63)*2.412 0.019 PSQI(分)干预前13.35±0.95 13.12±0.89 1.045 0.300干预后(7.69±1.26)*(9.25±1.80)*4.204<0.001
2.3 两组患者干预前后日常生活能力对比
干预前两组ADL进阶能力、基本能力、总分对比,差异无统计学意义(P>0.05),干预后研究组ADL各维度评分及总分高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者干预前后ADL评分对比[(±s),分]
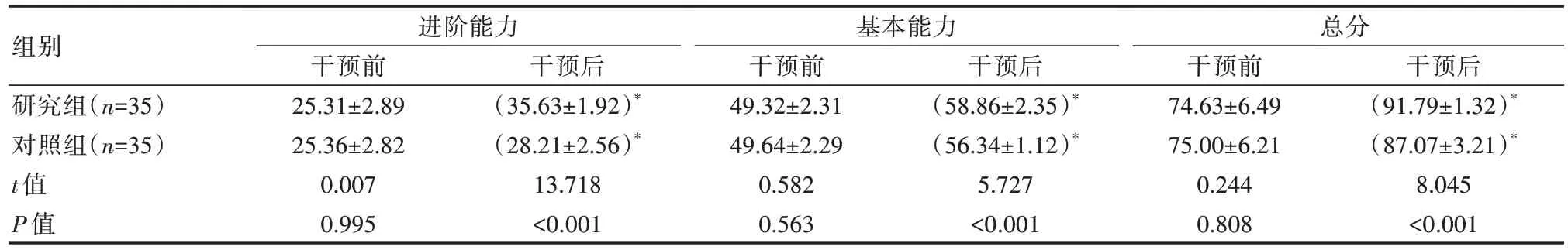
表4 两组患者干预前后ADL评分对比[(±s),分]
注:与本组干预前相比,*P<0.05。
组别研究组(n=35)对照组(n=35)t值P值进阶能力干预前25.31±2.89 25.36±2.82 0.007 0.995干预后(35.63±1.92)*(28.21±2.56)*13.718<0.001基本能力干预前49.32±2.31 49.64±2.29 0.582 0.563干预后(58.86±2.35)*(56.34±1.12)*5.727<0.001总分干预前74.63±6.49 75.00±6.21 0.244 0.808干预后(91.79±1.32)*(87.07±3.21)*8.045<0.001
2.4 两组患者干预期间并发症对比
研究组总并发症低于对照组,差异有统计学意义(P<0.05)。见表5。
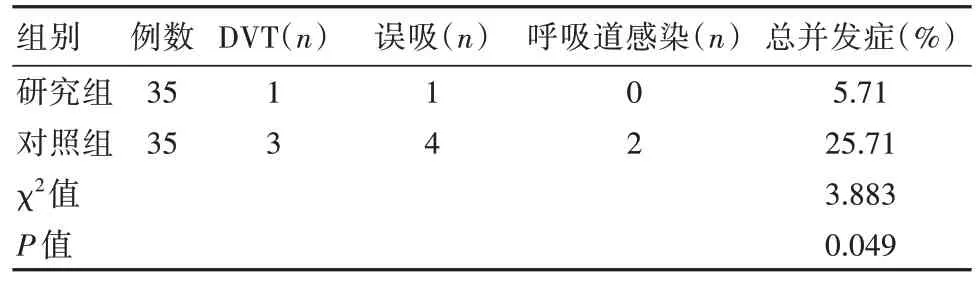
表5 两组患者干预期间并发症对比
3 讨论
COPD临床治愈困难程度较高、治疗维持时间比较久,能长期对患者呼吸道带来持续性不良损伤,临床症状以咳嗽、喘息、咽部不适、咳痰或者呼吸不畅等情况为主。有研究指出,机体高凝状态与气道炎症反应是COPD患者病情进展的主要影响因素,气道炎症加剧易导致患者咳嗽、气促、发热等症状加重,而高凝状态则会加剧患者血管内皮细胞的损伤,使气道阻塞、狭闭风险上升[9]。COPD呼吸衰竭患者因为个人自主呼吸功能衰竭,通常需实施呼吸机机械通气干预,以期保持其能开展正常生命活动,但是机械通气环节中可能会由于呼吸机导管污染而出现气道感染状况,且长期实施机械通气干预可能增大其发生误吸、DVT等一系列并发症的风险性。对此,怎样立足于护理层面,提升护理质量、水平来减轻疾病症状,减少并发症发生概率始终是临床研究分析的热点问题[10-11]。常规护理其护理环节的具量化、科学性、系统性、精细化不理想,难以在临床实践环节中取得最佳的护理干预效果[12]。人性化护理观念作为一种以人为本的原则理念,重点突出在干预过程中护理人员所开展的干预措施需立足于患者角度进行,采取以人为核心的干预措施可全方面、多角度提升其治疗环节中生理舒适度、心理舒适度[13-15]。基于此,本研究特对COPD患者展开基于人性化理念的一体化护理对COPD呼吸衰竭患者睡眠状态、肺功能及生活质量影响的研究。
研究结果显示,干预后两组患者的HAMA、HAMD均有所降低,与张继华等[9]的研究基本一致,表明常规护理干预可减轻COPD呼吸衰竭患者负性情绪。研究结果还显示,治疗后研究组不仅HAMA等评分改善幅度大于对照组,而且6MWT、ADL评分高于对照组,BODE指数、PSQI评分及总并发症率(5.71% vs 25.71%)低于对照组(P<0.05),与吴美景[16]的研究相似,表明基于人性化理念的一体化护理可在常规干预基础上进一步改善COPD呼吸衰竭患者负性心理情绪、睡眠质量。究其原因,可能是因为此护理干预理念是一种以人为核心的干预模式,通过制订、执行、再次完善等相关流程,并实施细致化、精细化的设计、完善,有利于提升护理干预的个体性、针对性、可操作性以及可行性,采用了有利于COPD呼吸衰竭患者治疗与恢复的一体化护理、危险因素防控、呼吸道护理、风险评估、机械通气护理等护理措施,降低了患者并发症发生风险,提高了整体恢复效果[17-18]。而另一方面基于人性化理念的一体化护理具有比传统干预方法更加系统、科学、高频率的干预计划,同时运用了腹式呼吸、三球式呼吸训练器训练等呼吸肌训练方式,促进了患者肺功能的进一步恢复,调整、优化其呼吸道血管内皮功能,促使交感神经系统的活性水平呈明显下降趋势,优化COPD呼吸衰竭患者的肺功能、6MWT、BODE指数评分以及PSQI评分。
综上所述,基于人性化理念的一体化护理可有效改善COPD呼吸衰竭患者肺功能水平及睡眠质量,降低干预期间并发症发生率,提高患者生活质量及预后水平,具有广阔应用前景。
