睡眠时间与老年痴呆发病风险的剂量反应Meta分析
2023-11-17刘培培赵镇雪赵春善
刘培培,赵镇雪,赵春善
132013 吉林省吉林市,北华大学护理学院
随着全国人口老龄化进程的加速,老年痴呆已成为全球第五大死因,占全球死亡人口的16.8%[1],是危害人类健康的重要公共卫生问题。老年痴呆是一种慢性神经功能退行性改变,并伴有认知功能损害的综合征[2],具有不可逆和无法治愈的特点。据统计我国老年痴呆的人数高达1 507万,约占全球痴呆总人口的25.5%[3],且呈逐年上升趋势。研究发现睡眠在学习和记忆、突触的可塑性以及对大脑废物的清除中起着重要作用[4],睡眠时间异常可加大老年痴呆的发病风险[5],甚至严重威胁患者的生活质量,为家庭和社会带来巨大负担[6]。目前,国内外学者围绕睡眠时间和老年痴呆的关系开展了多项研究,但睡眠时间和老年痴呆发病风险关系仍存有争议[7-9]。因此,本研究对已发表的睡眠时间与老年痴呆的相关研究进行全面的剂量反应Meta分析,从而为预防或延缓老年痴呆的发生提供科学依据。
1 资料和方法
1.1 文献检索策略
计算机检索中国知网、万方数据知识服务平台、维普网(VIP)、中国生物医学文献数据库(CBM)、PubMed、Cochrane Library、Embase和Web of Science数据库,检索时间均为建库至2023年6月。检索策略采用医学主题词和自由文本术语组合。以“睡眠”“睡眠时间”“睡眠时长”“老年痴呆”“阿尔茨海默症”“认知障碍”和“神经退行性疾病”等为主的中文检索词,以(Sleep OR Sleep Time OR Sleep Duration)AND(Senile Dementia OR Alzheimer Dementia OR Cognitive Impairment OR Neurodegenerative)为主的英文检索词。
1.2 纳入和排除标准
纳入标准:(1)前瞻性队列研究;(2)研究对象:年龄≥60岁且未确诊老年痴呆;(3)结局指标为老年痴呆;(4)暴露因素:睡眠时间≥3组;(5)效应值包括以下之一:相对危险度(RR)、优势比(OR)和风险比(HR)及其95%CI。排除标准:(1)非中英文文献;(2)综述类文献或案例研究;(3)数据缺失、无法提取或者无法获取全文的文献。
1.3 资料提取和质量评价
初筛文章时,先阅读文章题目,剔除不相关的文章后进一步阅读摘要和全文,判断是否纳入文章。由2名研究人员独立使用Excel 2021对收集的数据进行分析整理。提取的内容包含第一作者、出版年份、研究地区、随访时间、年龄、暴露人群及样本量、睡眠时间的测量方法、睡眠时间参照标准、睡眠时间长/短的定义(h/d)、睡眠时间及其对应的RR值和95%CI、校正因素和纽卡斯尔-渥太华量表(Newcastle-Ottawa scale,NOS)评分。双人进行交叉检查,如若发生争议,讨论解决,或咨询第三名调查员。应用NOS[10]评价纳入研究的质量。该量表从“研究对象选择”“组间可比性”和“结果测量”三个方面进行评价,共计8个条目,其中“组间可比性”条目占2分,其余条目各占1分。基于此量表,1篇文章最高分为9分。NOS评分(≥7分)越高的文献,被认为是高质量文献。
1.4 统计学分析
采用Stata 16.0软件,提取每篇文献中的最低暴露剂量和最高暴露剂量,统一用RR值及其95%CI进行异质性检验。如果I2>50%,则认为研究间存在异质性,使用随机效应模型分析。反之,I2≤50%采用固定效应模型进行分析。每层的中位数作为睡眠时间暴露剂量,若文献中没有提供该组的中位数,通过计算下限和上限的平均值估计近似的中位数。限制性立方样条回归模型用于剂量反应Meta分析,当P<0.05时,说明两者存在非线性关系,当P>0.05时,说明两者存在线性关系,最后拟合图形。应用漏斗图、Egger's检验来分析是否存在发表偏倚。最后结合敏感性分析来验证结果的稳定性。
2 结果
2.1 文献筛选结果
通过数据库检索初步获得的文献数量为1 839篇,经过逐步筛选和仔细审阅后,最终纳入9篇[11-19]文献进行剂量反应Meta分析,详细的筛选流程和结果见图1。
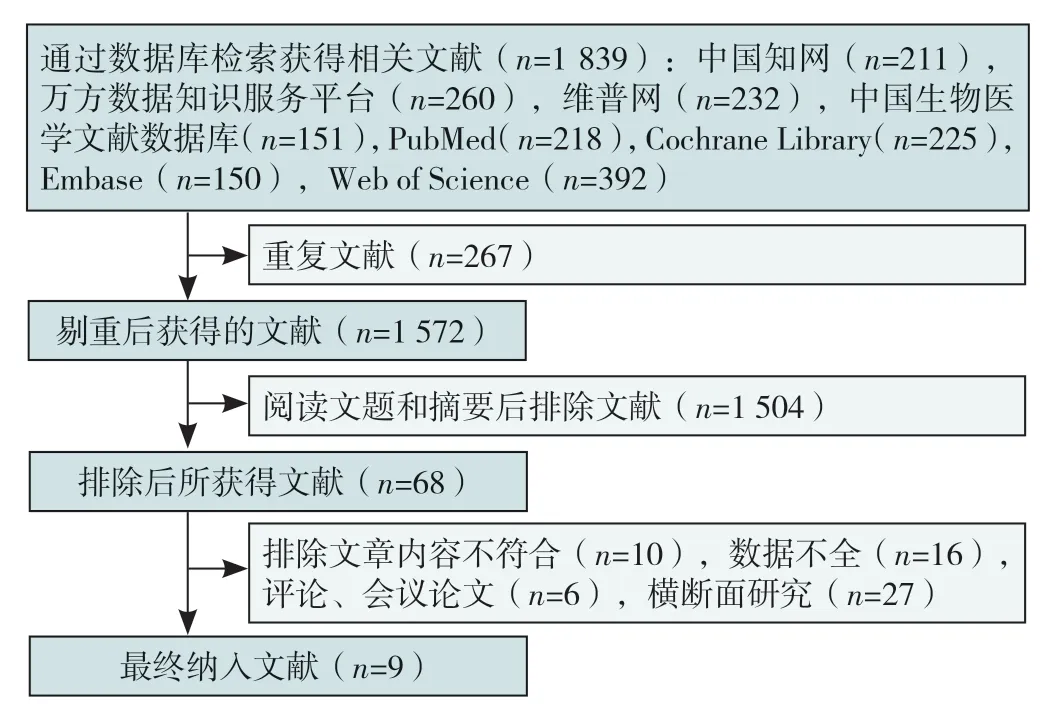
图1 文献筛选流程图Figure 1 Flow chart of literature screening
2.2 纳入文献的基本特征与质量评价
9篇文献分别来自中国、英国、美国、西班牙和新加坡。共有样本量58 342例,暴露人数9 887例。随访时间为3.2~25年。纳入文献均校正了混杂因素,且NOS评分为7~8分,其中4篇[11-13,18]文献得分为8分,5篇[14-17,19]文献得分为7分,总体文献质量较高,见表1。

表1 纳入文献基本特征Table 1 Basic features of included studies
2.3 Meta分析结果
2.3.1 睡眠时间与老年痴呆发病关系:共纳入9篇[11-19]文献,各研究间存在较高的异质性(I2=71.5%,P<0.05),应用随机效应模型进行分析,结果显示睡眠时间与老年痴呆发病风险有关(RR=1.32,95%CI=1.17~1.48,P<0.05),见图2。
2.3.2 亚组分析:8篇[11-15,17-19]文献报告了睡眠时间≤6 h/d对老年痴呆发病风险的影响,结果显示研究间无异质性(I2=37.2%,P>0.05),Meta分析结果显示,睡眠时间≤6 h/d老年痴呆的发病风险增加19.2%(RR=1.19,95%CI=1.07~1.33,P<0.05)。2篇[11,19]文献报告了睡眠时间在6~8 h/d对老年痴呆发病风险的影响,结果显示研究间存在显著异质性(I2=74.6%,P<0.05),Meta分析结果显示,睡眠时间6~8 h对老年痴呆发病风险无影响(RR=1.14,95%CI=0.79~1.62,P>0.05)。8篇[11-18]文献报告了睡眠时间≥8 h/d对老年痴呆发病风险的影响,结果显示研究间存在异质性(I2=67.1%,P<0.05),Meta分析结果显示,睡眠时间≥8 h/d老年痴呆的发病风险增加55.0%(RR=1.55,95%CI=1.32~1.82,P<0.05),见图3。
2.4 发表偏倚及敏感性分析
对纳入的9篇文献进行漏斗图的绘制,结果呈现基本对称,见图4。线性回归Egger's检验表明,在当前Meta分析中无发表偏倚(P=0.418)。对纳入的文献进行逐项剔除后,结果无显著不同。
2.5 睡眠时间和老年痴呆发病风险的剂量反应关系
共纳入9篇[11-19]文献,利用testparm命令判断是否存在线性关系,结果显示:χ2=7.50,P=0.024,为非线性关系。采用glst命令拟合模型验证,结果显示:χ2=40.23,P<0.001。结果表明睡眠时间与老年痴呆发病风险的剂量反应之间呈非线性反应关系。以7 h/d睡眠时间为参照,拟合睡眠时间与老年痴呆发病风险的关系,结果见图5。对比7 h/d,各时间点的发病风险为5 h/d:RR=1.024,95%CI=0.928~1.130;5.5 h/d:RR=1.036,95%CI=0.938~1.143;6 h/d:RR=1.034,95%CI=0.952~1.124;6.5 h/d:RR=1.015,95%CI=0.973~1.059;7.5 h/d:RR=1.014,95%CI=0.993~1.035;8 h/d:RR=1.056,95%CI=1.023~1.091;8.5 h/d:RR=1.124,95%CI=1.062~1.190;9 h/d:RR=1.212,95%CI=1.098~1.338;9.5 h/d:RR=1.316,95%CI=1.133~1.528;10 h/d:RR=1.431,95%CI=1.169~1.752。
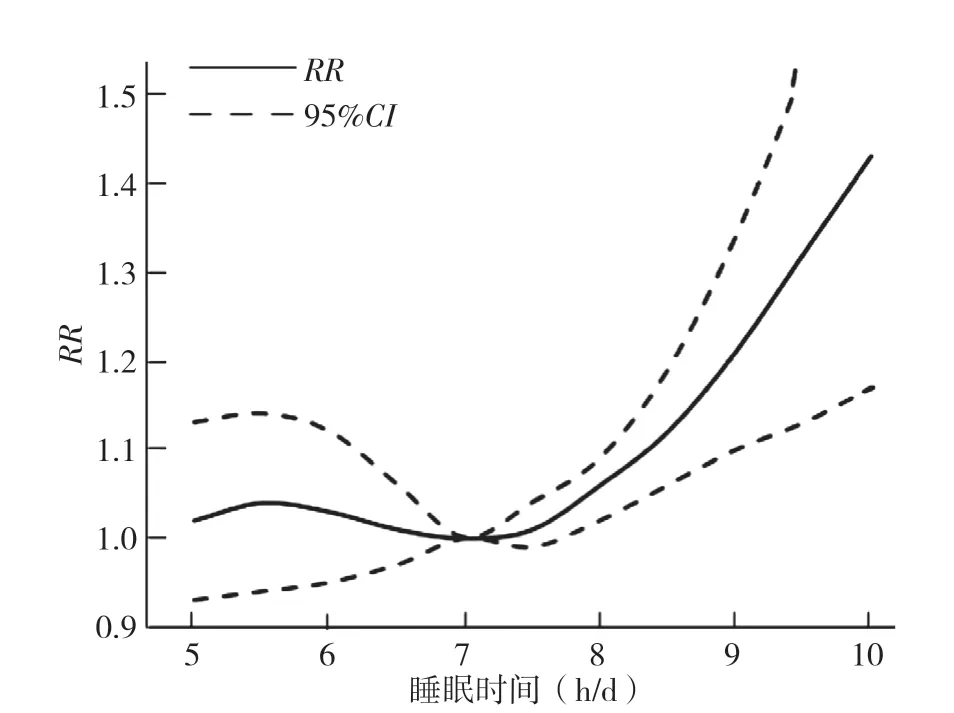
图5 睡眠时间与老年痴呆发病风险的剂量反应分析Figure 5 Dose-response analysis of sleep duration and risk of senile dementia
3 讨论
Meta分析结果显示,睡眠时间的长短与老年痴呆的发病风险有关,与FAN等[20]研究结果一致。研究发现睡眠时间异常可增加老年痴呆的患病率[21],对神经系统功能障碍产生不利影响[22]。因此,优化睡眠时间来预防或延缓老年痴呆的发生至关重要。
亚组分析结果表明,睡眠时间≤6 h/d和睡眠时间≥8 h/d均可增加老年痴呆的发病风险,与CHEN等[23]、聂欢欢等[24]的研究结果一致。目前,关于睡眠时间与老年痴呆发病风险的机制尚在研究中,相关研究发现,较短的睡眠时间可能会损害少突胶质细胞,影响白质的完整性[25],增加额叶和颞叶神经元的变性概率[26],诱发老年痴呆。同时白介素6和C反应蛋白炎症通路的活性增加[27],导致炎症标志物水平升高,引发认知功能受损。睡眠时间过长也会增加老年痴呆的发病风险,其原因可能是随着睡眠时间的增加,卧位持续时间的相应增加可能会使颅内压长时间处于较高的水平,改变脑脊液/间质液动力学[28],降低睡眠期间β样淀粉蛋白清除的速率[29],加重其发病风险。LIM等[30]研究表明,睡眠碎片化水平越高,患老年痴呆的风险也就越高,可能会导致睡眠时间的补偿性增加,形成恶性循环。此外,睡眠时间延长还可能与昼夜节律紊乱[31]和褪黑素系统功能降低[32]等有关。本研究结果显示,睡眠时间在6~8 h对老年痴呆发病无影响,与BLACKWELL等[33]研究结果一致,其原因可能是,适度的睡眠时间可以使大脑的淋巴系统变得更加活跃,清除过量的毒素,从而维持大脑代谢稳态和生物体内的平衡[34]。
剂量反应Meta分析结果表明,睡眠时间与老年痴呆发病风险之间存在U型非线性的关系,以7 h/d为参照,睡眠时间在6.5~7.5 h/d时,老年痴呆发病风险最低。与SABIA等[12]研究结果一致,提示睡眠时间过短或过长都会增加老年痴呆的发病风险。因此,建议每日睡眠时间在6.5~7.5 h来预防老年痴呆的发生,以此提高生活质量。
本研究存在的局限性:本研究纳入文献的睡眠时间测量方式多为自我报告,具有一定的主观性,结果可能存在偏倚。此外,测量老年痴呆的工具不同,评价结局指标时可能会有偏差。因此,未来仍需纳入更多高质量的研究予以验证。
综上,本研究纳入的前瞻性队列研究均调整混杂因素,排除基线测量时已患有老年痴呆的人群,效应值为调整后的RR值。当前证据表明睡眠时间与老年痴呆发病风险相关,根据不同的睡眠时间进行细致划分,并进行定量分析,每日睡眠时间≥8 h会加大老年痴呆的发病风险,需进一步提高防病意识。
作者贡献:刘培培提出文章选题、制订检索流程以及检索文献、论文撰写及核修;赵镇雪进行文献检索与收集、文献内容及数据提取和整理、统计学处理;赵春善负责文章的质量控制及审校,对文章整体负责,监督管理。
本文无利益冲突。
