穴位埋线联合阿托伐他汀钙治疗老年人高脂血症的随机对照试验
2023-11-17刘美玲赵天易顾吉郭义
刘美玲,赵天易,顾吉,郭义*
1.201801 上海市嘉定区马陆镇社区卫生服务中心中医科
2.301617 天津市,天津中医药大学
我国居民血脂异常情况不容乐观,患病率呈逐年上升趋势,2020年发布的《中国居民营养与慢性病状况报告(2020年)》指出,我国成人高胆固醇血症患病率为8.2%[1]。血脂异常是导致动脉粥样硬化性心血管疾病(arteriosclerotic cardiovascular disease,ASCVD)的重要原因之一,故积极改善血脂可以降低心血管疾病的发生。临床改善血脂的首选药物是他汀类药物,他汀类药物常见的不良反应是肌痛、肌炎和肝酶水平升高,10%~15%的患者对他汀类药物不耐受,服药1年后几乎1/3的患者停止治疗[2]。尽管调脂方法越来越多,但ASCVD的发病率却在上升,现有治疗方法仍没有得到充分利用[3]。相比西医,中草药和中医疗法治疗高脂血症有优势[4],既往研究结果表明中医药调脂疗效确切且不良反应少[5]。本研究以患有高脂血症的老年人为研究对象,采用穴位埋线为干预措施,进行随机对照试验,针对上海市嘉定区马陆镇辖区内患有高脂血症的老年人特点,辨证论治选取穴位处方,比较穴位埋线联合阿托伐他汀钙片和单独使用阿托伐他汀钙片对患者血脂指标达标率、血脂水平改善情况、血糖调节、BMI、中医证候积分等指标的效应差异并对穴位埋线的安全性进行评价,探索穴位埋线联合他汀类药物能否起到协同增效的作用,为临床治疗老年高脂血症患者提供合适的循证干预措施,同时为临床研究提供参考。
1 研究方案
1.1 研究目标
主要研究目标:比较穴位埋线联合阿托伐他汀钙与单独口服阿托伐他汀钙在老年高脂血症患者治疗后的血脂达标情况以及血脂水平改善情况。次要研究目标:比较穴位埋线联合阿托伐他汀钙与单独口服阿托伐他汀钙在老年高脂血症患者治疗后的血脂相关实验室检查的差异。探索性研究目标:探索可能影响穴位埋线联合阿托伐他汀钙调脂疗效的因素以及不同特征人群的效应差异,并进行安全性评价。
1.2 研究方法
1.2.1 试验设计:该研究为一项随机临床试验,由上海市嘉定区中心医院医学伦理委员会批准(伦理批件号2019Q001),并在中国临床试验注册登记(注册号:CHiCTR2000032792)。
1.2.3 受试者招募:于2020-05-10—08-04在上海市嘉定区马陆镇社区卫生服务中心门诊招募受试者。
1.2.4 随机方法:采用随机简单数字分组方法将受试者分为埋线组和对照组,具体操作方法如下。首先准备120个信封与120张卡片,并在信封与卡片上按顺序写好编号,然后根据Excel生成的随机数字表,从随机数字表中任意一个数开始,沿同一方向,将随机数字依次记录在编号的卡片上,同时将1定为埋线组,2定为对照组。卡片填好后,将其装入对应编号的不透明密封信封,由专人负责保管。当有符合纳入标准的受试者同意入组接受治疗时,按顺序依次打开准备好的信封,按照分组治疗方案进行治疗。
1.2.5 盲法:对数据分析者和结局评价者实施盲法。由于穴位埋线操作的特性无法对操作者和患者进行设盲,但仍需要做到穴位埋线实施者、结局评价者和数据分析者三者分离,结局评价者与穴位埋线实施者由不同人员担任。研究单位邀请独立的第三方进行数据管理和分析,不告知各组接受治疗情况。
1.3 受试者筛选
1.3.1 西医诊断标准:(1)总胆固醇(TC)>5.18 mmol/L;(2)低密度脂蛋白胆固醇(LDL-C)>3.37 mmol/L;(3)三酰甘油(TG)>1.70 mmol/L;(4)高密度脂蛋白胆固醇(HDL-C)<1.04 mmol/L,以上4项符合任何一项或以上者即可诊断为高脂血症[6]。
中医诊断标准为(1)中医体质类型:采用中华中医药学会2009年发布的《中医体质分类与判定》[7],共包含60个条目,根据得分判定体质类型为痰湿质。(2)中医证候诊断标准:参照2002年国家药品监督管理局《中药(新药)临床研究指导原则》[8],将其分为痰浊阻遏证、脾肾阳虚证、肝肾阴虚证、阴虚阳亢证、气滞血瘀证。符合2项或2项以上主症者,或者符合1项主症以及2项或2项以上次症者,配合兼症症状、舌脉象做出诊断。
1.3.2 纳入标准:(1)自愿参加本研究,并签署知情同意书;(2)年龄60~75岁,性别不限;(3)符合高脂血症的诊断标准;(4)中医体质类型为痰湿质。
1.3.3 排除标准:(1)严重心脑血管相关疾病:冠心病及其等危症患者未服用他汀类药物时LDL-C≤2.07 mmol/L;不稳定型心绞痛、各种心脏手术;Ⅱ~Ⅳ级心力衰竭;入组前6个月发生严重室性心动过速、伴快速心室率的心房颤动、室上性心动过速、急性心肌梗死、脑血管意外;(2)近3个月曾接受过降脂治疗的患者或者正在服用会影响血脂代谢的药物(如肝素、甲状腺素等);(3)入组前3个月发生肺栓塞、严重创伤或重大手术;(4)肝功能不全或肝病活动期,丙氨酸氨基转移酶(ALT)或天冬氨酸氨基转移酶(AST)>参考值上限的2倍;(5)肾功能不全;(6)肌酸激酶>参考值上限的3倍;(7)活动性感染;(8)1型糖尿病或控制不佳的2型糖尿病患者(糖化血红蛋白>8.5%);(9)持续收缩压>160 mmHg(1 mmHg=0.133 kPa)或舒张压>100 mmHg;(10)恶性肿瘤史;(11)受试对象不可靠者(如药物滥用、不愿遵守协议或精神病)、不配合协议或程序要求。
1.3.4 若受试者出现以下任一情况,则予以剔除:(1)受试者依从性差,不能坚持本研究治疗方案,影响有效性评价者;(2)治疗期间受试者出现病情恶化,或出现严重不良反应,不能继续进行治疗者;(3)各种原因受试者要求自动退出临床试验者;(4)治疗期间受试者自行服用相关药物(如其他降脂药等),或受试者接受其他可能干扰研究结果的治疗。
1.4 干预措施
1.4.1 分组:埋线组采用穴位埋线同时口服阿托伐他汀钙片,对照组单独口服阿托伐他汀钙片。
1.4.2 埋线组选穴:天枢、足三里、丰隆、阴陵泉、三阴交。
1.4.3 穴位定位:取穴均参照2006年中华人民共和国国家标准《腧穴名称与定位:GB/T 12346—2006》[9]。
1.4.4 针具:选用江苏镇江高冠医疗器械有限公司生产的一次性埋线针,规格0.7 mm。选用杭州爱普医疗器械股份有限公司生产的可吸收性外科缝线(PDO),3-0,1 cm。
1.4.5 穴位埋线操作:用镊子将1节1 cm PDO线从7号一次性埋线针的针尖处放入针体,使线头对齐针尖内侧。用安尔碘棉签消毒皮肤,消毒范围以穴位为中心2.5 cm,消毒2遍。左手将穴区皮肤捏紧,将针尖迅速刺入穴位内1 cm(天枢穴刺入穴位3 cm),将针体内的针向内用力,使PDO线留在体内,将埋线针退出,用无菌纱布压住穴区皮肤出针,如有出血,可加压止血,检查是否有线头露在外面,后消毒针孔,针孔处覆盖一次性输液贴固定24 h。每2周穴位埋线1次,共4次。
同时口服阿托伐他汀钙片(10 mg×14片,哈药集团三精制药股份有限公司,生产批号:H20010454)。10 mg/d,连续8周。
1.4.6 对照组:口服阿托伐他汀钙片,10 mg/d,连续8周。
1.5 疗效评价
1.5.1 主要结局指标为(1)血脂指标观察:治疗前后两组患者血脂水平改善情况。(2)不同ASCVD发病危险分层人群的LDL-C达标情况:低危和中危患者2.6 mmol/L≤LDL-C<3.4 mmol/L,高危患者1.8 mmol/L≤LDL-C<2.6 mmol/L,极高危患者LDL-C<1.8 mmol/L[6]。
1.5.2 次要结局指标为(1)生化指标:观察治疗前后两组患者载脂蛋白A(ApoA)、载脂蛋白B(ApoB)、脂蛋白a[Lp(a)]、空腹血糖、糖化白蛋白。(2)一般指标:治疗前后检测各组受试者BMI,观察治疗方案对该指标的影响。(3)中医证候积分:根据2002年国家药品监督管理局《中药(新药)临床研究指导原则》[8]中各证候的症状,对主症症状按照无、轻、中、重分别计0、2、4、6分,对次症症状按照无、轻、中、重分别计0、1、2、3分,舌脉象按照无、有分别计0、1分。
1.5.3 安全性评价:治疗前对受试者进行心电图检查,治疗前、治疗第57天即治疗结束后第1天对受试者各进行1次肌酸激酶、肾功能、肝功能检查。
1.5.4 随访:治疗结束后1个月随访1次,进行临床疗效评定,包括血脂、肝功能、肾功能、肌酸激酶。同时判定是否有ASCVD事件发生。
1.6 统计分析方法
应用IBM SPSS 25.0进行统计分析。计量资料以(±s)表示,主要指标疗效分析:两组间LDL-C等血脂四项指标分析采用独立样本t检验。次要指标疗效分析:对中医证候积分、各种单项症状及生化指标的治疗前后差值(差值减少率)比较,组内采用配对t检验(非正态分布者采用配对符号秩和检验),组间采用差值两样本均数t检验(非正态分布者采用秩和检验)。治疗前后BMI变化采用秩和检验。安全性分析:两组同一时间点肝肾功能、肌酸激酶等不良反应发生率比较采用χ2检验,并列表描述本次试验所发生的不良事件。以P<0.05为差异有统计学意义。
2 结果
2.1 受试者收集及完成情况
本研究为单中心研究,总样本量共119例,埋线组为59例,对照组为60例。
2.2 基线资料
2.2.1 人口学特征:两组年龄、性别、饮食习惯、锻炼情况及吸烟史、饮酒史、长期饮茶史、长期咖啡史比例比较,差异均无统计学意义(P>0.05),见表1。
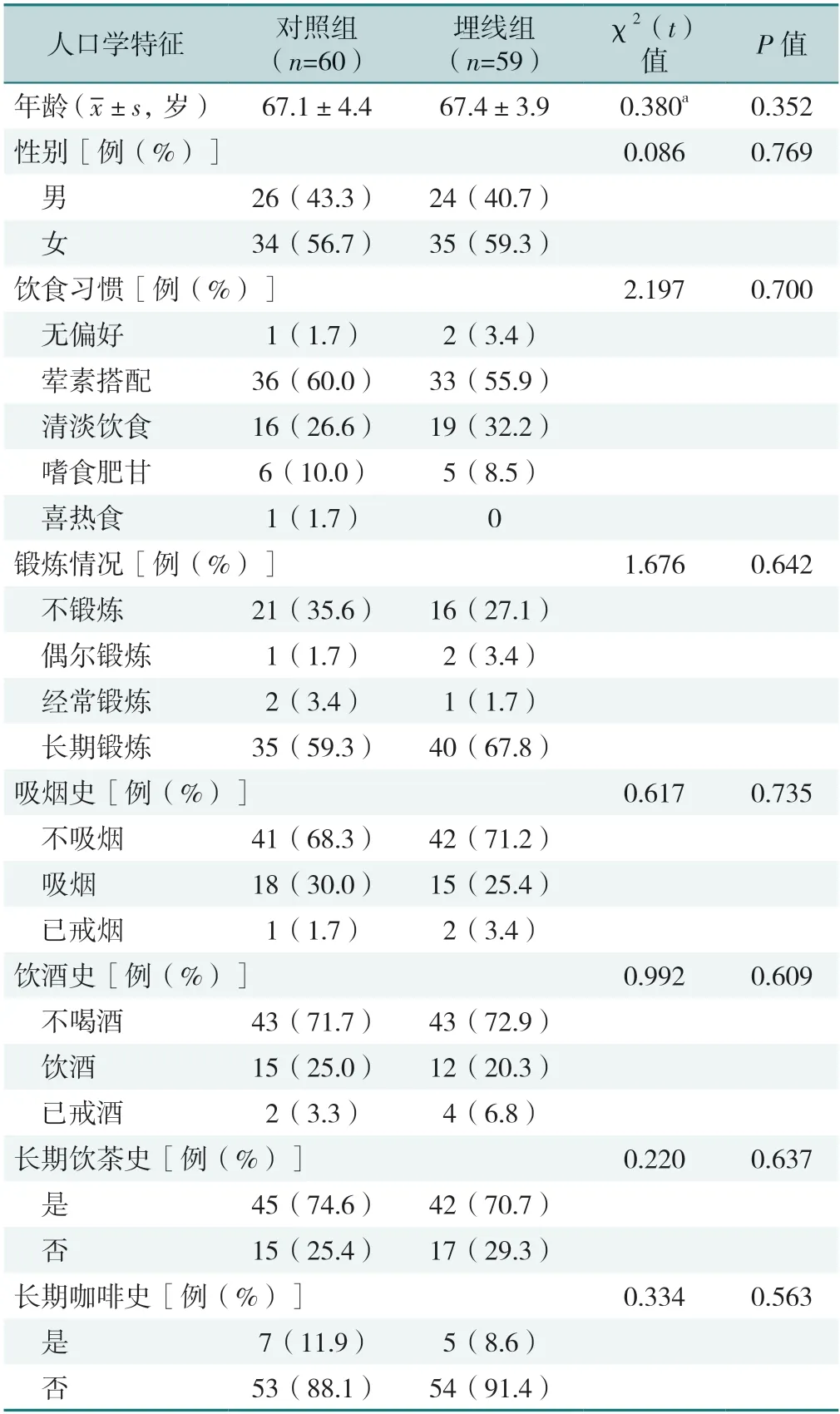
表1 两组人口学基本特征比较Table 1 Comparison of basic demographic characteristics between the two groups
2.2.2 疾病特征:治疗前两组血脂水平、空腹血糖、糖化血红蛋白、糖化白蛋白及中医证候积分比较,差异均无统计学意义(P>0.05),见表2。
表2 治疗前两组血脂水平、空腹血糖、糖化血红蛋白、糖化白蛋白、中医证候积分比较(±s)Table 2 Comparison of blood lipid levels,fasting blood glucose,glycated hemoglobin,glycated albumin and TCM evidence scores between the two groups before treatment
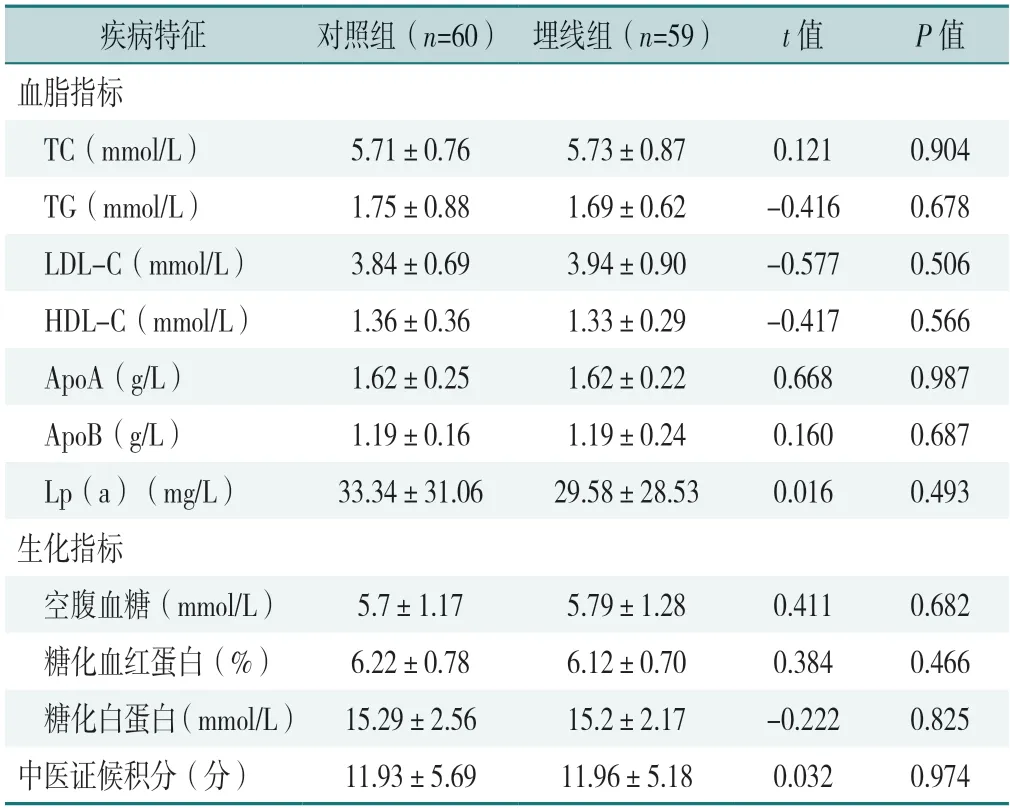
表2 治疗前两组血脂水平、空腹血糖、糖化血红蛋白、糖化白蛋白、中医证候积分比较(±s)Table 2 Comparison of blood lipid levels,fasting blood glucose,glycated hemoglobin,glycated albumin and TCM evidence scores between the two groups before treatment
注:TC=总胆固醇,TG=三酰甘油,LDL-C=低密度脂蛋白胆固醇,HDL-C=高密度脂蛋白胆固醇,ApoA=载脂蛋白A,ApoB=载脂蛋白B,Lp(a)=脂蛋白a。
疾病特征对照组(n=60)埋线组(n=59)t值P值血脂指标TC(mmol/L)5.71±0.765.73±0.870.1210.904 TG(mmol/L)1.75±0.881.69±0.62-0.4160.678 LDL-C(mmol/L)3.84±0.693.94±0.90-0.5770.506 HDL-C(mmol/L)1.36±0.361.33±0.29-0.4170.566 ApoA(g/L)1.62±0.251.62±0.220.6680.987 ApoB(g/L)1.19±0.161.19±0.240.1600.687 Lp(a)(mg/L)33.34±31.0629.58±28.530.0160.493生化指标空腹血糖(mmol/L)5.7±1.175.79±1.280.4110.682糖化血红蛋白(%)6.22±0.786.12±0.700.3840.466糖化白蛋白(mmol/L)15.29±2.5615.2±2.17-0.2220.825中医证候积分(分)11.93±5.6911.96±5.180.0320.974
2.2.3 慢性疾病及家族史情况:两组糖尿病史、高血压史、其他慢性病史及家族史比例比较,差异均无统计学意义(P>0.05),见表3。
2.3 主要结局指标
2.3.1 埋线组治疗前后血脂水平的比较:埋线组治疗后TC、TG、LDL-C、HDL-C水平均低于治疗前,差异有统计学意义(P<0.05),见表4。
表4 埋线组治疗前后血脂水平的比较(±s,mmol/L,n=59)Table 4 Comparison of blood lipid levels before and after treatment in the treatment group
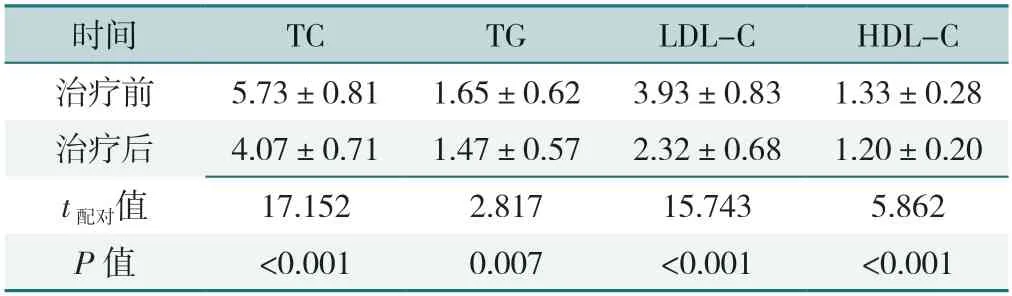
表4 埋线组治疗前后血脂水平的比较(±s,mmol/L,n=59)Table 4 Comparison of blood lipid levels before and after treatment in the treatment group
时间TCTGLDL-CHDL-C治疗前5.73±0.811.65±0.623.93±0.831.33±0.28治疗后4.07±0.711.47±0.572.32±0.681.20±0.20 t配对值17.1522.81715.7435.862 P值<0.0010.007<0.001<0.001
2.3.2 对照组治疗前后血脂水平的比较:对照组治疗后TC、TG、LDL-C、HDL-C水平均低于治疗前,差异有统计学意义(P<0.05),见表5。
表5 对照组治疗前后血脂水平的比较(±s,mmol/L,n=60)Table 5 Comparison of blood lipid levels before and after treatment in the control group
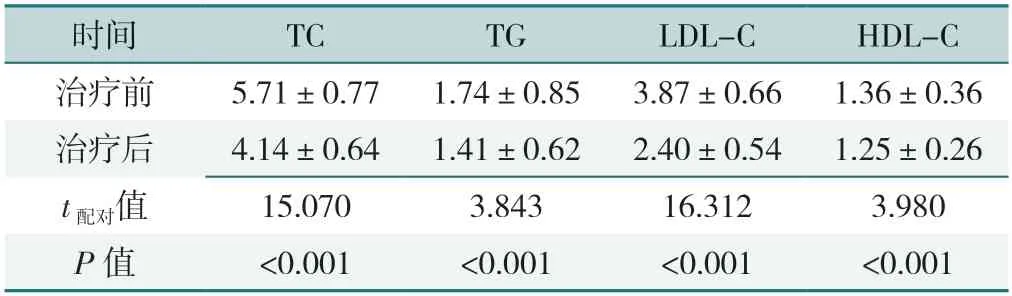
表5 对照组治疗前后血脂水平的比较(±s,mmol/L,n=60)Table 5 Comparison of blood lipid levels before and after treatment in the control group
时间TCTGLDL-CHDL-C治疗前5.71±0.771.74±0.853.87±0.661.36±0.36治疗后4.14±0.641.41±0.622.40±0.541.25±0.26 t配对值15.0703.84316.3123.980 P值<0.001<0.001<0.001<0.001
2.3.3 两组在不同时间点血脂水平的比较:两组TC、TG、LDL-C、HDL-C治疗前后差值、治疗后及随访1个月水平比较,差异均无统计学意义(P>0.05),见表6。
表6 两组在不同时间点血脂水平的比较(±s,mmol/L)Table 6 Comparison of blood lipid levels between the two groups at different time points
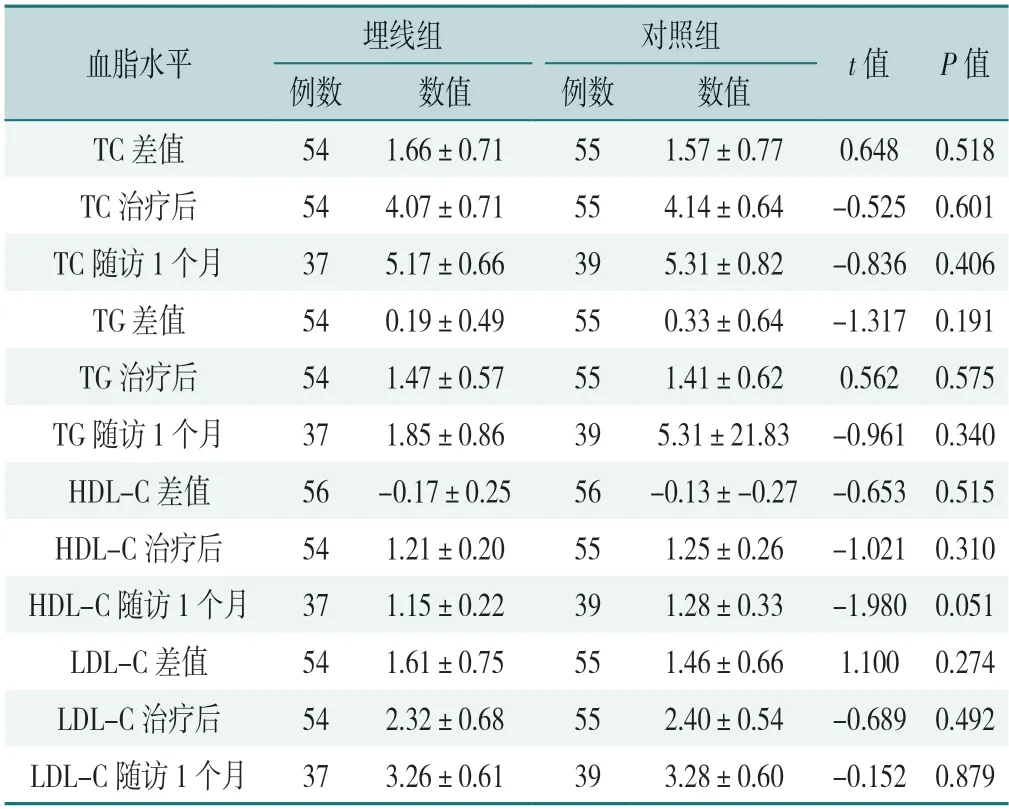
表6 两组在不同时间点血脂水平的比较(±s,mmol/L)Table 6 Comparison of blood lipid levels between the two groups at different time points
血脂水平埋线组对照组t值P值例数数值例数数值TC差值541.66±0.71551.57±0.770.6480.518 TC治疗后544.07±0.71554.14±0.64-0.5250.601 TC随访1个月375.17±0.66395.31±0.82-0.8360.406 TG差值540.19±0.49550.33±0.64-1.3170.191 TG治疗后541.47±0.57551.41±0.620.5620.575 TG随访1个月371.85±0.86395.31±21.83-0.9610.340 HDL-C差值56-0.17±0.2556-0.13±-0.27-0.6530.515 HDL-C治疗后541.21±0.20551.25±0.26-1.0210.310 HDL-C随访1个月371.15±0.22391.28±0.33-1.9800.051 LDL-C差值541.61±0.75551.46±0.661.1000.274 LDL-C治疗后542.32±0.68552.40±0.54-0.6890.492 LDL-C随访1个月373.26±0.61393.28±0.60-0.1520.879
2.3.4 两组治疗后LDL-C达标情况:LDL-C异常的受试者共92例,其中埋线组48例、对照组44例。两组受试者治疗后LDL-C达标率分别为79.5%和71.4%。两组治疗后LDL-C达标情况见表7。
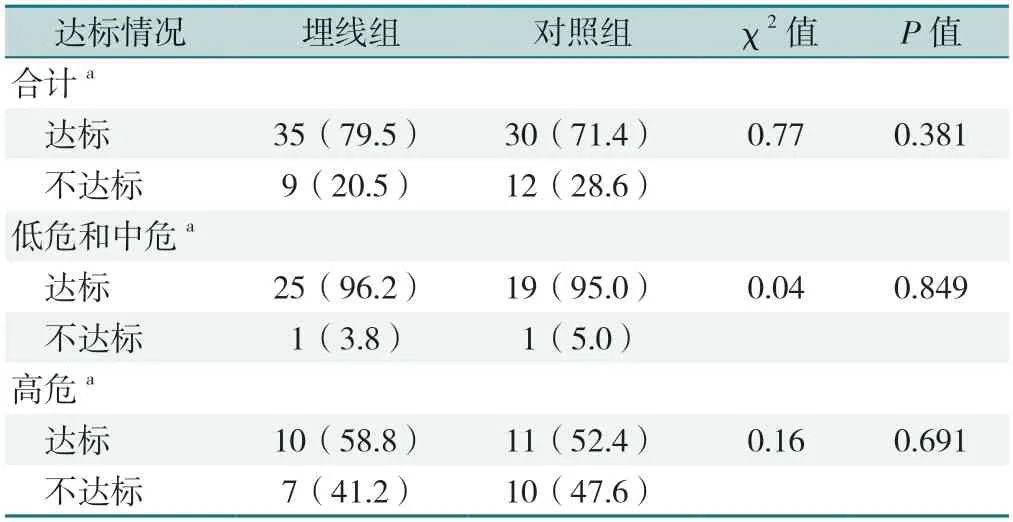
表7 两组治疗后LDL-C达标情况[例(%)]Table 7 Comparison of LDL-C compliance between the two groups after treatment
2.4 次要结局指标
2.4.1 生化指标和血糖情况:两组ApoA、ApoB和Lp(a)治疗前后差值以及空腹血糖、糖化白蛋白治疗前后差值比较,差异均无统计学意义(P>0.05),见表8。
表8 两组ApoA、ApoB和Lp(a)和空腹血糖、糖化白蛋白治疗前后差值比较(±s)Table 8 Comparison of the differences in ApoA,ApoB and Lp(a),fasting blood glucose,glycated hemoglobin in the two groups before and after treatment
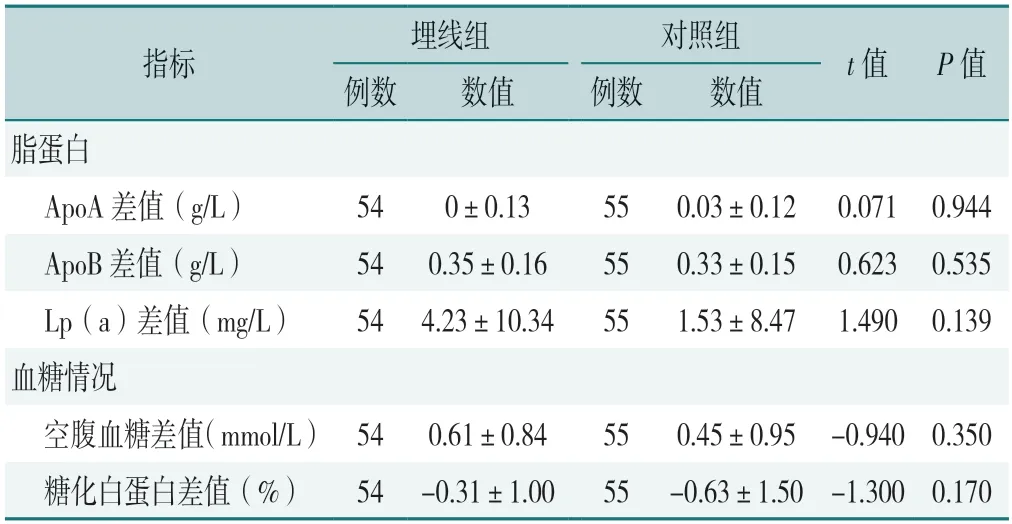
表8 两组ApoA、ApoB和Lp(a)和空腹血糖、糖化白蛋白治疗前后差值比较(±s)Table 8 Comparison of the differences in ApoA,ApoB and Lp(a),fasting blood glucose,glycated hemoglobin in the two groups before and after treatment
指标埋线组对照组t值P值例数数值例数数值脂蛋白ApoA差值(g/L)540±0.13550.03±0.120.0710.944 ApoB差值(g/L)540.35±0.16550.33±0.150.6230.535 Lp(a)差值(mg/L)544.23±10.34551.53±8.471.4900.139血糖情况空腹血糖差值(mmol/L)540.61±0.84550.45±0.95-0.9400.350糖化白蛋白差值(%)54-0.31±1.0055-0.63±1.50-1.3000.170
2.4.2 一般指标:两组BMI治疗前后差值、治疗后及随访1个月水平比较,差异均无统计学意义(P>0.05),见表9。两组治疗后BMI临床判定变化比较,差异无统计学意义(P>0.05),见表10。
表9 两组不同时间点BMI比较(±s,kg/m2)Table 9 Comparison of BMI at different time points in the two groups
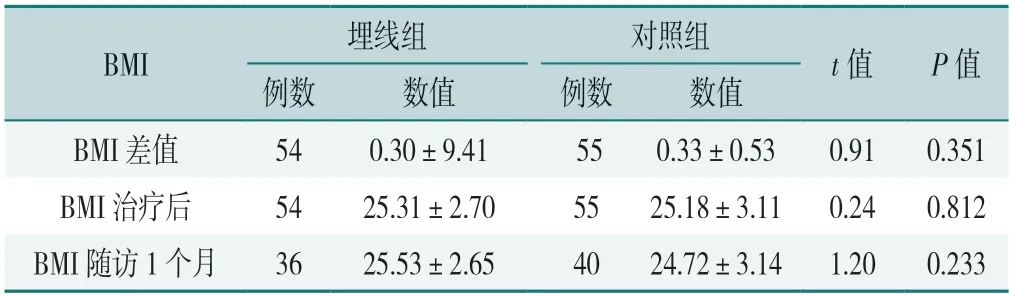
表9 两组不同时间点BMI比较(±s,kg/m2)Table 9 Comparison of BMI at different time points in the two groups
BMI埋线组对照组t值P值例数数值例数数值BMI差值540.30±9.41 550.33±0.530.910.351 BMI治疗后5425.31±2.705525.18±3.110.240.812 BMI随访1个月3625.53±2.654024.72±3.141.200.233
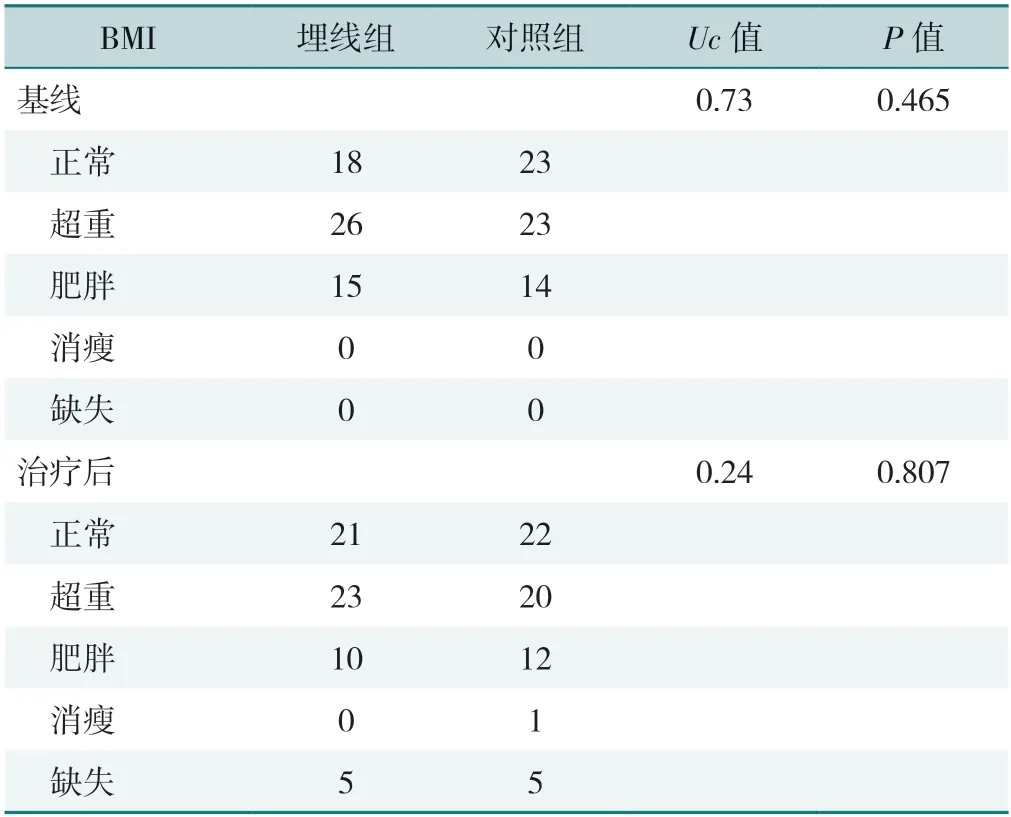
表10 两组治疗前后BMI临床判定变化比较(例)Table 10 Comparison of the difference in clinical determination of BMI before and after treatment in the two groups
2.4.3 两组治疗前后中医证候积分差值比较:埋线组治疗后中医证候积分差值为(48.90±24.57)分,对照组为(21.26±21.93)分,两组比较,差异有统计学意义(t=6.349,P<0.001)。
2.5 探索性分析
2.5.1 不同性别血脂水平、载脂蛋白、脂蛋白和血糖情况比较:男性和女性,治疗后两组TC、TG、HDL-C、LDL-C、ApoA、ApoB、Lp(a)、空腹血糖、糖化白蛋白差值比较,差异均无统计学意义(P>0.05),见表11~13。
表11 男性和女性治疗前后血脂水平比较(±s,mmol/L)Table 11 Comparison of lipid levels before and after treatment in men and women
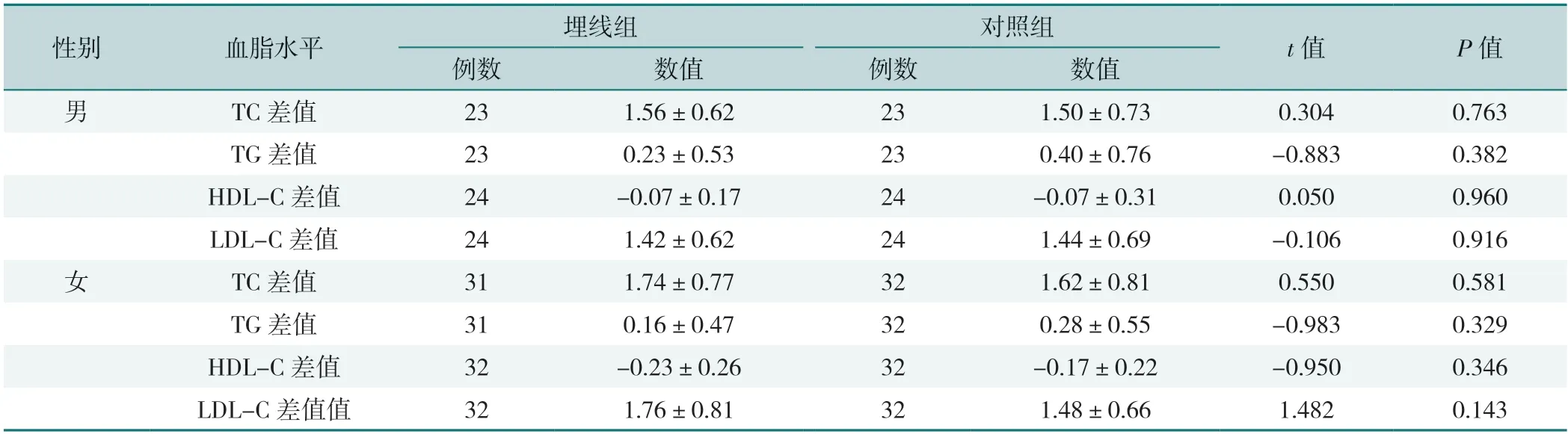
表11 男性和女性治疗前后血脂水平比较(±s,mmol/L)Table 11 Comparison of lipid levels before and after treatment in men and women
性别血脂水平埋线组对照组t值P值例数数值例数数值男TC差值231.56±0.62231.50±0.730.3040.763 TG差值230.23±0.53230.40±0.76-0.8830.382 HDL-C差值24-0.07±0.1724-0.07±0.310.0500.960 LDL-C差值241.42±0.62241.44±0.69-0.1060.916女TC差值311.74±0.77321.62±0.810.5500.581 TG差值310.16±0.47320.28±0.55-0.9830.329 HDL-C差值32-0.23±0.2632-0.17±0.22-0.9500.346 LDL-C差值值321.76±0.81321.48±0.661.4820.143
表12 男性和女性治疗前后载脂蛋白、脂蛋白水平比较(±s)Table 12 Comparison of apolipoprotein and lipoprotein levels before and after treatment in men and women
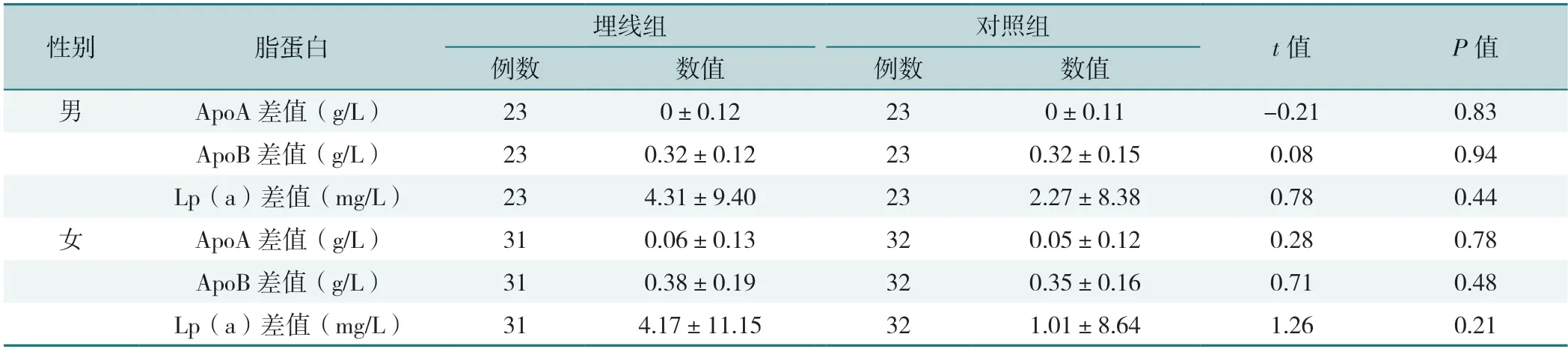
表12 男性和女性治疗前后载脂蛋白、脂蛋白水平比较(±s)Table 12 Comparison of apolipoprotein and lipoprotein levels before and after treatment in men and women
性别脂蛋白埋线组对照组t值P值例数数值例数数值男ApoA差值(g/L)230±0.12230±0.11-0.210.83 ApoB差值(g/L)230.32±0.12230.32±0.150.080.94 Lp(a)差值(mg/L)234.31±9.40232.27±8.380.780.44女ApoA差值(g/L)310.06±0.13320.05±0.120.280.78 ApoB差值(g/L)310.38±0.19320.35±0.160.710.48 Lp(a)差值(mg/L)314.17±11.15321.01±8.641.260.21
表13 男性和女性治疗前后血糖情况比较(±s)Table 13 Comparison of blood glucose before and after treatment in men and women

表13 男性和女性治疗前后血糖情况比较(±s)Table 13 Comparison of blood glucose before and after treatment in men and women
性别血糖情况埋线组对照组t值P值例数数值例数数值男空腹血糖差值(mmol/L)23-1.02±0.7323-0.70±1.13-1.1520.256糖化白蛋白差值(%)230.64±0.95230.31±1.310.9810.332女空腹血糖差值(mmol/L)31-0.31±0.8032-0.27±0.78-0.1850.854糖化白蛋白差值(%)31-0.07±1.0732-0.86±1.61-2.3340.023
2.5.2 不同危险分层血脂水平、载脂蛋白、脂蛋白和血糖情况比较:低危和中危人群,两组TC、TG、HDL-C、LDL-C治疗前后差值比较,差异均无统计学意义(P>0.05);高危人群,两组TG治疗前后差值比较,差异有统计学意义(P<0.05),见表14。低危、中危和高危人群,两组ApoA、ApoB、Lp(a)、空腹血糖、糖化白蛋白差值比较,差异均无统计学意义(P>0.05),见表15~16。
表14 不同危险分层者两组治疗前后血脂指标比较(±s,mmol/L)Table 14 Comparison of lipid indexes before and after treatment with different risk stratification

表14 不同危险分层者两组治疗前后血脂指标比较(±s,mmol/L)Table 14 Comparison of lipid indexes before and after treatment with different risk stratification
危险分层血脂水平埋线组对照组t值P值例数数值例数数值低危TC差值91.75±0.6751.37±0.780.9530.359 TG差值90.36±0.495-0.05±0.231.8360.09 HDL-C差值9-0.14±0.175-0.22±0.200.4770.642 LDL-C差值91.74±0.5651.40±0.441.1930.256中危TC差值231.68±0.64191.70±0.82-0.0960.924 TG差值230.32±0.46190.52±0.82-0.9740.336 HDL-C差值23-0.15±0.1419-0.13±0.170.0580.954 LDL-C差值231.57±0.77191.50±0.530.3650.717高危TC差值211.57±0.82301.57±0.710.0200.984 TG差值21-0.01±0.49300.30±0.52-2.2150.031 HDL-C差值23-0.17±0.3431-0.10±0.32-0.7900.432 LDL-C差值231.57±0.83311.50±0.730.2860.776
表15 不同危险分层者两组治疗前后载脂蛋白比较(±s)Table 15 Comparison of apolipoproteins levels before and after treatment with different risk stratification
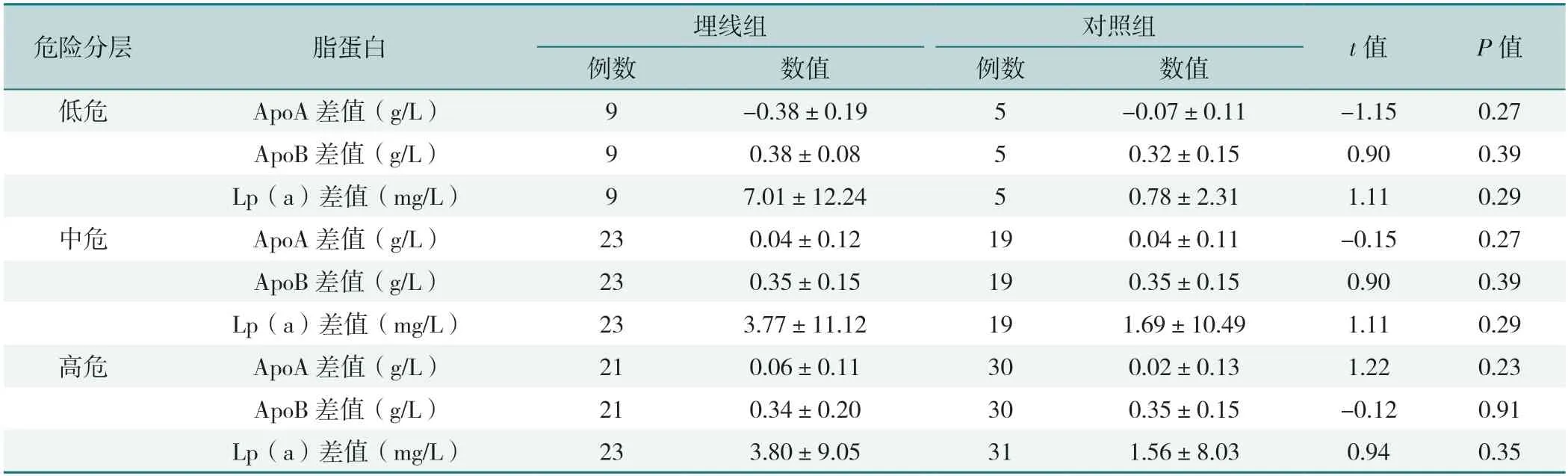
表15 不同危险分层者两组治疗前后载脂蛋白比较(±s)Table 15 Comparison of apolipoproteins levels before and after treatment with different risk stratification
危险分层脂蛋白埋线组对照组t值P值例数数值例数数值低危ApoA差值(g/L)9-0.38±0.195-0.07±0.11-1.150.27 ApoB差值(g/L)90.38±0.0850.32±0.150.900.39 Lp(a)差值(mg/L)97.01±12.2450.78±2.311.110.29中危ApoA差值(g/L)230.04±0.12190.04±0.11-0.150.27 ApoB差值(g/L)230.35±0.15190.35±0.150.900.39 Lp(a)差值(mg/L)233.77±11.12191.69±10.491.110.29高危ApoA差值(g/L)210.06±0.11300.02±0.131.220.23 ApoB差值(g/L)210.34±0.20300.35±0.15-0.120.91 Lp(a)差值(mg/L)233.80±9.05311.56±8.030.940.35
表16 不同危险分层者两组治疗前后血糖情况比较(±s)Table 16 Comparison of blood glucose before and after treatment with different risk stratification
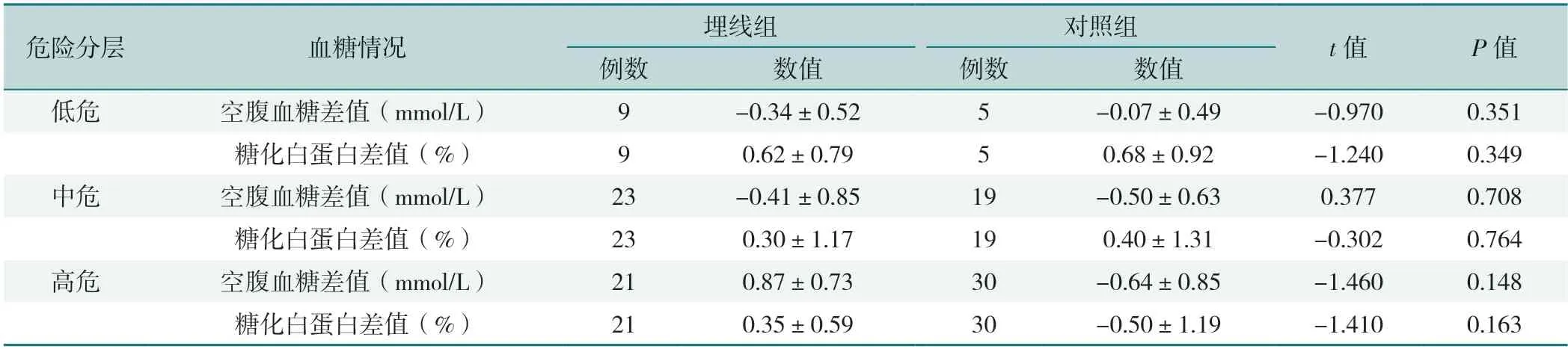
表16 不同危险分层者两组治疗前后血糖情况比较(±s)Table 16 Comparison of blood glucose before and after treatment with different risk stratification
危险分层血糖情况埋线组对照组t值P值例数数值例数数值低危空腹血糖差值(mmol/L)9-0.34±0.525-0.07±0.49-0.9700.351糖化白蛋白差值(%)90.62±0.7950.68±0.92-1.2400.349中危空腹血糖差值(mmol/L)23-0.41±0.8519-0.50±0.630.3770.708糖化白蛋白差值(%)230.30±1.17190.40±1.31-0.3020.764高危空腹血糖差值(mmol/L)210.87±0.7330-0.64±0.85-1.4600.148糖化白蛋白差值(%)210.35±0.5930-0.50±1.19-1.4100.163
2.5.3 不同中医证候血脂水平、载脂蛋白、脂蛋白和血糖情况比较:不同中医证候人群,治疗前后两组TC、TG、LDL-C差值比较,差异均无统计学意义(P>0.05)。脾肾阳虚证人群,两组HDL-C差值比较,差异有统计学意义(P<0.05)。痰浊阻遏、肝肾阴虚、阴虚阳亢证人群,治疗前后两组HDL-C差值比较,差异均无统计学意义(P>0.05),见表17。
表17 不同中医证候治疗前后血脂指标比较(±s,mmol/L)Table 17 Comparison of blood lipid indexes before and after treatment with different TCM symptoms
中医证候血脂水平埋线组对照组t值P值例数数值例数数值痰浊阻遏TC差值71.69±0.5871.75±0.39-0.2480.808 TG差值70.22±0.327-0.002±0.680.8510.412 HDL-C差值7-0.14±0.187-0.07±0.22-0.570.576 LDL-C差值71.84±0.5871.54±0.570.9420.365脾肾阳虚TC差值50.91±0.8051.42±0.53-1.2030.264 TG差值5-0.08±0.4350.61±1.10-1.2920.232 HDL-C差值5-0.14±0.1650.02±0.06-2.150.002 LDL-C差值50.84±0.6451.44±0.28-1.9460.088肝肾阴虚TC差值191.67±0.75231.38±0.781.2430.221 TG差值190.30±0.59230.45±0.63-0.740.466 HDL-C上差值19-0.06±0.1424-0.13±0.310.860.394 LDL-C差值191.46±0.79241.28±0.590.8680.391阴虚阳亢TC差值191.85±0.64171.87±0.85-0.1110.912 TG差值17-0.06±0.39170.31±0.44-1.8110.079 HDL-C差值19-0.20±0.2117-0.29±0.240.1440.886 LDL-C差值191.89±0.69171.75±0.750.5900.559
脾肾阳虚证和肝肾阴虚证人群,治疗前后两组ApoA、ApoB和Lp(a)差值比较,差异均无统计学意义(P>0.05)。痰浊阻遏证和阴虚阳亢证人群,两组Lp(a)治疗前后差值比较,差异有统计学意义(P<0.05),见表18。
表18 不同中医证候治疗前后载脂蛋白、脂蛋白比较(±s)Table 18 Comparison of apolipoproteins and lipoproteins levels before and after treatment for different TCM symptoms

表18 不同中医证候治疗前后载脂蛋白、脂蛋白比较(±s)Table 18 Comparison of apolipoproteins and lipoproteins levels before and after treatment for different TCM symptoms
中医证候脂蛋白埋线组对照组t值P值例数数值例数数值痰浊阻遏ApoA差值(g/L)70.01±0.1570±0.140.070.94 ApoB差值(g/L)70.39±0.2370.40±0.05-0.110.91 Lp(a)差值(mg/L)70.51±4.1779.47±8.98-2.390.03脾肾阳虚ApoA差值(g/L)50.05±0.1050.04±0.120.060.96 ApoB差值(g/L)50.24±0.2050.30±0.14-0.590.57 Lp(a)差值(mg/L)5-0.94±5.705-1.26±5.39-0.760.47肝肾阴虚ApoA差值(g/L)190.02±0.11230.02±0.10-0.160.88 ApoB差值(g/L)190.36±0.14230.34±0.160.480.63 Lp(a)差值(mg/L)192.60±9.1524-0.09±7.881.020.31阴虚阳亢ApoA差值(g/L)190.06±0.14170.05±0.140.190.85 ApoB差值(g/L)170.37±0.16170.33±0.170.800.43 Lp(a)差值(mg/L)199.19±11.92170.54±8.422.490.02
痰浊阻遏证、脾肾阳虚证、阴虚阳亢证人群,两组空腹血糖、糖化白蛋白治疗前后差值比较,差异均无统计学意义(P>0.05)。肝肾阴虚证人群,两组空腹血糖治疗前后差值比较,差异有统计学意义(P<0.05),见表19。
表19 不同中医证候治疗前后血糖情况比较(±s)Table 19 Comparison of blood glucose before and after treatment for different TCM symptoms
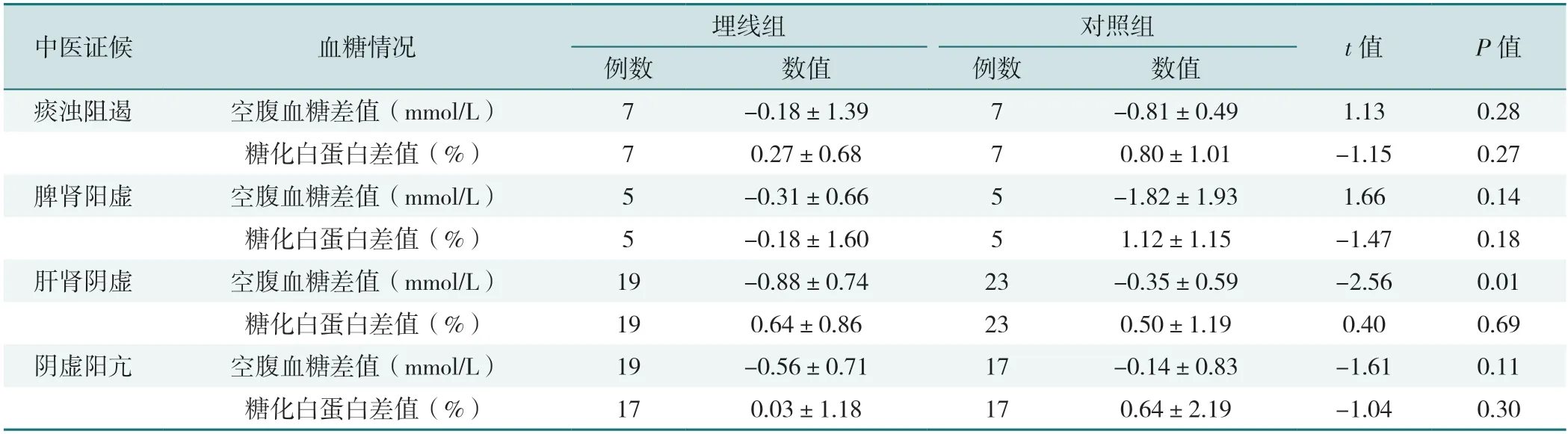
表19 不同中医证候治疗前后血糖情况比较(±s)Table 19 Comparison of blood glucose before and after treatment for different TCM symptoms
中医证候血糖情况埋线组对照组t值P值例数数值例数数值痰浊阻遏空腹血糖差值(mmol/L)7-0.18±1.397-0.81±0.491.130.28糖化白蛋白差值(%)70.27±0.6870.80±1.01-1.150.27脾肾阳虚空腹血糖差值(mmol/L)5-0.31±0.665-1.82±1.931.660.14糖化白蛋白差值(%)5-0.18±1.6051.12±1.15-1.470.18肝肾阴虚空腹血糖差值(mmol/L)19-0.88±0.7423-0.35±0.59-2.560.01糖化白蛋白差值(%)190.64±0.86230.50±1.190.400.69阴虚阳亢空腹血糖差值(mmol/L)19-0.56±0.7117-0.14±0.83-1.610.11糖化白蛋白差值(%)170.03±1.18170.64±2.19-1.040.30
2.5.4 治疗后两组各个临床症状积分比较:埋线组在改善畏寒肢冷、心悸、溲赤等临床症状方面优于对照组,差异有统计学意义(P<0.05),见表20。
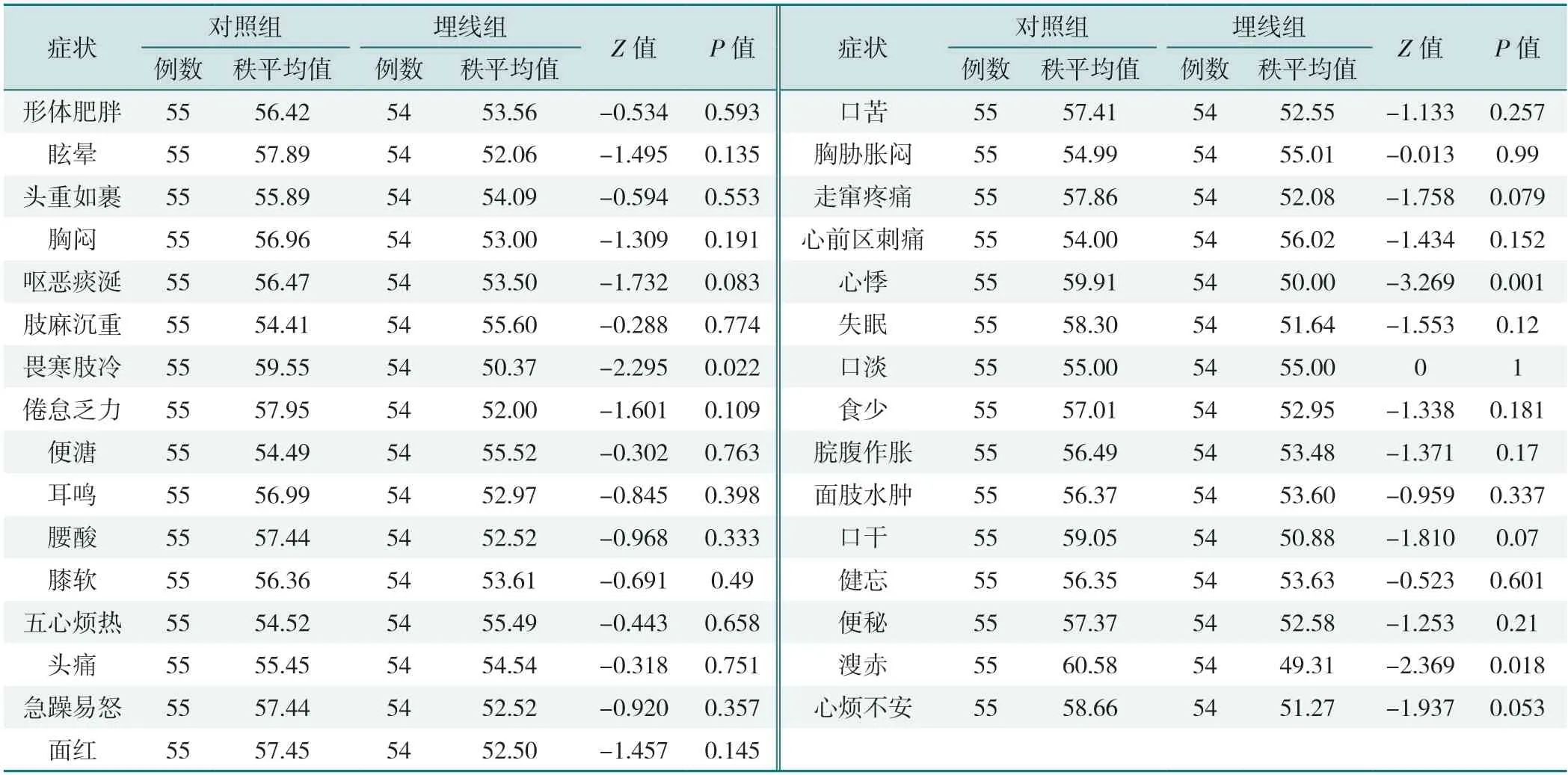
表20 治疗后两组各个临床症状积分比较Table 20 Comparison of individual clinical symptom scores between the two groups after treatment
2.6 不良反应
试验过程中,共发生不良事件5例,均来自对照组,即1例为失眠、1例为肌痛、2例头晕、1例腹泻均为轻度不良事件,且无人因此被中止或退出研究。治疗结束时埋线组谷氨酰转移酶(GGT)异常升高发生率低于对照组,差异有统计学意义(P<0.05),见表21。

表21 两组不良反应发生情况[例(%)]Table 21 Adverse effects of the two groups
3 讨论
3.1 研究对象选择的讨论
预期寿命的逐渐增加与慢性非传染性疾病的流行率上升有关,这是一个世界性的现象。在公共卫生和资源分配方面,这一负担将在未来几十年中代表一项挑战。因此,对老年患者的慢性疾病(如心血管疾病和相关风险因素)进行适当的管理,对于实现可持续的医疗服务和维持生活质量,将变得越来越重要,即使在老年人群中也是如此。年龄是ASCVD的独立危险因素[10],随着人口老龄化的加剧,优化心血管危险因素以减轻ASCVD负担势在必行。随着女性和男性年龄的增长,TC、LDL-C、TG和ApoB逐渐升高,这在绝经后女性中更为显著[11-12]。此外,在这一特定年龄组中,关于调脂方法的效果,证据是不一致的。在老年人群中,由于存在其他与年龄相关的共病,其与心血管疾病发病率和死亡率的相关性常较弱[13]。最后,由于年龄相关风险模型有限,无法准确估计老年人的心血管疾病风险[14]。生活方式干预是预防老年人心血管疾病的一种安全有效的方法[15]。然而,老年和高龄患者坚持健康饮食和正确的体育锻炼方案可能会有困难,因为他们经常出现与年龄相关的症状,如味觉障碍、吞咽困难、肌肉无力和固有的走神问题。虽然改变生活方式仍然是控制血脂异常的第一步,但多数患者最终将需要药物治疗。随着年龄增加,老年人生理功能减退,他汀类药物的不良反应会加重肌力减弱的症状,影响日常生活质量。因此,使用调脂药物前后应充分评估老年人调脂治疗的风险与获益[16]。目前,老年人作为研究对象采用穴位埋线疗程进行随机临床试验是空白,我国老龄化趋势逐年加剧,老年人的健康情况关乎每个家庭,慢性病的长期疗效、生活质量的保证、生存率均是社会热点。因此,本研究招募60岁以上老年人,探索穴位埋线联合阿托伐他汀钙的协同作用及其他可能的收益。
3.2 对临床阴性结果的讨论
从理论上来讲,本研究可以得出穴位埋线联合阿托伐他汀钙片能更好地改善老年人血脂水平。然而本研究的主要结局指标呈阴性结果,故参考2016年发表在《新英格兰医学杂志》的建议[17],讨论这其中的误差可能源于益下几个方面。
3.2.1 是否有潜在获益的趋势:本研究的主要结局指标,埋线组和对照组在治疗前后血脂指标的差值、随访1个月、随访1年,组内比较有明显差异,组间比较无明显差异。埋线组和对照组受试者在完成2个月的治疗后,其LDL-C达标率分别为79.5%和71.4%,统计结果显示组间无明显差异(P=0.381)。由P值可以发现是“阴性结果”。
3.2.2 把握度是否足够:研究中纳入的病例数不足会增加无法显示显著治疗效果的风险,即出现假阴性结果(Ⅱ型错误)。一般来说,当一项试验规模太小,无法检测出适度的治疗效果时,不可将研究结果直接定性为“阴性”,而应描述为“非确认性”。回顾研究设计之初对样本量的估算,采用的参考文献与本研究的目标人群、纳入标准不完全一致,对疗效进行了过于乐观的估计,结果导致样本量估算偏小。前期Meta分析结果显示针刺疗法在调脂疗效方面与他汀类药物无明显差异[18],因此设计本研究,探索穴位埋线联合他汀类药物的调脂效果是否可以超过单独使用他汀类药物。虽然本研究目前的数据无法支持这一假设,但下一步将扩大样本量,纳入高危人群,继续探求能否达到这一目的。
3.2.3 主要研究终点的选择是否合理:前期结果显示针刺对调脂有效,且与他汀类药物疗效无明显差异[18]。由此,本研究提出假设,如穴位埋线和他汀类药物联合使用,能否在疗效上优于单独使用他汀类药物。本研究结果提示假说不成立,考虑穴位埋线的疗效是否被他汀类药物减弱。研究发现,针刺能有效调节炎性因子水平,有一定的抗炎作用,能修复血管内皮细胞功能从而治疗动脉粥样硬化[19]。穴位埋线可有效抑制炎性因子及凋亡细胞的释放,减少疾病的诱因[20]。他汀类药物具有降脂、抗炎、稳定斑块作用[21],达到减少心脑血管事件发生[22]的效果。由此可见,本研究选用的干预措施(穴位埋线、阿托伐他汀钙)具有抗炎、降脂的作用。不排除阿托伐他汀钙片的作用机制与穴位埋线一致,而导致阴性结果。
3.2.4 研究人群是否合理:研究出现阴性结果时,反思纳入的研究对象是否合理。本研究纳入人群年龄超过60岁。老年人是血脂异常的多发人群,选择这样的人群对临床来说更具意义。前期研究结果显示该辖区女性、肥胖为血脂异常的重要危险因素,但本研究纳入标准中依然包括男性,也没有将肥胖与否加入纳排标准。综上,本研究人群范围过大,加上样本量估算偏小,出现阴性结果也就显而易见了。
3.2.5 治疗方案是否合理:《子午流注针经·流注指微针赋》经云:“春夏刺浅,秋冬刺深,各以其时为则;又肥人宜深刺之,瘦人宜浅刺之。”指出针灸肥人宜深刺。《黄帝内经·逆顺肥瘦第三十八》“此人者,其体若重,则气必涩,而血必浊,刺此者,当深其针而久留之,如肥人之数。”针刺肥人除深刺外,还应长时间留针。研究表明可吸收线埋于人体肌肉丰厚的腧穴刺激量可保持2周左右[23]。穴位埋线以线代针,不但实现“当深其针而久留之”还有“入里疗顽疾”之功[24]。《中国成人血脂异常防治指南(2016年修订版)》指出将降低LDL-C水平作为防控ASCVD危险的首要干预靶点,推荐调脂药物首选他汀类,起始宜应用10~20 mg/d的他汀类药物剂量,后续可根据个体调脂和耐受情况再调整用药剂量。综上,本研究选择口服阿托伐他汀钙片10 mg/d。埋线组在此基础上叠加穴位埋线治疗,1次/2周,共治疗4次。但本研究的主、次要结局指标并没有如预期出现明显差异,针对治疗方案设计是否合理,考虑可能与穴位埋线间隔时间相关,本研究以60岁以上老年人为研究对象,其基础代谢较中青年慢,采用穴位埋线还应考虑到时间-效应成本,减少老年人就医次数,故选用间隔14 d进行1次穴位埋线作为叠加干预方式。郑晔等[25]发现穴位埋线对腧穴的刺激会改变,随着线体的代谢,线体被不断分解,直至机体完全吸收,其刺激腧穴的作用也逐步减弱。杨璇等[26]在不同间隔时间穴位埋线干预代谢综合征的对比研究中也发现这一情况,在改善TG、LDL-C、HDL-C、腰围、空腹血糖和糖化血红蛋白方面,间隔7 d治疗的效果优于间隔14 d。间隔14 d线体对腧穴的刺激作用不能持续达到顶峰而导致临床疗效比间隔7 d的差。下一步试验设计将缩短间隔时间,探求是否能使穴位埋线效应最大化。
3.2.6 研究执行是否有缺陷:不能高质量的执行研究方案有可能导致疗效效应被稀释,甚至完全消失。本研究是在上海市中医药项目基金支持下开展的单中心临床随机对照试验,通过了伦理审查,进行了中国临床试验注册,招募受试者时签署了知情同意书。在临床试验前对相关研究人员进行培训,培训内容:严格执行临床试验方案、正确填写病例报告表和研究者手册、入组前签署知情同意书等,确保所有数据的记录及时、准确。除了正常的实验室数据外,对于明显偏离可接受范围的数据加以核查,必要时可由医师给出解释。不同的研究人员进行数据录入和统计。面对本研究的最终结果,考虑可能与以下情况有关:首先是试验设施(包括实验室设施)没有进行定期查看或视察,本研究的临床试验在社区医院开展,并将血液送检至第三方,虽然实验室每月质控,但并没有安排专员到第三方实验室进行定期查看。其次,受试者虽定期复诊,但无法确认其是否均按时服药,是否存在漏服或停止服药的情况。最后,病例报告表中需人工测量数值是否完全按照培训时的要求准确完成。
3.2.7 亚组分析是否显示阳性信号:对主要研究终点为阴性的试验进行亚组分析是合理的,但得到的结论常不可置信。本研究对人群进行了亚组分型,包括性别、不同危险分层和中医证候分型。不同危险分层没有发现阳性结果,但在性别和中医证候分型均发现阳性信号。在性别分层中,本研究发现女性人群(n=31),两组治疗前后的糖化白蛋白差值有显著差异,埋线组优于对照组。结合前期研究结果,下一步可以针对女性进行试验设计,探讨穴位埋线是否通过降低胰岛素抵抗达到降脂的效果。不同中医证候分层中,发现阴虚阳亢证人群,治疗后Lp(a)差值埋线组优于对照组。从数据中看纳入该证候的两组人群较少,因此无法确定这一阳性信号的可信度。肝肾阴虚证人群,两组治疗后空腹血糖差值,埋线组优于对照组,这与次要结局指标结果不同,而且亚组总人数少于60例,不能说明穴位埋线在降低空腹血糖方面有优势。以上是在亚组分型下的阳性信号,其可信度还需要进一步研究探讨。
3.2.8 次要研究终点是否有阳性发现:通常情况下,当主要结局指标呈现阴性时,要具体分析次要结局指标的结果。本研究的次要结果中,治疗前后两组中医证候积分差值比较有明显差异,埋线组优于对照组(P<0.001)。针对中医证候,本研究将每一个症状单独分析,结果显示在改善畏寒肢冷、心悸、溲赤方面埋线组优于对照组。在不良事件中,埋线组未发生一起不良事件,而对照组发生不良事件4例,均为轻度;在GGT这一安全性指标上,本研究发现埋线组发生GGT异常升高的情况少于对照组(P<0.05),综上,提示穴位埋线可能有减毒的功效。
3.3 不足及展望
本研究纳入人群范围较广,故样本量估算偏小,可能呈现阴性结果。考虑到时间-效应,结合前期研究结果,采用穴位埋线作为干预措施,间隔14 d治疗1次,随着时间推移,线体对穴道的刺激作用逐渐降低,无法维持在顶峰,影响穴位埋线的调脂疗效。本研究是在社区医院开展的单中心临床试验,缺乏多中心大型临床试验的质量监控和督查,虽然严格按照试验设计流程实施,包括盲法的实施、临床试验开展,但实验室、数据等方面依然存在不足。本研究没有对患者设盲,针灸临床试验对患者设盲需要安慰针,在今后开展的针灸临床试验中设置安慰针组,如依然无法实施,对于一些慢性病,可以设置随机交叉对照或等待队列来评价针刺的疗效。
本研究探索了穴位埋线联合阿托伐他汀钙治疗老年人高脂血症,对照组为单独使用阿托伐他汀钙。虽然指南推荐他汀类药物为首选,但考虑到其不良反应,导致患者依从性差,调脂疗效不佳。固然本研究主要结局指标的结果呈阴性,但发现该干预措施有协同减毒增效的作用,且临床试验期间,收到受试者良性反馈。因此为了进一步探索适合老年人的调脂方案,考虑进行大样本量的随机对照试验。
作者贡献:刘美玲负责研究的实施,撰写论文,负责文章的质量控制与审查,对文章整体负责,监督管理;赵天易负责统计学处理,表的绘制与展示,进行论文的修订;顾吉进行数据的收集与整理;郭义提出主要研究目标,负责研究的构思与设计,对本研究整体负责。
本文无利益冲突。
