细针穿刺细胞学联合BRAF 基因检测对桥本甲状腺炎合并甲状腺结节良恶性的诊断价值
2023-11-15谈啸柏根基
谈啸,柏根基
桥本甲状腺炎是较为常见的甲状腺炎性疾病,是致使甲状腺功能低下的主要病因之一,并可增加甲状腺乳头状癌的发生风险[1]。甲状腺结节为甲状腺较为常见的疾病,其发病率为20%~75%,其中恶性结节约占10%,对甲状腺结节的良恶性进行甄别,有利于临床治疗[2-3]。细针穿刺细胞学(fineneedle aspiration, FNA)是目前临床中对甲状腺结节良恶性进行诊断的主要检查手段,但相关研究报道[4],桥本甲状腺炎合并甲状腺结节会增加FNA假阴性的风险,还需寻找一种更为准确的检测方法。甲状腺病变多与鼠类肉瘤滤过性毒菌致癌同源体B1(V-raf murine sarcoma viral oncogene homolog B1, BRAF)基因密切相关[5]。FNA 联合BRAF基因检测是否可提高对桥本甲状腺炎合并甲状腺结节良恶性的诊断价值目前尚不清楚。因此,本研究以南京医科大学附属淮安第一医院收治的114 例疑有恶性病变的桥本甲状腺炎合并甲状腺结节患者为对象进行研究,探讨FNA 联合BRAF 基因检测对桥本甲状腺炎合并甲状腺结节良恶性的诊断价值。
1 资料与方法
1.1 临床资料
回顾性分析2020 年10 月至2021 年12 月南京医科大学附属淮安第一医院收治的114 例桥本甲状腺炎患者的临床资料,其中男48 例、女66 例,年龄21~68 岁[(45.32 ± 11.85)岁],结节最大直径3~62 mm[(12.85 ± 9.76) mm];结节单发81 例、多发33 例。本研究经医院医学伦理委员会批准同意。纳入标准:符合桥本甲状腺炎诊断标准[6];对本研究所用诊断方法无禁忌证,且均行FNA、BRAF 基因检测;均于术后进行病理检查;年龄>18 岁;临床资料完整。排除标准:临床资料不全者;有甲状腺相关药物使用史(入组前3 个月)者;合并风湿性疾病或其他免疫系统疾病者;重要脏器功能障碍者;合并血液系统疾病者;认知功能障碍或合并精神疾病者。
1.2 方法
1.2.1 FNA 检测及结果判定方法 取仰卧位,垫高颈部,常规消毒铺巾后,于超声引导下使用无负压穿刺针穿入甲状腺结节内,实时观察穿刺针尖位置,针尖到达结节中心时停止进针,并变换不同针道多点多平面进行反复提插(<5 s),若抽吸细胞数不足时需再次进行穿刺(3~5 针),结束后退针并用纱布压迫进针点;将抽取物转移至专用液基中保存,并反复抽吸保存液,冲洗针管、针头内残留物,经液基细胞学制片后均由2 名病理科医师(经验>5 年)进行诊断,诊断结果若存在分歧,需增加第3 位高年资病理学诊断专家进行诊断,并经共同讨论后达成一致意见,细胞学结果分类[7]:(1)标本不满意或无法诊断为Ⅰ类;(2)良性为Ⅱ类;(3)意义不明确的滤泡病变或细胞非典型性病变为Ⅲ类;(4)滤泡或可疑滤泡肿瘤为Ⅳ类;(5)可疑恶性肿瘤为Ⅴ类;(6)恶性肿瘤为Ⅵ类;将Ⅴ和Ⅵ类判定为甲状腺结节恶性的标准。
1.2.2 BRAF 基因检测及结果判定方法 将连接注射器的穿刺针置于盛有组织固定液的试剂盒(试剂盒购于江苏世泰实验器材有限公司)中进行反复冲洗;提取穿刺结节的冲洗液DNA,荧光定量PCR检测内控信号或突变信号的Ct 值,依据Ct 值判断是否发生突变,突变的判断标准:Ct 值≥29 为阴性,26≤Ct<29 为弱阳,Ct<26 为强阳[8],将弱阳和强阳均判定为阳性。
1.2.3 FNA 联合BRAF 基因检测及结果判定方法 FNA、BRAF 基因检测2 种方法联合进行诊断时,若2 种诊断方法均诊断为良性则判断为良性;2 种诊断方法诊断结果不一致时,其中一种诊断为恶性则判定为恶性。
1.3 统计学处理
采用SPSS 25.0 软件进行统计学分析,对正态分布的计量资料以±s 表示,采用独立t检验。计数资料以例数和百分比(%)表示,采用χ2检验。采用MedCal 15.2 软件,绘制受试者操作特征(receiver operator characteristic, ROC)曲线,以曲线下面积(area under the curve, AUC)分析诊断效能,AUC 比较采用非参数Mann-WhitneyU秩和检验。P<0.05表示差异有统计学意义。
2 结果
2.1 病理结果
114 例桥本甲状腺炎合并甲状腺结节患者(共156 枚)均行手术切除,术后病理检查结果:恶性65 枚(其中乳头状癌59 枚、滤泡癌4 枚、髓样癌2 枚);良性91 枚(其中甲状腺腺瘤48 枚、结节性甲状腺肿43 枚)。典型病理、超声图片见图1、2。

图1 典型病理图片
图2 典型超声图片
2.2 FNA 检测结果与手术病理检查结果对比
FNA 检测Ⅰ~Ⅳ类的恶性率分别为3.03%、5.41%、16.67%、33.33%;FNA 检测Ⅴ~Ⅵ类的恶性率分别为77.78%、93.62%。见表1。
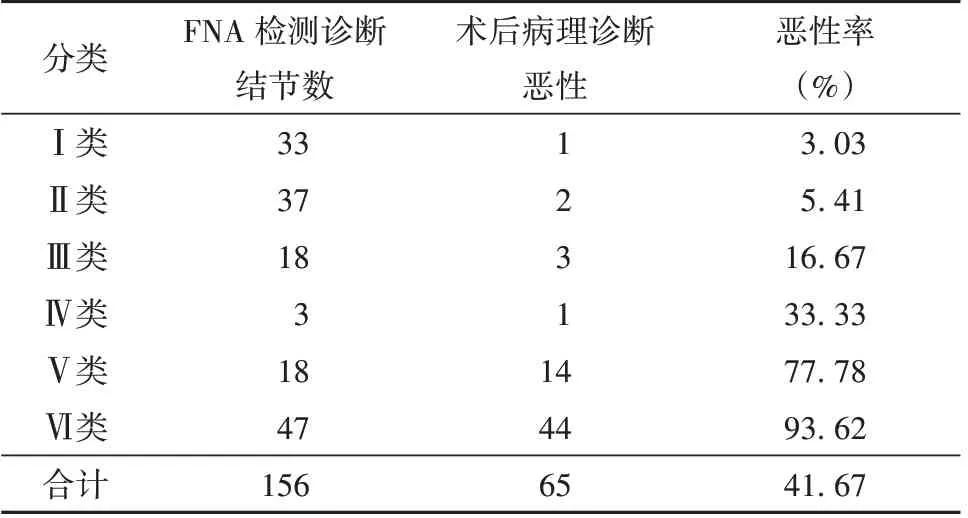
表1 FNA 检测结果与手术病理检查结果对比(枚)
2.3 BRAF 基因检测结果与手术病理检查结果对比
BRAF 基因检测结果为阳性共有70 枚,其中术后病理诊断为恶性60 枚,恶性率为85.71%;BRAF基因检测结果为阴性共有86 枚,其中术后病理诊断为恶性5 枚,恶性率为5.81%。
2.4 FNA 联合BRAF 基因检测与手术病理检查结果对比
FNA 联合BRAF 基因检测诊断结果为恶性73 枚,术后经病理诊断为恶性为64 枚;联合检测良性共83 枚,术后经病理诊断为恶性为1 枚。见表2。

表2 FNA 联合BRAF 基因检测与手术病理检查结果对比
2.5 FNA 联合BRAF 基因检测对桥本甲状腺炎合并甲状腺结节良恶性的诊断效能分析
ROC 曲线分析显示,FNA 诊断桥本甲状腺炎合并甲状腺结节良恶性的灵敏度、特异度、准确度及AUC 分别为87.69%、91.21%、89.74%、0.891,BRAF 诊断桥本甲状腺炎合并甲状腺结节良恶性的灵敏度、特异度、准确度及AUC 分别为92.31%、89.01%、90.38%、0.910。FNA、BRAF 基因检测2 种方法联合诊断桥本甲状腺炎合并甲状腺结节良恶性的灵敏度、特异度、准确度及AUC 分别为98.46%、90.11%、93.59%、0.938。见表3、图3。

表3 FNA 联合BRAF 基因检测对桥本甲状腺炎合并甲状腺结节良恶性诊断的ROC 曲线分析

图3 FNA 联合BRAF 基因检测对桥本甲状腺炎合并甲状腺结节良恶性诊断的ROC 曲线
3 讨论
甲状腺结节为临床中一种常见疾病,多数为良性,仅有10% 左右为恶性[9-10]。目前临床中常采用CT 等影像学检查对甲状腺结节进行诊断,但诊断效果不甚理想[11-12],还需寻求一种更为理想的诊断方法。FNA 检查是临床诊断甲状腺结节的常用方法,可通过细胞形态学特征对患者病情进行诊断,且在超声引导下进行细针穿刺准确度较高[13]。BRAF 基因V600E 突变是甲状腺癌较为常见的突变,且与甲状腺癌的浸润、淋巴结转移等紧密相关,临床中已将其用于对甲状腺结节良恶性的鉴别诊断,且诊断效果较好[14]。探讨FNA 联合BRAF 基因检测对桥本甲状腺炎合并甲状腺结节良恶性的诊断价值,对该类患者的临床诊断具有一定的理论指导价值。
本研究结果显示,术后病理检出桥本甲状腺炎合并甲状腺结节恶性65 枚、良性91 枚。甲状腺结节性质的鉴别具有一定的难度,特别是对于临床检查无明显特征的患者,进一步增加了诊断的难度[15]。本研究结果表明,FNA 检测结果Ⅰ~Ⅳ类恶性率分别为3.03%、5.41%、16.67%、33.33%;FNA检测结果为Ⅴ类、Ⅵ类分别有18 枚、47 枚,恶性率分别为77.78%、93.62%;FNA 检测结果为Ⅰ~Ⅱ类的依据诊治规范无需进行手术治疗,但本研究中所纳入的Ⅰ~Ⅱ类患者均有强烈的剔除结节意愿;分析FNA 检测Ⅳ类恶性率较高的原因可能是由于FNA 的局限所导致的,滤泡性癌、滤泡性良性肿瘤的鉴别要点主要在于血管或包膜是否被侵犯,若仅采用FNA 对以上2 种肿瘤进行鉴别诊断较为困难[16],故FNA 检测Ⅳ类恶性率较高。
BRAF 基因检测结果为阳性共有70 枚,其中术后病理诊断为恶性60 枚,恶性率为85.71%;BRAF基因检测结果为阴性共有86 枚,其中术后病理诊断为恶性5 枚,恶性率为5.81%。分析原因,BRAF基因V600E 突变为该基因最主要的突变,其可导致BRAF 蛋白结构中V600E 的氨基酸发生突变,进而使BRAF 激酶发生持续性的活化,使丝裂原活化蛋白激酶的通路被激活,进而可使甲状腺结节恶性发生[17]。FNA 联合BRAF 基因检测诊断结果为恶性73 枚,术后经病理诊断为恶性64 枚;两者联合检测良性共83 枚,术后经病理诊断为恶性1 枚。ROC曲线分析显示,FNA、BRAF 基因检测2 种方法联合诊断桥本甲状腺炎合并甲状腺结节良恶性的灵敏度、特异度、准确度及AUC 分别为98.46%、90.11%、93.59%、0.938,提示两者联合对桥本甲状腺炎合并甲状腺结节良恶性进行诊断的效能较高。分析原因可能是因为FNA 无自溶变性,有利于送检涂片在显微镜下的观察[18]。机体分子病理学发生改变的时间往往早于细胞形态学的改变,故BRAF基因检测具有更高的灵敏度[19-20]。
综上所述,FNA、BRAF 基因检测两者联合用于诊断桥本甲状腺炎合并甲状腺结节良恶性效能较高,值得在临床中推广应用。本研究的不足之处在于所纳入的样本数量较少,在后续的研究中还需扩大样本数量,以进行进一步的深入研究。
