血液透析中心静脉导管相关性血流感染的危险因素分析及风险预测模型的构建与验证
2023-11-11王艳,郑璐
王 艳,郑 璐
临床上,维持性血液透析是治疗终末期肾病的主要治疗方式以及生命维持手段,可显著延长病人生存期[1]。自体动静脉内瘘是血液透析病人治疗首选的通路,具有使用便捷、使用时间长、护理简单、通畅率高以及感染率低等优点[2]。不过自体动静脉内瘘对病人血管条件以及血流动力有较高要求,而且自体动静脉内瘘的形成时间往往较长,因而留置中心静脉导管成为血液透析病人重要血管通路[3-4]。中心静脉导管留置属于侵入性操作,可造成多种并发症,如腔静脉梗阻综合征、穿孔、血栓以及导管相关性血流感染等,导管相关性血流感染会引起脑脓肿、菌血症以及心内膜炎等多种并发症,是导致病人死亡的重要原因[5-6]。因此,加强维持性血液透析病人中心静脉导管护理管理,探究中心静脉导管相关性血流感染评估的客观工具具有重要临床价值。基于此,本研究分析了血液透析中心静脉导管相关性血流感染现状及危险因素,构建风险预测模型并探究应用效果,为临床预防提供参考依据。现报道如下。
1 对象与方法
1.1 研究对象
选取本院2020年6月—2021年12月收治的留置中心静脉导管接受维持性血液透析的194例病人作为研究对象。入选标准:年龄18~75岁;均留置中心静脉导管行维持性血液透析治疗;病历资料齐全,原发疾病清楚;中心静脉导管留置时间在1周以上;表达、理解及认知能力正常。排除标准:存在明确全身感染;无法随访者;透析治疗不规律者。本研究将194例病人作为风险预测模型组,并根据病人是否出现导管相关性血流感染实施分组,分为无感染组和感染组。本研究符合《赫尔辛基宣言》要求,经医院伦理委员会研究同意实施。
1.2 方法
通过回顾分析法收集病人一般资料,由专人通过医院电子病历系统获取2020年6月—2021年12月留置中心静脉导管接受维持性血液透析治疗的194例病人的临床资料,采取双人核对及录入,临床资料包括性别、年龄、透析时间、置管部位、有无基础疾病、留置时间、原发疾病类型、置管次数以及实验室数据,包括白蛋白、尿素氮、血红蛋白、血肌酐、球蛋白、血小板计数、红细胞比容、白细胞。本研究中参照2019年肾脏病预后质量倡议血管通路临床实践指南中的相关标准诊断导管相关性血流感染[7]。
导管相关性血流感染风险预测模型构建与验证,将2020年6月—2021年12月留置中心静脉导管接受维持性血液透析的194例病人作为风险预测模型组,另选取2022年1月—12月收治的110例维持性血液透析病人作为验证组。由专人统计导管相关性血流感染、无感染病人的临床资料,通过单因素分析筛选导管相关性血流感染的危险因素,然后通过多因素Logistic回归分析法筛选导管相关性血流感染的独立危险因素,以此构建风险预测模型。通过ROC曲线对构建的风险预测模型进行分析及评价,并采用风险预测模型预测验证组导管相关性血流感染发生情况,与实际情况进行对照,计算预测准确率。
1.3 统计学方法
2 结果
2.1 血液透析中心静脉导管相关性血流感染的单因素分析
经单因素分析显示,血液透析中心静脉导管相关性血流感染的影响因素有基础疾病、导管留置时间、留置部位、白蛋白(P<0.05);年龄、性别、原发疾病类型、透析时间、插管次数、尿素氮、血红蛋白、血肌酐、球蛋白、血小板计数、红细胞比容、白细胞对导管相关性血流感染无明显影响(P>0.05),见表1。
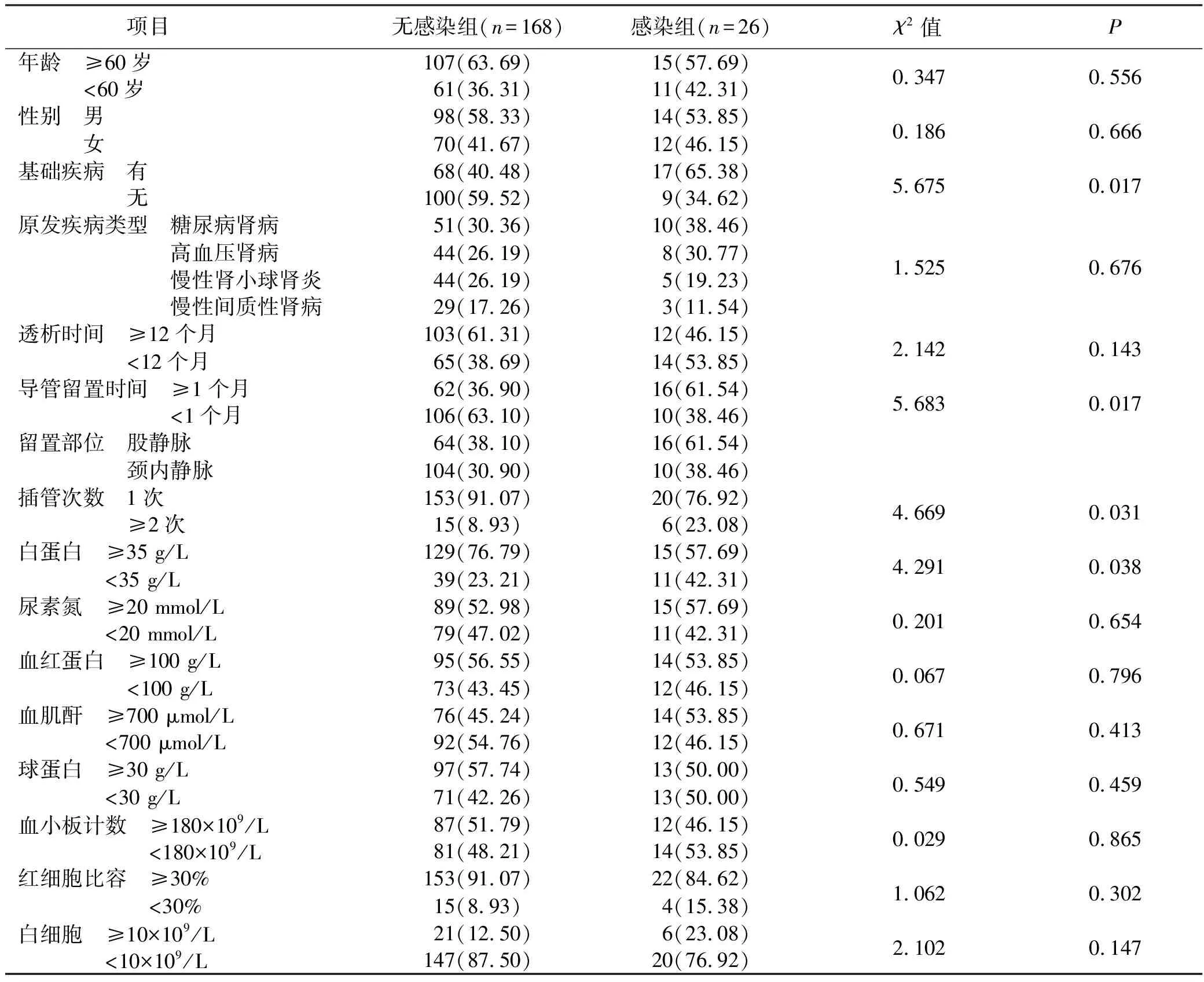
表1 血液透析中心静脉导管相关性血流感染的单因素分析 单位:例(%)
2.2 血液透析中心静脉导管相关性血流感染的多因素Logistic回归分析
将基础疾病、导管留置时间、留置部位、白蛋白作为自变量,并进行赋值(见表2),将有无导管相关性血流感染(有=1,无=0)作为因变量进行多因素Logistic回归分析,结果显示,基础疾病、导管留置时间、留置部位是维持性血液透析病人发生导管相关性血流感染的独立危险因素(P<0.05),见表3。

表2 自变量赋值
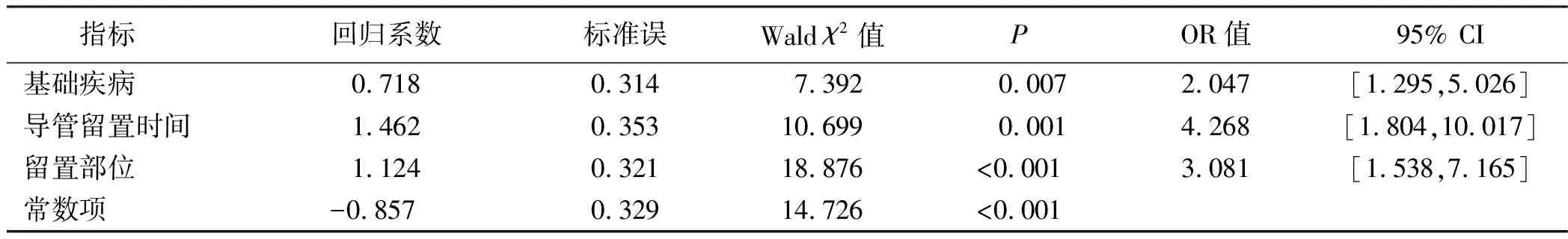
表3 血液透析中心静脉导管相关性血流感染的多因素Logistic回归分析
2.3 血液透析中心静脉导管相关性血流感染风险预测模型构建
在构建导管相关性血流感染风险预测模型中,以多因素Logistic回归分析结果中的β值作为变量风险分数即β,其中β1=基础疾病,β2=导管留置时间,β3=留置部位,据此构建风险预测模型,Logit(P)=-0.857+β1×0.718+β2×1.462+β3×1.124,其中P表示导管相关性血流感染率。
2.4 血液透析中心静脉导管相关性血流感染风险预测模型验证
以是否出现导管相关性血流感染为状态变量,以风险预测模型的评分为结果变量,绘制ROC曲线图,计算得到ROC曲线下面积为0.783,灵敏度为91.8%,特异度为73.6%,95%CI为[0.643,0.897],最佳截断值为2.147。通过导管相关性血流感染风险预测模型对验证组病人导管相关性血流感染发生风险进行评价,预测发生导管相关性血流感染18例病人中实际发生16例,预测未发生导管相关性血流感染92例病人中实际未发生85例,预测准确率为91.82%(101/110)。
3 讨论
中心静脉导管的放置是住院病人管理中的一项基本实践,然而在常用部位插入通常会造成导管相关性血流感染等并发症的发生,这也是病人死亡率增加的重要原因[8-9]。因此,加强维持性血液透析病人导管相关性血流感染预防及控制具有重要临床意义。
3.1 血液透析中心静脉导管相关性血流感染的危险因素分析
本研究中,经过多因素Logistic回归分析发现,合并基础疾病、导管留置时间≥1个月以及留置部位为股静脉是维持性血液透析病人导管相关性血流感染发生的独立危险因素,这与临床其他相关研究结果相近[10-11]。1)合并基础疾病。合并糖尿病等基础疾病者,会出现糖代谢紊乱,血糖水平较高,使得细胞因子及补体的分泌减少,机体T淋巴细胞吞噬功能及趋化功能减弱;另外,血糖水平较高也会促进病原菌繁殖,从而增加感染风险[12-13]。因此,针对合并基础疾病尤其是多种疾病的血液透析病人,应加强血糖、血压及血脂水平监测,严格控制血糖水平,纠正糖脂代谢紊乱,从而降低感染风险。2)导管留置时间。本研究结果显示,导管留置时间≥1个月病人导管相关性血流感染发生率高于导管留置时间<1个月病人,这与孙福月等[14]的研究结果相近。其原因为,在进行血液透析治疗时,需要进行封管以及冲管等多项操作,导管尖端的端口需要进行多次开放,不仅与无拼接处,还多次暴露于空气中,增加了病原菌定植风险;而且随着置管时间越长,导管端口的开放次数会不断增多,造成病原菌生长及繁殖,使得机体处于易感状态[15]。因此,临床上首先要加强护理人员无菌操作技能培训,提高感染防控意识,做好切口周围皮肤管理,注意穿刺部位有无异常表现,有异常及时处理[16]。3)留置部位。目前,临床上对于中心静脉留置导管穿刺部位主要有锁骨下静脉、股静脉以及颈内静脉,其中股静脉置管部位更临近病人的肛门以及尿道,容易受到排泄物影响进而发生感染;而且股静脉的血流速度相对较慢,血液循环能力相对较差,易形成静脉血栓,因而感染风险增高[17-18]。Pitiriga等[19]的研究结果显示,与锁骨下、颈内静脉部位相比,股静脉导管插入部位与较高的血流感染率和病原菌定植率密切相关。本研究结果亦显示,导管留置部位为股静脉时,其发生导管相关性血流感染的风险越高。
3.2 血液透析中心静脉导管相关性血流感染风险预测模型构建
Logistic回归模型是一种概率型的广义线性回归模型,其对相关研究样本资料的要求较少,既不要求研究的样本数据类型符合正态分布,也不要求自变量符合正态分布,现已应用于医院感染防控相关的许多研究中。在本研究中,根据多因素Logistic回归分析结果构建了风险预测模型,即Logit(P)=-0.857+β1×0.718+β2×1.462+β3×1.124。经ROC分析发现,ROC曲线下面积为0.783,要高于0.7的界限值,说明本研究所构建的导管相关性血流感染风险预测模型具有良好区分能力。同时,本研究中选取小样本独立数据对模型预测效果进行了验证,预测准确率为91.82%,说明该风险预测模型在识别导管相关性血流感染中具有一定临床价值。另外,本研究以多因素Logistic回归分析结果为基础,所得危险因素均在其他类似研究中得到证实[20-21],然后以此构建风险预测模型,提示预测系统科学性以及可靠性强。因此,可以通过风险预测模型对维持性血液透析病人进行筛查,以及时发现导管相关性血流感染高风险病人,使防控工作更加具有针对性,从而减少导管相关性血流感染的发生。
4 小结
综上所述,合并基础疾病、导管留置时间≥1个月以及留置部位为股静脉是维持性血液透析病人导管相关性血流感染发生的独立危险因素,基于以上因素所构建的风险预测模型对导管相关性血流感染的预测具有一定价值,可为维持性血液透析病人发生导管相关性血流感染的防治提供临床指导。不过本研究也具有一定局限性,为单中心研究,样本量偏少,最后纳入验证病人例数偏少,实际预测效果可能出现一定偏倚,随后可开展多中心大样本研究,完善低危及高危人群细致划分,进一步完善该模型。
