多次肾移植受者的临床病理特征及预后
2023-11-02胡子云梁丹丹梁少姗孙兆熹范文静谌达程曾彩虹
胡子云 梁丹丹 梁少姗 徐 峰 孙兆熹 范文静 谌达程 曾彩虹
[作者单位]南京医科大学金陵临床医学院(东部战区总医院)硕士研究生(胡子云) 国家肾脏疾病临床医学研究中心(南京,210016)
肾移植是终末期肾病(ESKD)患者的有效疗法,随着肾移植受者数量的增加,因各种原因移植失败后重新恢复透析的患者也不断增多[1]。多项研究证实,首次肾移植失败重返透析的患者中,再次移植可获得更好的生存率[1-2]。与初次移植受者相比,多次移植受者群体反应性抗体(PRA)水平更高、年龄相对更大、基础疾病增加等,移植风险也更高[3]。关于多次肾移植生存率与首次肾移植的关系以及多次移植肾肾活检病理特征,国内外报道较少。本研究分析了多次肾移植受者的临床病理资料,探讨其病理特征和预后及影响因素。
对象和方法
研究对象回顾性分析国家肾脏病临床医学研究中心2013年1月至2022年10月接受移植肾肾活检的多次肾移植受者临床病理及预后资料。本研究经过东部战区总医院伦理委员会批准(批准文号2022DZKY-104--01)。
研究方法
临床和实验室资料 收集患者的性别、年龄、自体肾原发病、各次肾移植时间、供肾来源、既往移植肾失功原因,末次移植肾肾活检时的血清肌酐(SCr)、24 h尿蛋白定量、血清白蛋白等。
肾组织病理资料 肾活检适应证为移植肾功能异常,包括持续无尿或少尿,SCr突然或持续升高,持续出现蛋白尿和(或)血尿等。肾活检标本行光镜、免疫荧光及电镜检查。肾活检组织光镜行HE、PAS、PASM、Masson三色染色,用《Banff 2019》标准对肾小球、肾小管、肾间质急慢性病变进行描述,综合诊断各类排斥反应、肾小球疾病等病理损害。免疫荧光检查行免疫球蛋白(IgG、IgA、IgM)、C3、C1q、Fibrin、κ轻链、λ轻链、C4d染色。电镜下观察足细胞足突融合程度和有无电子致密物沉积,肾小球基膜和管周毛细血管基底膜分层等。
随访和预后资料 肾活检后患者治疗方案,末次随访SCr,随访时间(末次肾移植至末次随访或随访终点时间),随访终点定义为估算的肾小球滤过率(eGFR)<15 mL/(min·1.73 m2)或再次开始肾脏替代治疗或患者死亡。
统计学方法采用《SPSS 23.0》软件进行统计分析。正态分布的定量资料用均数±标准差表示,非正态分布的定量资料用中位数(四分位间距)表示;定性资料用频数和百分比表示。采用Kaplan-Meier法进行生存分析,Log-rank检验比较各组二次移植肾脏存活率。P<0.05为差异有统计学意义。
结 果
一般资料2013年1月至2022年10月于国家肾脏疾病临床医学研究中心行移植肾肾活检患者共2 665例,其中二次肾移植受者35例(1.31%),三次肾移植受者3例(0.11%)。
35例二次移植患者中,男性24例(68.6%),首次肾移植时平均年龄28.6±7.7岁(12~44岁),二次肾移植平均年龄37.3±9.1岁(23~56岁);首次肾移植肾脏存活时间83.2±50.4月;8例行移植前自体肾活检(外院),其中IgA肾病7例,局灶节段性肾小球硬化(FSGS)1例。供肾类型及首次移植肾失功原因见表1。二次移植等待中位时间为11月,其中等待<6月10例,6~12月8例,>12月17例,最长为77月。
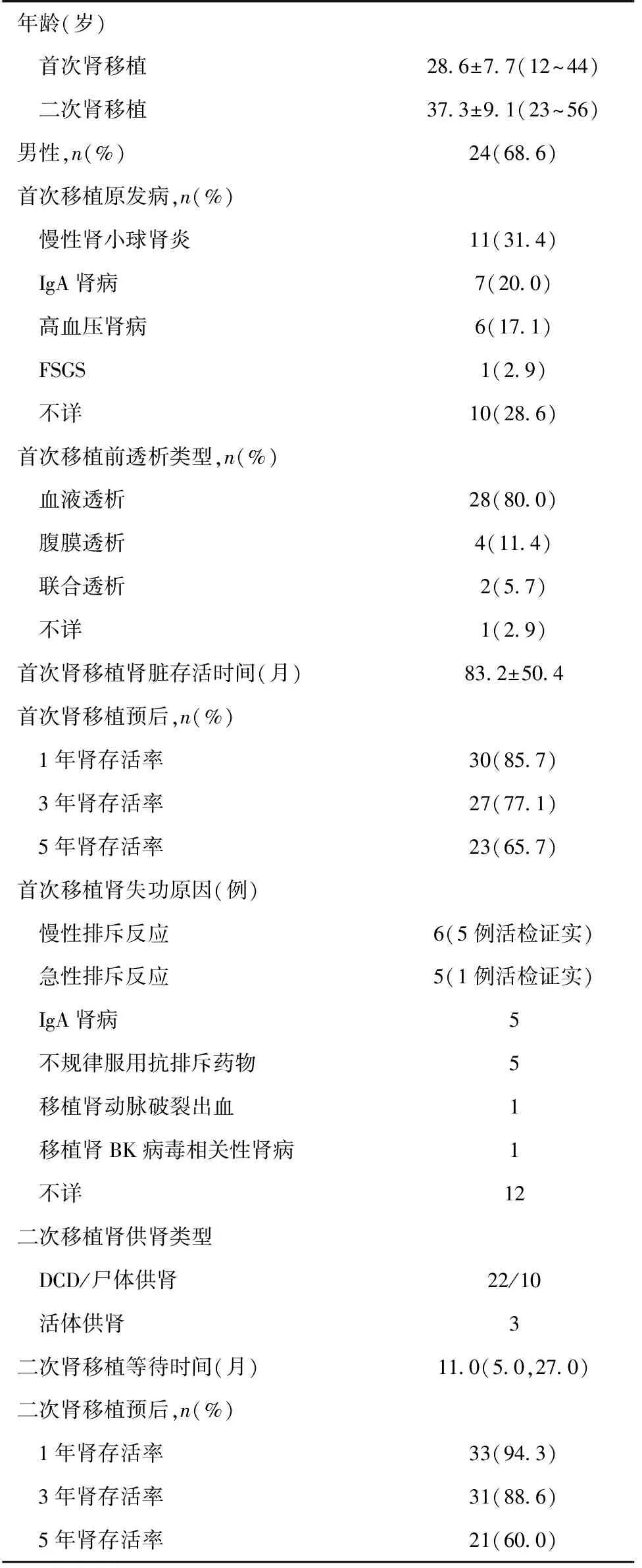
表1 二次移植受者临床资料(n=35)
肾组织病理资料二次移植患者中29例行二次移植后肾活检(本院),肾活检时间距二次肾移植中位时间为31(16.5,73.5)月,肾活检时中位SCr 187.4(125.5,290.8)μmol/L,中位尿蛋白0.9(0.21,1.62)g/d。病理表现中21例与移植排斥相关,其中慢性活动性抗体介导排斥反应(CA ABMR)9例;8例为非移植肾排斥反应相关(表2)。慢性移植肾肾小球病、肾间质炎、肾小管炎、动脉内膜炎、肾小球炎和管周毛细血管炎的发生率分别为34.5%、100%、41.4%、6.9%、51.7%和 41.4%。9例CA ABMR者《Banff评分》慢性移植肾肾小球病1分有3例(33.3%),2分2例(22.2%),3分4例(44.4%),C4d阳性率44.4%。

表2 二次肾移植后活检信息(n=29)
7例原发病为IgA肾病患者中2例首次移植后出现移植肾IgA肾病,考虑复发,二次移植后暂未肾活检。1例原发病为IgA肾病患者首次肾移植后肾活检表现为FSGS,考虑为移植肾新发FSGS;另1例原发病为FSGS患者首次肾移植后肾活检病理为IgA肾病,考虑为移植肾新发IgA肾病。
随访与预后38例患者各次肾移植的移植物存活时间见图1。35例二次肾移植受者中位肾脏存活66(49,108)月,二次移植的 1、3、5年肾存活率分别为94.3%、88.6%、65.7%,与该组患者首次移植(1年、3年、5年肾存活率分别为 85.7%、77.1%、60%) 相比差异无统计学意义。17例(48.6%)进展至肾移植失功,其中7例在5年内失功,失功原因包括CA ABMR 3例,活动性抗体介导排斥反应、活动性抗体介导排斥反应合并慢性活动性T细胞介导排斥反应、移植肾FSGS、临界改变各1例。2例患者二次移植后死亡,二次移植后患者存活时间分别为13年、16年,死亡原因为肝功能衰竭和肺部感染。

图1 38例患者各次肾移植的移植物存活时间
根据患者首次移植肾存活时间分组,比较二次肾移植的肾脏存活时间。首次移植肾存活时间≤6月组和≤1年组二次移植肾脏存活时间明显低于首次移植肾存活时间>6月组(P=0.016)和>1年组(P=0.049)。首次移植肾存活时间≤3年组和>3年组的二次移植肾脏存活时间无差异。此外,首次移植肾失功至二次移植间的等待时间≤1年患者二次移植肾脏存活时间明显高于等待时间>1年患者(P=0.022)(图2)。

图2 多次肾移植受者的二次移植肾生存曲线
三次移植结果3例行三次肾移植的受者,均为男性,原发病不详,首次肾移植年龄为28岁、32岁、26岁,二次肾移植年龄32岁、36岁、39岁,三次肾移植年龄38岁、46岁、48岁。首次移植肾脏存活时间28月、48月和156月,前2例移植肾失功原因为不规律服用抗排斥药,第3例不详。二次移植肾脏存活时间77月、117月和156月,移植肾失功原因不详。
三次移植肾肾活检距末次肾移植时间为54月、32月和30月,病理为IgA肾病、IgA肾病和活动性抗体介导排斥反应。三次移植肾存活时间分别为99月、115月、101月,第1例和第3例移植肾失功。
讨 论
关于多次肾移植移植物存活率及患者长期预后,各研究结果不一致。Arnol 等[4]研究发现,首次肾移植与再次肾移植平均肾脏存活时间为10.4年和9.9年,1年、5年、10年和15年肾存活率分别为89.3%/87.5%、74.9%/73.6%、52.1%/52.8%和 35.2%/39.2%,差异无统计学意义。Ehrsam等[5]研究发现,首次肾移植与再次肾移植平均肾脏存活时间为15.3年和13.5年,10年内移植肾存活率无统计学差异,随着时间延长,再次移植肾存活率较差。Trébern-launay等[6]研究显示,首次肾移植和再次肾移植1年、5年和10年肾存活率为94%/92%、83%/79% 和 66%/56%,再次移植移植物存活率明显低于首次移植。Petrun等[7]研究发现,四次移植肾存活率与三次移植结果相似,但较二次及首次移植存活率差。本研究显示二次移植的 1年、3年、5年肾存活率与该组患者首次移植相比无明显差异。
影响再次移植肾存活的因素多样,包括首次移植物存活时间,人类白细胞抗原(HLA)错配程度,群体反应性抗体(PRA)水平,移植物功能延迟恢复,再次移植年龄,透析时间,吸烟,糖尿病,心血管疾病,供者年龄,首次移植肾失功后肾脏透析方式及时间等[5,7-10]。多项研究表明,首次移植物存活情况是再次移植预后的重要决定因素[5,11-12]。Ehrsam等[5]研究认为,首次移植物存活< 2 年是再移植移植物存活的危险因素,而首次移植肾存活时间超过 5 年是再次移植的积极预后因素。这与多种因素有关,Heaphy等[12]研究发现,首次移植1年内发生急性排斥反应或住院治疗、首次移植肾功能延迟恢复、首次移植1年后的eGFR水平均与再次移植风险相关。本研究结果显示,首次移植肾在1年内尤其半年内失功患者再次移植肾存活时间较短。与各研究报道一致[5,13-14],我们还发现首次移植肾失功至二次移植前的等待时间>1年是再次移植的危险因素。Ehrsam等[5]发现再次移植前透析时间比初次移植前透析时间更容易导致移植物丢失,透析1年后再次移植即存在器官丢失的风险。多项研究表示,在首次肾功能未完全失功时进行第二次移植,及抢先移植,有利于再次移植肾存活[14-16]。其机制尚不明确,抢先移植可能避免了透析再启动相关的发病率和死亡率,此外,抢先移植受者比未抢先移植的受者健康意识更强,更加积极配合和坚持治疗[2,9,14,17]。
多次移植肾肾活检病理仍以各种排斥反应最常见,尤其是CA ABMR。CA ABMR主要病理表现包括以慢性移植肾肾小球病为主的慢性组织损伤,以及微血管炎、管周毛细血管炎、C4d沉积等抗体作用于血管内皮的活动性病理改变。本研究中二次移植CA ABMR患者的慢性移植肾肾小球病《Banff评分》及C4d阳性率与既往研究中首次移植后CA ABMR病理表现类似[18-19]。CA ABMR多出现在移植1年后,是影响移植肾远期预后的主要原因[20]。本研究显示CA ABMR是二次移植物失败的最常见原因。
新发或复发性肾小球疾病是肾移植术后另一常见并发症。据报告,因肾小球肾炎进展至ESKD的患者约占总ESKD患者的17%[21]。肾小球肾炎可能在肾移植后复发,常见的病理类型包括膜增生性肾小球肾炎、膜性肾病、IgA肾病和FSGS[22-24]。复发性肾小球病的受者发生移植物丢失的风险较没有复发性肾小球疾病的受者高50%[24]。与其他类型的肾小球肾炎相比,复发的膜增生性肾小球肾炎患者的预后最差,5年移植物存活率约30%[22]。肾小球疾病复发导致移植失败是再次移植复发的危险因素,早期发现高危患者的疾病复发可能为疾病复发早期的干预提供机会。建议密切监测高危患者的蛋白尿,在移植后的前3个月定期检查尿蛋白/肌酐比值,必要时进行程序性肾活检,以便尽早发现复发性疾病并开始治疗。本研究中行自体肾肾活检患者比例较少,不利于及时诊断移植后复发性肾小球疾病,因此,提高移植受者自体肾肾活检率可为疾病复发早诊断早干预提供机会。
总之,再次移植肾脏预后总体良好,再次移植肾存活时间与首次移植肾脏存活时间及再次移植前透析时间有关。多次移植肾肾活检病理仍以各种排斥反应最常见,尤其是慢性活动性体液性排斥反应,同时新生或复发肾小球肾炎亦不少见。
