冠心病患者行非心脏手术围术期抗血小板治疗管理策略
2023-11-02白瑾张永珍
白瑾,张永珍
(北京大学第三医院心血管内科,北京 100191)
抗血小板治疗(antiplatelet therapy,APT)是冠心病指南导向药物治疗的基石,研究显示,经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗后2年内需要行非心脏手术(non-cardiac surgery,NCS)的发生率高达25%,是暂停APT的常见原因[1,2],由于高质量研究甚少,围术期APT优化管理仍存在较大争议[3-5]。2022年10月欧洲心脏病学会(European Society of Cardiology,ESC)对2014年发布的《非心脏手术患者心血管评估与处理指南》进行了更新,本文仅对更新指南围术期APT的部分进行解读。
1 抗血小板药物的药代学和药效学
制定APT管理策略务必要熟知指南导向抗血小板药物(antiplatelet agents,APA)的药代学和药效学,包括阿司匹林、P2Y12抑制剂(氯吡格雷、替格瑞洛和坎格瑞洛)和血小板糖蛋白Ⅱb/Ⅲa抑制剂[(glycoprotein Ⅱb/Ⅲa inhibitor,GPI),替罗非班和依替巴肽][2,6],指南尚未推荐使用吲哚布芬,我国专家共识建议对阿司匹林不耐受者可考虑用吲哚布芬替代[5]。新近的临床试验显示,给肌钙蛋白阴性的中国冠心病患者植入新一代药物洗脱支架(drug-eluting stent,DES)后,其与阿司匹林联合氯吡格雷双联抗血小板治疗(dual antiplatelet therapy,DAPT)相比,吲哚布芬联合氯吡格雷不增加缺血事件,但明显降低出血事件[7]。
2 血栓风险因素
NCS本身的促炎和促栓效应可增加血栓风险,研究显示围术期心肌梗死中仅3.5%为ST段抬高型心肌梗死,96.5%为非ST段抬高型心肌梗死或Ⅱ型心肌梗死,其中绝大多数是因氧供需失衡所致[8]。
ESC更新指南未提出细化的血栓风险因素,已知的血栓风险因素包括患者临床因素及冠状动脉解剖因素和PCI因素[1,9,10]。术者更了解患者的临床特征、冠状动脉解剖学特征、PCI复杂性和PCI过程的优化,非术者应对PCI相关因素通过病历资料详尽了解。
3 出血风险因素
3.1 患者风险因素
ESC更新指南未对患者风险因素进行系统介绍,学术研究联合会高出血风险工作组(Academic Research Consortium for High Bleeding Risk,ARC-HBR)将患者风险因素分为主要和次要风险因素[5,10]。
3.2 手术风险因素
NCS的出血风险是可预期的,取决于潜在持续性失血量和局部止血的预期难度,若不能获得良好的局部止血,持续的小量出血也会导致明显的临床伤害。ESC更新指南(根据手术类型的潜在出血风险)将出血风险分为轻微、低和高风险,但仅纳入23个NCS[2]。多学科专家组将出血风险分为低、中和高风险,纳入13个学科约140个NCS[1,11],两者分类方法并不完全一致,应相互参照,鉴于仍有许多手术未纳入其中,且新的技术和术式不断改进或涌现,这些分类远远不能满足临床需求,凸显出评估出血风险多学科小组共同决策的重要性。
4 APT理想持续时间
目前我国已不再使用第一代DES和金属裸支架,普遍使用新一代DES或药物涂层球囊(drug-coated balloon,DCB),主支大血管基本不单纯使用普通球囊治疗。
4.1 DAPT
4.1.1 DES和DCB 不同指南或共识对DAPT持续时间的建议并不一致,鉴于新一代DES的支架血栓风险较低,日本循环协会(Japanese Circulation Society,JCS)推荐的持续时间相对较短(图1)[10-12]。
4.1.2 生物降解支架 不管是慢性冠状动脉综合征还是急性冠状动脉综合征患者,植入生物降解支架后DAPT至少持续12个月[5,9]。
4.2 单一APT
无禁忌或耐受不良者均应长期使用阿司匹林,对阿司匹林禁忌或不能耐受患者,可选择P2Y12受体抑制剂或吲哚布芬[5]。
5 围术期血小板功能检测
血小板对APA的反应变异甚大,根据血小板功能来指导暂停APA时间的确具有吸引力。围术期检测血小板功能对于指导APT管理理论上有以下优势:(1)识别出继续APT增加手术出血风险患者;(2)暂停APT后,个体化安排择期NCS时间;(3)指导出血并发症的治疗。但目前既无理想的血小板功能测定方法,也无判断出血的通用截断值,更未在行NCS患者人群验证[1,2]。指南并不建议NCS围术期常规测定血小板功能。
6 NCS时机
急诊NCS应根据手术的紧迫性实施手术,不应延误。限期和择期NCS宜依据PCI或ACS后时间和支架血栓风险选择手术时间。ESC更新指南对高出血风险患者区分为高血栓和非高血栓风险,从临床的角度显得不够细化[2],非高血栓风险进一步区分为中和低血栓风险更为实用,血栓风险并不是“全和无”,低风险并不意味着不发生血栓事件。
6.1 PCI至NCS时间
PCI至NCS时间是围术期发生主要不良心血管事件(major adverse cardiovascular events,MACE)的重要因素,主要取决于治疗冠状动脉节段的内皮化程度,虽然随时间推移发生MACE的风险逐渐降低,但不会完全消失。CCS患者PCI 1个月后、ACS和高支架血栓风险患者PCI 3个月后可行限期手术,择期手术宜推迟至完成DAPT理想持续时间后[2,11];植入生物降解支架非急诊NCS均应推迟至12个月后[5,9]。对于PCI后留有前降支、优势回旋支或右冠状动脉近段病变,功能学评估处于临界值而存在冠心病高风险因素患者,可考虑按限期手术处理,以免病变进展使手术时间明显推迟。
6.2 ACS发病至NCS时间
ACS患者不管是否进行PCI,限期手术宜推迟至发病3个月后,最好3~12个月后,择期手术推迟至12个月后[2]。
7 围术期APT管理
7.1 DAPT
由于缺乏明确的循证依据,ESC更新指南并未提出具体建议,临床上可参考多学科专家组提出的建议(表1)[1]。
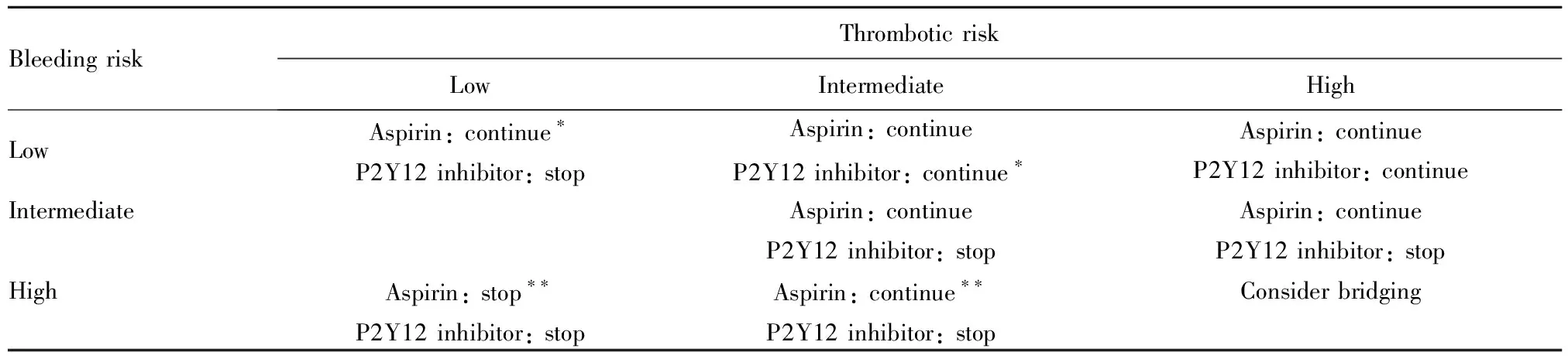
表1 依据血栓风险和出血风险管理围术期APT[1]
7.1.1 暂停APA理想持续时间 限期手术不宜明显推迟,宜在使用DAPT条件下进行,必要时考虑使用DAPT降阶方案;若降阶方案不可行,可考虑提前暂停P2Y12抑制剂,暂停时间应根据预定NCS的日期审慎确定,原则上替格瑞洛暂停3~5d,氯吡格雷5d,最长不超过7~10d[1,3,5]。
大多数NCS患者单服阿司匹林条件下进行手术是安全的,对高出血风险低血栓风险(如颅内、脊髓和眼后房手术)患者可暂停阿司匹林5~7d,不应超过10d[2]。继续使用吲哚布芬条件下进行NCS的安全性尚无循证依据,暂停24h进行手术是合理的。
7.1.2 恢复血小板功能 (1)血小板输注:研究显示,急诊NSC术前输注2U血小板,及早(术后24~72h)复用APT并不引起血栓事件,但可发生非血栓形成事件和再出血[13]。高血栓风险服用DAPT患者必须行急诊大型NCS,如出血风险远超血栓风险,有发生大量出血或致命性出血的风险,经多学科小组讨论后输注血小板可作为补救性策略,但P2Y12抑制剂或其活性代谢物也会抑制输注的血小板[2]。(2)逆转剂:目前尚无临床可用的快速逆转APA的制剂,在健康志愿者进行的研究显示,人重组单克隆抗体片段(PB2452)可特异性中和替格瑞洛,快速(<5min)并持续逆转替格瑞洛的抗血小板效应[1,2,14],REVERSE-IT试验正在进行中(NCT04286438)。
7.1.3 APA的桥接 桥接的核心是抗血小板而不是抗凝,一般不建议进行桥接,高血栓风险且中高出血风险的限期NCS(表1),不能推迟至完成DAPT理想持续时间后,若必须暂停DAPT,在暂停P2Y12抑制剂后可静脉输注坎格瑞洛或GPI进行桥接[1,2,11]。(1)坎格瑞洛:其桥接效应获得临床随机试验的支持,但真实世界的资料有限[1,2,15];(2)GPI:目前尚无专用于NCS桥接的剂量方案,主要参照PCI时使用的剂量方案[16]。
普通肝素和低分子肝素是抗凝剂,不是APA,不能用作APT的桥接。研究显示,两者可诱导血小板激活,围术期用于桥接APT有增加出血和血栓事件的风险[1,11]。
7.2 单一APT
7.2.1 阿司匹林 完成DAPT后采用阿司匹林单一APT,围术期管理见DAPT。
7.2.2 P2Y12抑制剂 单用P2Y12抑制剂的中高出血风险CCS患者,宜术前暂停P2Y12抑制剂。中高出血风险PCI或ACS患者APT降阶、近期发生缺血性脑卒中、周围血管病或阿司匹林不耐受患者使用P2Y12抑制剂单一APT,术前应由多学科小组讨论决定:(1)在服用P2Y12抑制剂条件下手术;(2)转换为阿司匹林或吲哚布芬;(3)短暂停用;(4)围术期桥接。这些方案目前尚缺乏循证依据,已知单一P2Y12抑制剂对出血的影响要明显小于DAPT[2]。
7.2.3 吲哚布芬 暂停24h后即可恢复血小板功能,比较适合择期大型NCS患者使用,术前24h停药即可,但尚无指南建议。
7.3 APT的复用
术后一旦得到满意止血,应尽早(24~72h)恢复口服APA,在出血中高风险服用P2Y12抑制剂患者,复用氯吡格雷优于替格瑞洛,若术后胃肠功能恢复不佳,如腹部手术,可静脉输注APA直至胃肠功能恢复。
多学科小组应权衡个体血栓风险、出血风险和推迟手术风险(如恶性肿瘤进展),共同决策:(1)手术的紧迫性和手术时机;(2)计划手术方式(微创或开放式);(3)预计血流动力学改变和失血量,决定是否需要暂停APT,尤其是DAPT;(4)术前何时暂停APT安全;(5)暂停DAPT后是否需要进行桥接;(6)使用DAPT条件下急诊NCS是否需要快速恢复血小板功能;(7)术后何时恢复APT安全。术前应与患者充分沟通手术出血风险和围术期血栓风险,签署围术期暂停DAPT知情同意书。
