早期乳腺癌保乳整形手术对患者生活质量的影响
2023-10-25王懿赵鹏军
王懿 赵鹏军
乳腺癌是全球发病率第一的癌症[1],保乳手术加辅助放疗是治疗乳腺癌的安全手术方式[2-3]。但30%的保乳术后患者因外形不满意需行后期修复手术[4]。上世纪80 年代,欧洲外科医师应用整形外科技术修复保乳手术后的乳房缺损,并将其命名为保乳整形手术[5]。乳腺癌幸存者的生活质量值得探讨,其在医患决策过程中起重要作用[6-7]。尽管保乳整形术已在全球范围内广泛开展,但关于其生活质量的研究较少。本研究探讨保乳整形手术方式对患者生活质量的影响。
1 资料与方法
1.1 临床资料 选择2013 年1 月至2022 年12 月行乳腺癌手术治疗的早期乳腺癌患者。已完成除内分泌治疗外的其他治疗。排除标准:肿瘤复发、转移;双侧乳腺癌;男性乳腺癌;患其他原发性恶性肿瘤。根据手术方式将患者分为4 组,保乳整形手术联合辅助放疗(保乳整形手术+放疗)组,常规保乳手术联合辅助放疗(常规保乳手术+放疗)组,单乳切除手术联合辅助放疗(单乳切除手术+放疗)组,单乳切除手术未行辅助放疗(单乳切除手术-放疗)组。
1.2 方法 入组患者需填写QLICP-BR 量表[8],QLICP-BR 量表由共性模块及一个乳腺癌特异模块构成,其中共性模块包括躯体功能、心理功能、社会功能、共性症状及副作用四个领域。量表评分越高,代表生活质量越好。另外通过量表收集患者特征包括就业状况、教育程度、婚姻状况和自我感知的经济水平。回顾临床资料,收集包括TNM 分期、激素受体状态、ERBB2 状态和体质量指数(BMI)、手术、化疗、放疗和内分泌治疗。通过QLICP-BR 量表中关于手臂肿胀问题评估淋巴水肿情况。本研究经本院伦理委员会批准,患者均签署知情同意书。
1.3 统计学方法 采用SPSS 29.0 统计软件。计量资料以(±s)表示,各组比较用方差分析;计数资料以n(%)表示。多因素线性回归分析与生活质量评分相关的独立因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 患者一般资料 共有334 例患者提供了书面知情同意书,其中2 例患者在入组后发现不符合入组条件,1例患者在入组后撤回了知情同意书。排除59例仅填写简短问卷的参与者,最终纳入272 例患者。诊断时中位年龄50.05(27.75~77.34)岁,252 例0~Ⅱ期患者被纳入分析。从手术到量表完成的中位时间4.5(0.33~9.83)年。181 例患者BMI 在正常范围,70 例患者BMI>24。共有118 例患者为I 期乳腺癌,109 例Ⅱ期乳腺癌,20例Ⅲ期乳腺癌,157 例接受化疗,190 例过去或目前使用内分泌治疗。共44 例患者行保乳整形手术,37 例行常规保乳手术,191 例行单乳切除手术,其中77 例行单乳切除手术患者接受术后辅助放疗。所有患者均行腋窝手术,174 例仅行前哨淋巴结活检术,98 例行腋窝淋巴结清扫术。50 例患者报告有淋巴水肿。见表1。
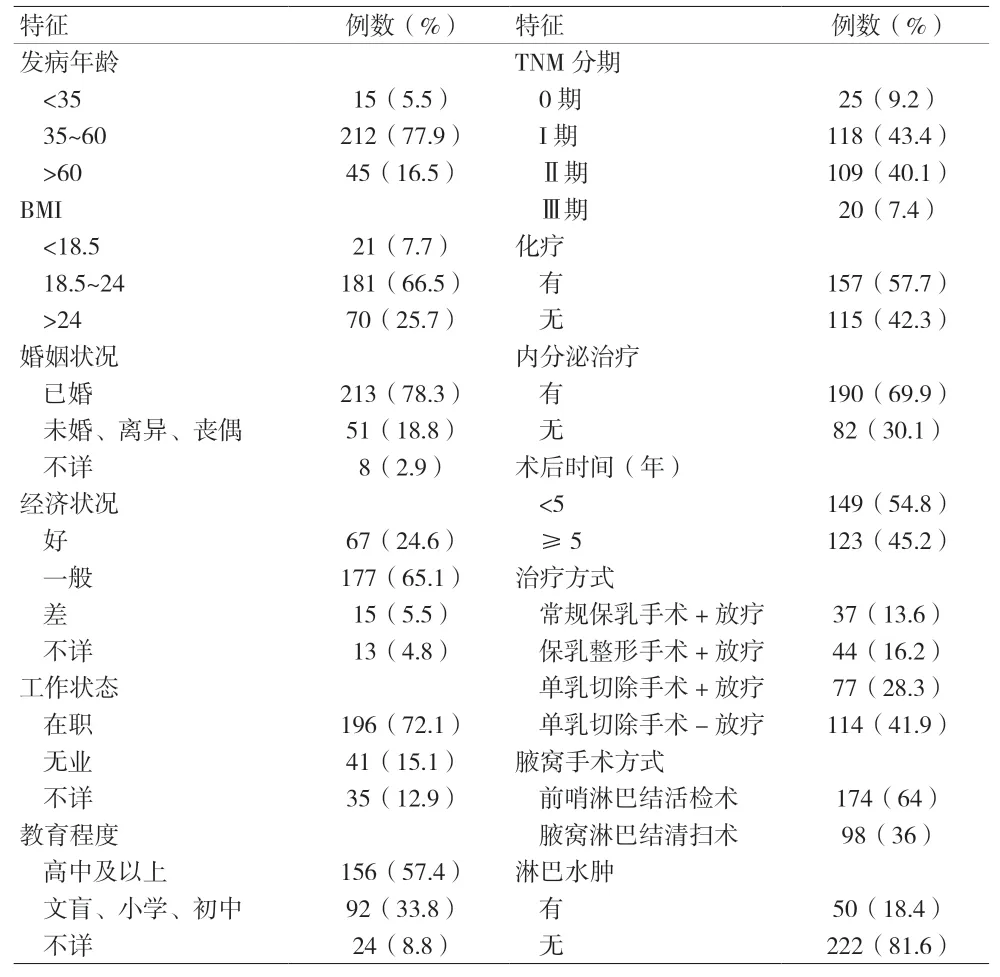
表1 患者一般资料
2.2 QLICP-BR 结果 各组在心理功能、社会功能、共性症状与副作用及特异模块差异有统计学意义(P<0.05)。见图1。
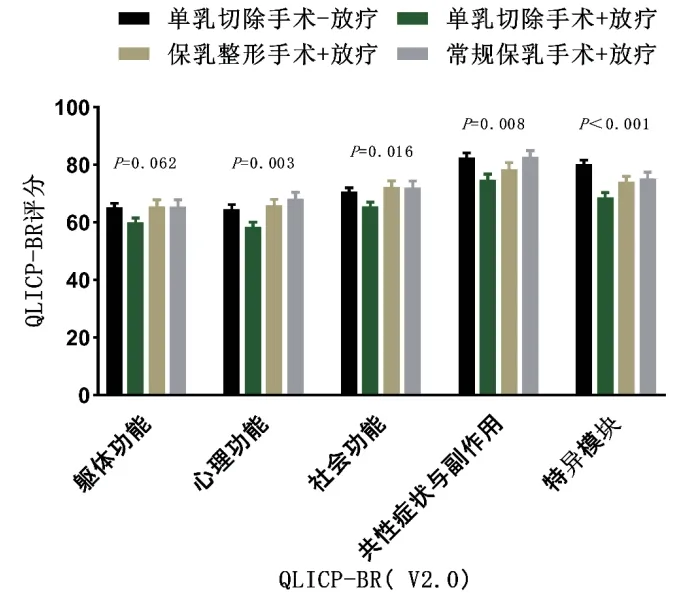
图1 局部治疗未经调整的QLICP-BR评分
2.3 躯体功能 术后较长时间(β=3.699;95%CI:0.375~7.022;P=0.029)、经济状况好(β=7.756;95%CI:3.935~11.578;P<0.001)与较好的躯体功能独立相关,而BMI ≥24(β=-4.127;95%CI:-7.888~-0.367;P=0.032)和单乳切除手术+放疗(β=-5.172;95%CI:-8.843~-1.501;P=0.006)与较差的躯体功能独立相关。见图2。

图2 与躯体功能独立相关的患者及治疗因素
2.4 心理功能 发病年龄大(β=7.477;95%CI:2.676~12.278;P=0.002)、TNM 分期早(β=7.106;95%CI:1.169~13.043;P=0.019)、术后较长时间(β=4.222;95%CI:0.752~7.693;P=0.017)与较好的心理功能独立相关,而教育程度低(β=-5.762;95%CI:-9.493~-2.031;P=0.003)、淋巴水肿(β=-4.767;95%CI:-9.141~-0.393;P=0.033)和单乳切除手术+放疗(β=-5.103;95%CI:-8.984~-1.221;P=0.010)与较差的心理功能独立相关。见图3。

图3 与心理功能独立相关的患者及治疗因素
2.5 社会功能 在多因素分析中,与社会功能评分低独立相关的因素包括淋巴水肿(β=-7.971;95%CI:-12.022~-3.920;P=0.000)、单乳切除手术-放疗(β=-3.967;95%CI:-7.742~-0.192;P=0.040)和单乳切除手术+ 放疗(β=-6.644;95%CI:-10.689~-2.599;P=0.001),与社会功能评分高独立相关的因素包括经济状况好(β=7.878;95%CI:4.251~11.505;P<0.001。见图4。

图4 与社会功能独立相关的患者及治疗因素
2.6 共性症状及副作用 多因素分析显示,与较差的共性症状及副作用独立相关的因素包括中年发病(β=-5.483;95%CI:-9.962~-1.004;P=0.017)、TNM分期晚(β=-8.025;95%CI:-15.270~-0.779;P=0.030)和化疗(β=-4.816;95%CI:-8.661~-0.972;P=0.014),与较好的共性症状及副作用独立相关的因素包括经济状况好(β=8.266;95%CI:3.982~12.551;P<0.001)。见图5。

图5 与共性症状及副作用独立相关的患者及治疗因素
2.7 特异模块 单乳切除手术-放疗(β=5.776;95%CI:2.337~9.214;P=0.001)与较高特异模块评分独立相关,而TNM 分期晚(β=-12.196;95%CI:-18.656~-5.736;P<0.001)和淋巴水肿(β=-7.817;95%CI:-12.123~-3.511;P<0.001)与较低的特异模块评分独立相关。见图6。
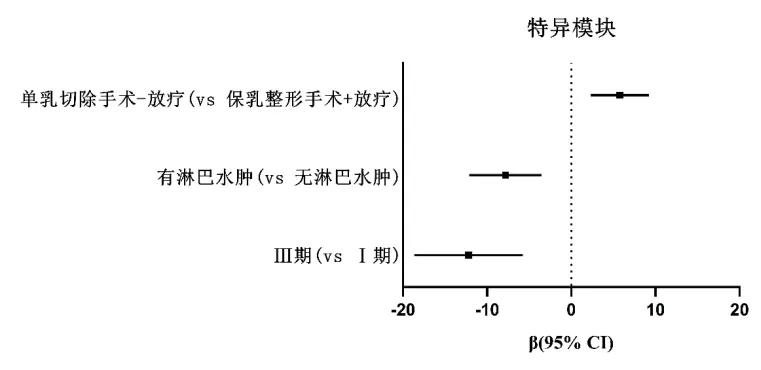
图6 与特异模块独立相关的患者及治疗因素
3 讨论
在本研究中,乳腺癌患者各局部治疗间的生活质量存在较大差异。接受更广泛手术的患者,尤其是与放射治疗结合时,其躯体、心理和社会功能评分较低,生活质量较低。OTSUKA 等[9]研究结果表明,虽然保乳整形手术患者外形评分较单乳切除手术患者显著提升,但其生活质量相较常规保乳手术及单乳切除手术患者均差异无统计学意义。本研究发现接受保乳整形手术的患者在躯体、心理和社会功能评分上均较单乳切除术+放疗高;保乳整形手术患者较单乳切除手术-放疗患者有较高的社会功能评分,而在特异模块的评分则较低。这可能是与研究设计将单乳切除术患者细分为术后放疗组与未行放疗组相关,多项研究显示放疗、化疗、淋巴水肿等[10-11]与生活质量呈负相关。
本研究中保乳整形手术与常规保乳手术患者在所有生活质量模块差异无统计学意义,这与De Oliveira-JUNIOR 等[12]研究结果相似。但ROSE 等[13]研究结果提示保乳整形手术较常规保乳手术在“社会心理健康”这一模块有显著提升,而两者在“身体健康”“乳房满意度”及“性健康”三个模块差异无统计学意义。Meta分析[14]结果表明在早期乳腺癌患者中,保乳整形手术较常规保乳手术有改善生活质量的趋势,如有更好的身体和心理幸福感,更高的自尊和更稳定的身体形象,可改善社会和情感功能。
除了手术类型,其他临床因素如淋巴水肿和化疗等,也与生活质量呈负相关。这些危险因素的识别有利于在术后早期进行干预,最终改善乳腺癌患者手术后生活质量。此外,良好的经济状况与较好的生活质量相关,其他研究[15-16]也发现经济状况和生活质量之间的关联,并指出有必要进一步解决患者的经济问题。
保乳整形手术的远期肿瘤安全性可接受,可使因肿瘤较大不适合行常规保乳术的患者免于切除乳房[17]。本研究发现,保乳整形手术较常规保乳手术患者生活质量无下降,较单乳切除术+放疗患者显著改善,其获益主要在躯体功能、心理功能和社会功能方面。
