胸内吻合术在食管癌患者行胸腔镜食管癌切除术中的临床应用分析
2023-10-23戎国祥潘忠军
丁 明,戎国祥,潘忠军
(丹阳市人民医院胸外科,江苏 镇江 212300)
食管癌属于胸外科多见的一种恶性肿瘤,不良饮食生活习惯、生活环境、真菌、遗传等因素均会引发该病,其会导致患者发生进行性吞咽困难,对患者的生命健康造成严重威胁。临床治疗该病症常用的方式为胸腹腔镜食管癌切除术联合吻合术,根据其吻合位置的不同,可分为颈部吻合术(McKeown)、胸内吻合术(Ivor-Lewis)。McKeown 是临床常用的术式,吻合口位置在颈部,该术式会损伤患者喉返神经,且患者易发生术后吻合口瘘[1]。Ivor-Lewis 的吻合口位置在右胸,在手术过程中会保护胸肌的完整性,有利于患者预后恢复[2]。基于此,本研究旨对比胸腹腔镜食管癌切除术患者接受Ivor-Lewis 和McKeown 的应用效果,现报道如下。
1 资料与方法
1.1 一般资料选取2018 年1 月至2023 年1 月丹阳市人民医院收治的60 例食管癌患者,按照随机数字表法分为对照组和观察组,各30 例。对照组患者中男性19 例,女性11 例;年龄45~80 岁,平均(67.63±5.47)岁;肿瘤病理类型:鳞状细胞癌23 例,腺癌7 例;肿瘤体积3~7 cm3,平均(5.16±1.01) cm3。观察组患者中男性18例,女性12 例;年龄46~79 岁,平均(67.59±5.48)岁;肿瘤病理类型:鳞状细胞癌21 例,腺癌9 例;肿瘤体积4~6 cm3,平均(5.11±0.68) cm3。两组患者一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:①符合《食管癌切除术胸部淋巴结清扫中国专家共识(2017 版)》[3]中食管癌的诊断标准;②经影像学检查结果显示食管占位,并经胃镜活检确诊;③符合胸腹腔镜食管癌切除术手术指征;④术前并未进行过化疗。排除标准:①影像学或内镜检查提示淋巴浸润或远处转移;②有既往胸部手术史;③有大出血、穿孔等急诊手术指征;④伴有心力衰竭、慢性阻塞性肺疾病等严重心、肺功能障碍。院内医学伦理委员会批准本研究,且所有患者均签署知情同意书。
1.2 手术方法所有患者均在术前接受胃管胃肠减压,全身麻醉,单肺通气。予以对照组患者胸腹腔镜下McKeown术治疗,步骤包括:患者先取左侧卧位,首先对患者实施胸部操作,采用3 孔法进行手术,置入胸腔镜探查腹腔,将胸段食管游离,并对周围淋巴结进行清扫;完成胸部操作后,取仰卧位,对患者进行腹部操作,采用5 孔法,在腹腔镜引导下进行胃游离,并清扫腹部淋巴结,制作管状胃,游离颈段食管,切断食管取出肿瘤。同时对颈部进行操作,取左胸锁乳突肌前缘切口,将颈段食管暴露出来,游离并离断颈段食管,使用荷包钳夹在胸段食管近端位置,并置入抵钉座,使用将圆形吻合器(广州启和医疗器械有限公司,型号:EC60A)完成食胃管端侧吻合,放置空肠营养管和胃管,缝合管胃残端后进行引流缝合,术毕。观察组患者接受胸腹腔镜下Ivor-Lewis 术治疗,步骤包括:首先对患者实施腹部操作,先取平卧位,采取5 孔法,建立人工气腹置入腹腔镜,行腹腔镜下胃游离及腹部淋巴结清扫,之后离断食管,同时牵出胃体,制作管状胃,置入空肠营养管并留置缝线,将管状胃纳入腹腔,逐层缝合切口,在完成腹部操作后,取左侧俯卧位,采用4 孔法,进行胸部操作,对胸段食管进行游离,并对淋巴结进行清扫,之后通过主操作孔将荷包钳置入,进针位置在距离肿瘤边缘5 cm 处,选择远端切开食管,置入抵钉座,将缝线进行收紧并打结,取出肿瘤,将圆形吻合器通过胃底部置入,行胃食管端侧吻合,将胃残端进行闭合,悬吊管胃,放置引流管,缝合切口,术毕。术后均对两组患者进行3 个月的随访。
1.3 观察指标①围手术期相关指标:比较两组患者术中出血量、淋巴结清扫个数、手术时间、住院时间。②血清学指标:术前及术后24 h 采集两组患者空腹静脉血5 mL,之后经离心(3 500 r/min,10 min),取血清,使用酶联免疫吸附试验法检测血清C-反应蛋白(CRP)、白细胞介素-6(IL-6)水平,使用比色法检测谷胱甘肽过氧化物酶(GSH-Px)水平,使用硫代巴比妥酸法检测丙二醛(MDA)水平,上述使用的检测试剂盒均来自江苏维赛科技生物发展有限公司。③肺功能指标。分别于术前及术后1 周通过肺功能仪(上海聚慕医疗器械有限公司,型号:AS-507)对两组患者的用力肺活量(FVC)、最大通气量(MVV)、第1 秒用力呼气容积(FEV1)进行检测。④预后情况:在术后3 个月对两组喉返神经损伤、吻合口瘘、肺部感染、吻合口狭窄的发生情况进行统计,并对两组复发率进行统计。术后3 个月患者影像学检查可见食管有狭窄、管壁不光滑、黏膜溃疡即为复发。
1.4 统计学方法使用SPSS 25.0 统计学软件分析数据,计数资料采用[例(%)]表示,行χ2检验;计量资料均使用S-W 法检验证实服从正态分布,以(±s)表示,组间比较行独立t检验,组内术前术后比较采用配对t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者围手术期相关指标比较观察组患者手术时间、住院时间均显著短于对照组,差异均有统计学意义(均P<0.05);两组患者术中出血量、淋巴结清扫个数相比,差异均无统计学意义(均P>0.05),见表1。
表1 两组患者围手术期相关指标比较(±s)
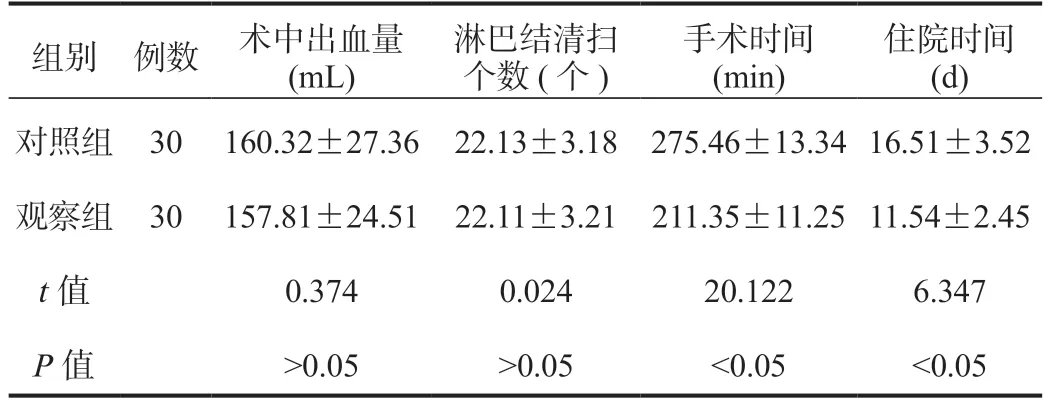
表1 两组患者围手术期相关指标比较(±s)
住院时间(d)对照组 30 160.32±27.36 22.13±3.18 275.46±13.34 16.51±3.52观察组 30 157.81±24.51 22.11±3.21 211.35±11.25 11.54±2.45 t 值 0.374 0.024 20.122 6.347 P 值 >0.05 >0.05 <0.05 <0.05组别 例数 术中出血量(mL)淋巴结清扫个数(个)手术时间(min)
2.2 两组患者血清学指标比较与术前比,术后24 h 两组患者血清CRP、IL-6、MDA 水平均显著升高,但观察组显著低于对照组;血清GSH-Px 水平均显著降低,但观察组显著高于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者血清学指标比较(±s)
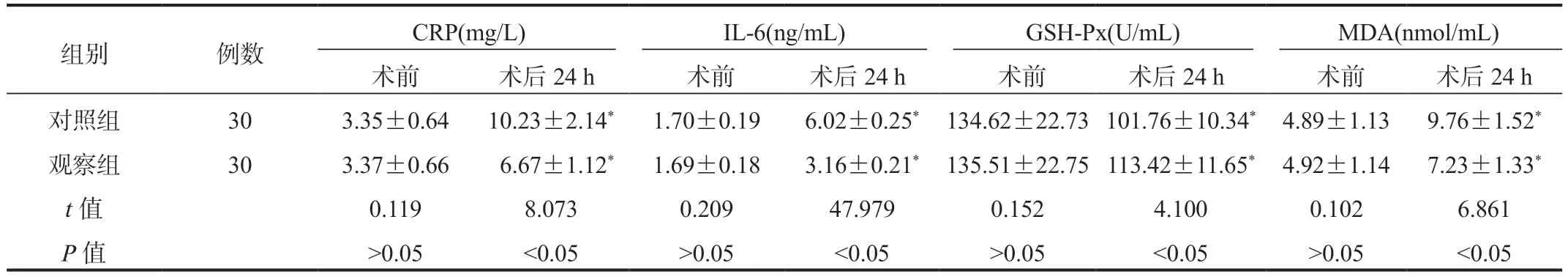
表2 两组患者血清学指标比较(±s)
注:与术前比,*P<0.05。CRP:C-反应蛋白;IL-6:白细胞介素-6;GSH-Px:谷胱甘肽过氧化物酶;MDA:丙二醛。
组别 例数 CRP(mg/L) IL-6(ng/mL) GSH-Px(U/mL) MDA(nmol/mL)术前 术后24 h 术前 术后24 h 术前 术后24 h 术前 术后24 h对照组 30 3.35±0.64 10.23±2.14* 1.70±0.19 6.02±0.25* 134.62±22.73 101.76±10.34* 4.89±1.13 9.76±1.52*观察组 30 3.37±0.66 6.67±1.12* 1.69±0.18 3.16±0.21* 135.51±22.75 113.42±11.65* 4.92±1.14 7.23±1.33*t 值 0.119 8.073 0.209 47.979 0.152 4.100 0.102 6.861 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 两组患者肺功能指标比较与术前比,术后1 周两组患者FVC、MVV、FEV1水平均显著降低,但观察组显著高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者肺功能指标比较(±s)
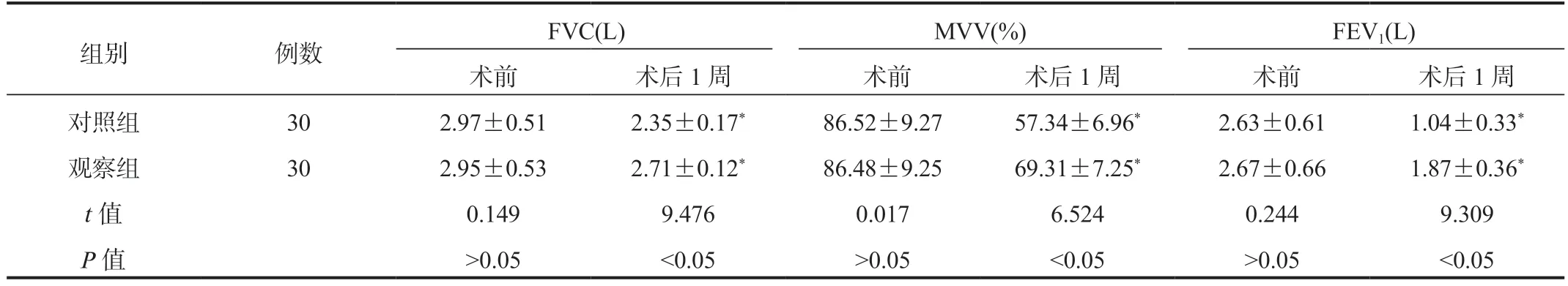
表3 两组患者肺功能指标比较(±s)
注:与术前比,*P<0.05。FVC:用力肺活量;MVV:最大通气量;FEV1:第1 秒用力呼气容积。
组别 例数 FVC(L) MVV(%) FEV1(L)术前 术后1 周 术前 术后1 周 术前 术后1 周对照组 30 2.97±0.51 2.35±0.17* 86.52±9.27 57.34±6.96* 2.63±0.61 1.04±0.33*观察组 30 2.95±0.53 2.71±0.12* 86.48±9.25 69.31±7.25* 2.67±0.66 1.87±0.36*t 值 0.149 9.476 0.017 6.524 0.244 9.309 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 两组患者预后情况比较术后3 个月观察组患者并发症总发生率低于对照组,差异有统计学意义(P<0.05);两组患者术后3 个月复发率相比,差异无统计学意义(P>0.05),见表4。

表4 两组患者预后情况比较[例(%)]
3 讨论
胸腹腔镜食管癌切除术对患者创伤小,还具有失血少、术后恢复快等优势,能对患者肺功能进行有效改善,并促进患者预后恢复[4]。胸腹腔镜食管癌切除术通常与McKeown术联用,该手术过程中,将管胃向上牵拉至颈部位置,胃游离距离较长,且吻合口张力增加,因此会增加术后肺部感染、吻合口瘘等发生风险[5]。
Ivor-Lewis 术则是在右胸内进行吻合,减少了颈部切口,缩短了手术时间,从而避免患者气管血运受到损伤而影响到肺功能;且对喉返神经和胸导管神经损伤也较小,并发症发生风险也较低,有利于患者术后康复[6-7]。本研究结果表明,两组手术时间、住院时间相比,观察组更短,术后1周两组FVC、MVV、FEV1水平相比,观察组更高,两组术后3 个月并发症总发生率相比,观察组更低,表明相比于胸腹腔镜下McKeown,食管癌患者接受胸腔镜下Ivor-Lewis术治疗能减轻其肺功能损伤,降低并发症的发生风险。
GSH-Px、MDA 均是反映机体细胞受到自由基损伤程度的关键指标,当食管癌患者受到损伤时GSH-Px 水平会降低,MDA 水平会升高;CRP、IL-6 作为机体常见的炎症因子,能对患者损伤及应激程度进行体现,其水平升高表明患者机体受到损伤[8-9]。胸腔镜下Ivor-Lewis 术入路位置在右胸,从而使膈肌受到的损伤较小,且在术中尽可能避免主动脉弓和心脏受到胸腔胃的压迫,也不需要作颈部切口以损伤气管血运,因此患者受到的创伤较小,从而减轻氧化应激反应[10-11]。本研究结果显示,与术前比,术后24 h两组患者血清CRP、IL-6、MDA 水平均显著升高,但观察组显著低于对照组;血清GSH-Px 水平均显著降低,但观察组显著高于对照组,表明相比于胸腹腔镜下McKeown,食管癌患者接受胸腔镜下Ivor-Lewis 术治疗对患者造成的机体氧化应激反应较轻微。
综上,相比于胸腹腔镜下McKeown,食管癌患者接受胸腔镜下Ivor-Lewis 术治疗能够在减轻患者肺功能损伤的同时,抑制机体氧化应激反应,安全性较高。但未来还需扩大样本量更进一步证实该手术的确切效果。
