“All-on-4”种植修复技术在牙列缺失患者中的应用及其短期疗效观察
2023-10-23陈柳兰徐海鸿
冯 炼,陈柳兰,徐海鸿,刘 宇
(梅州市人民医院口腔医学门诊,广东 梅州 514031)
牙列缺失是一类由于牙周病、外伤等各类因素引起的上颌、下颌牙列部分或全部缺失的疾病,该疾病可影响患者咀嚼功能、辅助发音功能,还可影响美观,对其口颌系统产生危害。目前临床多采用种植修复进行治疗,传统种植修复通常需要3 个月的无负重愈合期才能植入修复体,患者前期长时间处于牙缺失状态,会影响患者的语言、饮食功能及美观度,并影响牙槽骨的垂直吸收效果,手术治疗时间长,经济成本高,患者满意度和配合度普遍不高[1]。而“All-on-4”种植修复技术是将4 枚种植体植入骨质量较好的颌骨前部,即可支持10~12 个修复体,可避开上颌窦和下齿槽神经管,避免进行植骨及上颌窦底提升手术,化繁为简;另外植入种植体后可即刻安装固定牙床,实现即刻修复,有效缩短患者的治疗时间,提高患者满意度[2]。但由于“All-on-4”种植修复技术操作要求高,虽然国外已推行10 余年,但国内外关于“All-on-4”的研究不多,大多均为近期或中短期研究。基于此,本研究旨在针对牙列缺失患者应用“All-on-4”种植修复技术治疗后的效果进行观察与探讨,现报道如下。
1 资料与方法
1.1 一般资料选取2020 年1 月至2021 年4 月期间梅州市人民医院收治的60 例牙列缺失患者,并通过随机数字表法将其均分为对照组和观察组,各30 例。对照组中男、女患者分别为16、14 例;年龄50~80 岁,平均(66.69±2.47)岁。观察组中男、女患者分别为15、15 例;年龄51~79 岁,平均(66.63±2.45)岁。比较两组患者一般资料,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《口腔疾病诊疗指南(第3 版)》[3]中牙列缺失的相关诊断标准;需种植≥ 4 颗种植体;自身状况无异常且对手术耐受。排除标准:认知功能存在障碍;合并患有严重器质性疾病;伴有严重心血管疾病。本研究已经院内医学伦理委员会的审核批准。本研究所有内容、风险及可能产生的收益均已告知患者及其家属,且均自愿签署知情同意书。
1.2 手术方法对照组患者应用传统种植修复术。术前应通过锥束计算机断层成像(CBCT)确定牙列缺失部位及颌部的关系。对患者进行局部麻醉,全口消毒,取出手术区域已松动的牙齿,清除牙窝内肉芽组织,并进行彻底消毒,于牙龈乳头附近作切口,待植骨区充分暴露后,植入5~8 个种植体,后进行缝合处理,术后7 d 拆线,并在种植体植入3 个月后实施二期全瓷冠修复手术[4]。观察组患者采用“All-on-4”即刻种植技术,根据CBCT 片评估骨质及骨量,确定种植体的型号、植入的位置,完成手术设计并制作数字化种植手术导板,应用碘伏全口消毒,进行局部浸润麻醉,拔除无法保留的松动牙,刮净拔牙窝内的肉芽组织,暴露新鲜的牙槽骨,分离暴露颏神经后,在数字化种植手术导板下,植入4 颗种植体,利用4 颗种植体支持的单颌螺丝固定一段式固定桥,颌骨前部的2 颗种植体为垂直植入,后部的2 颗种植体为角度植入,植入扭矩>35(N·cm)以确保种植体的初期稳定性,接入多功能基台,后牙区2 颗种植体接入合适角度的二段式基台,前牙区2 颗种植体接入直二段式基台,拍摄CBCT 确定种植体情况以及基台是否完全就位,位置满意后,常规缝合创口。于种植手术完成后4 h 内,制取印模并灌注模型,试戴义齿,调整咬合关系。两组患者术后常规抗炎处理,术后7 d 拆线,随访12 个月。
1.3 观察指标①主观满意度、牙槽嵴骨吸收高度:通过主观满意度量表[5]评估并比较两组患者修复后12 个月的满意度,主要包括软组织色泽、附着高度、咀嚼功能及整体美观等项目,每项总分均为10 分,得分越高,患者主观满意度越高;修复后12 个月后测量牙槽嵴顶及邻牙釉牙骨质界面间的距离,即为牙槽嵴骨吸收高度,牙槽嵴骨吸收高度通过电子计算机断层扫描成像处理软件(长沙影动医疗科技有限公司,型号:RaDynCT)将方位线定位于患者牙冠、牙根的交界处并将切面平行于患者下颌体轴线处,保存全景图、剖面图,后使用工作站自带的距离测量工具进行测量。②菌斑指数、出血指数、探诊深度:于修复后6、12 个月对各个种植体的菌斑情况进行评定,评分标准为0~3 分,无菌斑为0 分,一次性使用牙探针(上海生大医保股份有限公司,型号:通用)刮出少量菌斑为1 分,刮出中等量菌斑为2 分,刮出大量软垢为3 分[6];采用一次性使用牙探针以0.2 N 的力度沿种植体龈缘探诊,龈缘及龈乳头外观均无异常且无出血为0 分;龈缘及龈乳头存在出血,但无肿胀及颜色改变为1 分;龈缘及龈乳头存在出血及颜色改变,但无肿胀为2 分;龈缘及龈乳头存在出血及颜色改变,出现轻微肿胀为3 分;龈缘及龈乳头存在出血及颜色改变,出现明显肿胀为4 分;龈缘及龈乳头除探诊时存在出血之外,还存在自发性出血及颜色改变,出现显著肿胀或溃疡为5 分[7];以0.2 N 的力度采用牙周袋深度探测仪(西安苏茂医疗科技有限公司,型号:DP-1)探测龈缘到袋底的距离,即探诊深度。将每个种植体的评分或数据相加除以总种植体数得出最终结果。③种植体成功率、并发症发生情况:随访期间种植成功的标准:在行使功能时未出现临床活动度、周围无X 线透射影、周围黏膜组织健康、未出现任何形式的下颌管、上颌窦、鼻底组织的损伤、感染及疼痛、麻木等症状。种植体成功率=种植成功数量/种植体总数量×100%。记录并比较两组随访期间种植体周炎、食物嵌塞、咬伤软组织等并发症发生情况。④典型病例分析。对两种手术患者的影像学图片进行分析。
1.4 统计学方法使用SPSS 20.0 统计学软件分析数据,计数资料以[例(%)]表示,采用χ2检验;使用S-W 法检验证实计量资料数据均服从正态分布,以(±s)表示,组间比较采用独立t检验,两个不同时间点之间的比较采用配对t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者主观满意度、牙槽嵴骨吸收高度比较修复后12 个月观察组患者主观满意度评分均显著高于对照组,牙槽嵴骨吸收高度显著低于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者修复后12 个月主观满意度、牙槽嵴骨吸收高度比较(±s)
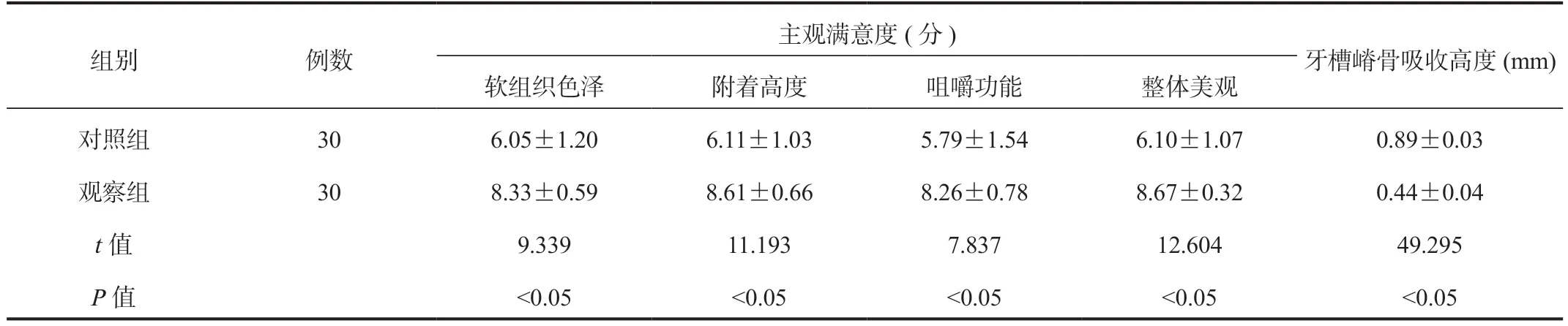
表1 两组患者修复后12 个月主观满意度、牙槽嵴骨吸收高度比较(±s)
主观满意度(分)组别 例数牙槽嵴骨吸收高度(mm)软组织色泽 附着高度 咀嚼功能 整体美观对照组 30 6.05±1.20 6.11±1.03 5.79±1.54 6.10±1.07 0.89±0.03观察组 30 8.33±0.59 8.61±0.66 8.26±0.78 8.67±0.32 0.44±0.04 t 值 9.339 11.193 7.837 12.604 49.295 P 值 <0.05 <0.05 <0.05 <0.05 <0.05
2.2 两组患者菌斑指数、出血指数、探诊深度比较与修复后6 个月相比,两组患者修复后12 个月的菌斑指数、出血指数均显著升高,探诊深度均显著降低,修复后6、12 个月观察组均显著低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者菌斑指数、出血指数、探诊深度比较(±s)
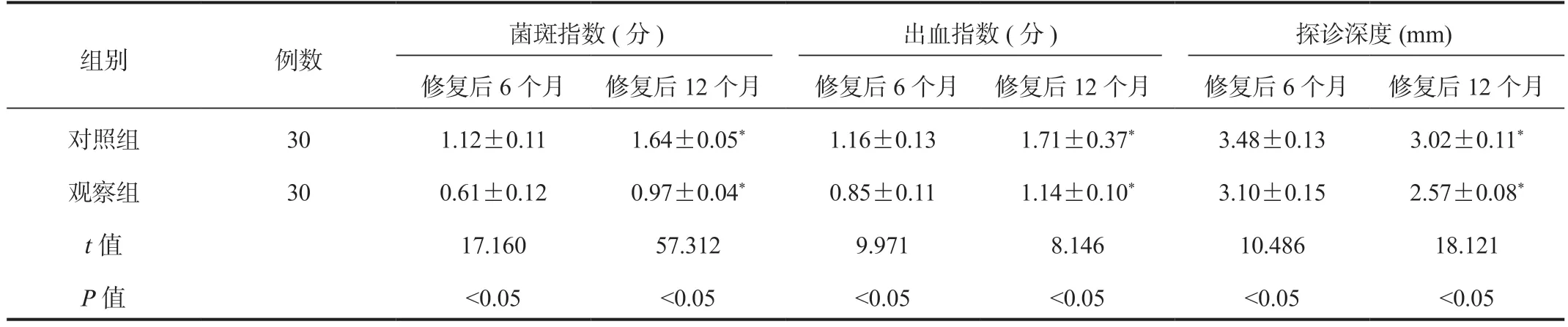
表2 两组患者菌斑指数、出血指数、探诊深度比较(±s)
注:与修复后6 个月比,*P<0.05。
组别 例数菌斑指数(分) 出血指数(分) 探诊深度(mm)修复后6 个月 修复后12 个月 修复后6 个月 修复后12 个月 修复后6 个月 修复后12 个月对照组 30 1.12±0.11 1.64±0.05* 1.16±0.13 1.71±0.37* 3.48±0.13 3.02±0.11*观察组 30 0.61±0.12 0.97±0.04* 0.85±0.11 1.14±0.10* 3.10±0.15 2.57±0.08*t 值 17.160 57.312 9.971 8.146 10.486 18.121 P 值 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 两组患者种植体成功率、并发症发生情况比较随访期间,观察组120 颗种植体共有117 颗稳固无异常,成功率为97.50%,而对照组180 颗种植体共有176 颗稳固无异常,成功率为97.78%,两组种植体成功率比较,差异无统计学意义(χ2=0.055,P>0.05);两组随访期间并发症总发生率比较,差异无统计学意义(P>0.05),见表3。
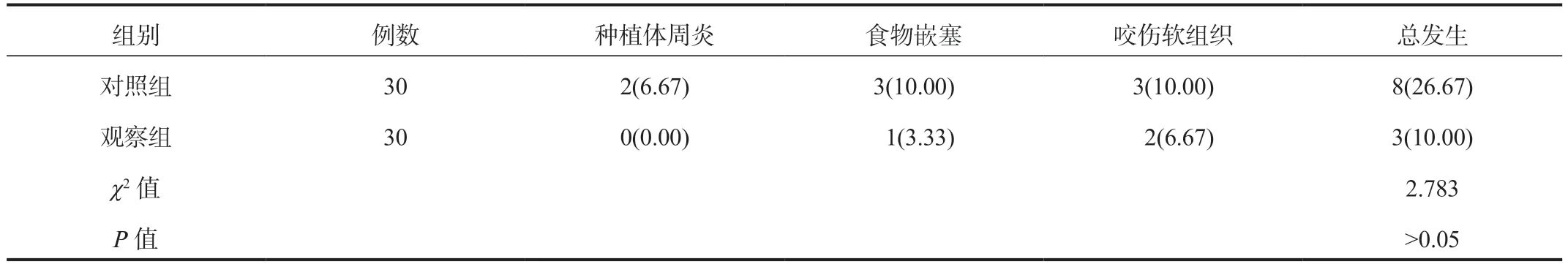
表3 两组患者种植并发症发生情况比较[例(%)]
2.4 典型病例分析患者1,男性,67 岁,术前CBCT 检查发现下颌除33、43 外全部缺失,下颌缺牙区骨高度较理想,剩余33、43 Ⅱ度松动,余缺牙区牙床呈刃状,见图1-A;患者要求拔除下颌余牙后种植。即刻拔除33、43 后下颌传统种植6 颗植体,方向基本一致,见图1-B;3 个月后行二期手术,二期手术6 颗植体分别接直复合基台,然后接马泷桥支架后,采用全瓷冠修复体修复47~37(14 颗牙齿),见图1-C。患者2,女性,66 岁,全口牙大部分缺失要求种植修复。术前CBCT 检查发现下颌牙全部缺失,缺牙区牙床呈刃状,下颌缺牙区骨高度欠理想,双侧颏孔后区牙槽骨高度不足,颏孔间牙槽骨高度尚可,见图2-A。患者要求下颌牙先种植,于下颌前牙区垂直方向32、42 各种植1 颗,双侧颏孔前35、45向远中倾斜30°各种植1 颗植体,见图2-B;35、45 分别接30°复合角度基台,32、42 接直基台,然后取模利用计算机辅助设计和制造技术(CAM/CAD)技术制作钛支架(36~-46,悬臂不超过15 mm),上聚合瓷,试戴调颌,见图2-C。
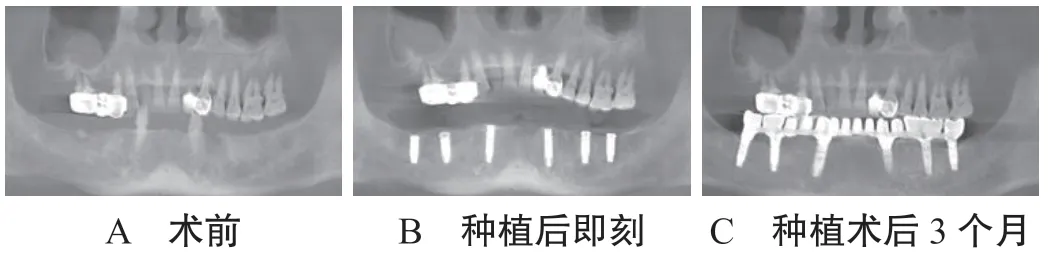
图1 传统种植修复术CBCT 图片

图2 “All-on-4”即刻种植修复技术CBCT 图片
3 讨论
传统种植修复为目前临床常用牙列缺失患者的修复方式,种植体在植入后通常需要经过3个月无负荷愈合期,使种植体与骨组织形成良好的结合界面才能进行修复体的植入,时效相对较长,且拔牙后可能导致牙槽骨吸收严重,引发牙龈萎缩甚至缺损等异常情况,影响软组织形态,造成延期修复效果不理想,影响患者治疗的依从性[8]。
“All-on-4”种植修复技术使植入的4 枚种植体能够承担10~12 个人工牙的即刻义齿的功能要求,相对6~8 颗植体,手术创伤小,在术中可对上颌窦及下齿槽神经管进行有效避让,降低植入骨骼以及上颌窦的操作频率,并在将种植体植入后可立即行修复体植入,不需另外佩戴过渡义齿,进一步降低了患者术后的创伤,降低手术对局部牙龈组织的刺激,患者舒适度相对较高[9]。并且“All-on-4”种植技术可根据种植体周围受力情况合理分布骨小梁,有利于促进骨组织重建,减少软组织吸收,维持种植体周围骨量及种植面牙槽骨高度,术后美学效果好,患者满意度高[10]。本研究结果显示,术后12 个月观察组患者各项主观满意度评分均明显高于对照组,而牙槽嵴骨吸收高度明显低于对照组,表示牙列缺失患者应用“All-on-4”种植技术治疗可有效提高患者的满意程度,降低牙槽嵴骨吸收高度。
当牙列缺失患者植入种植体后,修复体边缘极易产生细菌附着而导致菌斑聚集,引起牙龈炎症种植体周围软组织健康不仅影响种植体的长期稳定,也影响种植修复后的美观效果,使种植体、修复体周围发生炎症,或可出现出血的情况,对患者各项口腔功能造成一定的影响。“All-on-4”种植修复技术在术前应对患者情况进行有效评估,将术中悬臂梁的游离长度降低,并在患者的修复体安装时根据其自身情况合理进行种植体修复的选择,及时对修复体与病灶部位的咬合程度进行调整,避免过强的咬合关系造成的种植体损伤;同时可通过即刻种植保护牙周支持组织,降低牙槽骨吸收,避免牙槽骨间隔增大,减少牙龈乳头的退缩,为附着龈重建创造良好的硬组织支持环境,防止因种植与修复时间间隔较久所造成的各项内皮功能损伤情况,加快患者局部病灶牙龈软组织内皮功能的修复,稳定牙周状况,改善预后[11]。本研究结果显示,与修复后6、12 个月相比,观察组患者菌斑指数、出血指数、探诊深度均显著低于对照组,而两组种植成功率及随访期间并发症总发生率经比较,差异无统计学意义,表示两种种植技术疗效相当,但“All-on-4”种植修复技术对患者牙周状态影响小。分析观察组并发症总发生率低的原因为,即刻种植即拔牙后立即在新鲜创面内植入种植体,治疗周期短,有利于减少因影响牙槽骨生理性吸收所致的种植相关不良后果,使患者获得较为理想的治疗效果及预后。
综上,应用传统种植修复术与“All-on-4”种植修复技术治疗牙列缺失患者疗效相当,但“All-on-4”种植修复技术可提高患者的满意度,降低牙槽嵴骨吸收高度,且对术后牙周状态影响小。但本研究样本量较少,后续可扩大样本量进行多中心研究以证实本研究的结论。
