宫腔镜电切术联合黄体酮胶囊治疗子宫内膜息肉的临床研究#
2023-10-19杨小英封梅花季雯
杨小英 封梅花 季雯
(南丰县人民医院妇产科 江西 抚州 344500)
子宫内膜息肉(EP)是女性患者广泛存在的妇科疾病。EP为一种赘生物,其形成与子宫局部内膜过度生长的,数量可能为单个或多个,其直径范围从数毫米到数厘米不等,而蒂长则各不相同。EP不受年龄限制,其发生率在女性的育龄期至绝经后期间均居高不下[1]。
治疗EP的关键在于彻底消除息肉及其相关的疾病,并防止其再度复发。通过刮宫术和钳夹术进行治疗可能会存在一定的盲目性,可能损害息肉的基本结构,降低疾病治疗的有效率,并且容易复发[2]。子宫切除术虽然能够有效地消除病变,但其存在依旧使患者的身心受到伤害,相比之下,宫腔镜电切术更加安全、高效,且其在临床已普遍应用[3-4]。
黄体酮胶囊是一种孕激素类药物,它可以阻止雌激素的刺激,从而减少息肉的复发几率[5]。根据相关研究[6],将黄体酮胶囊与宫腔镜电切术结合使用,可以显著改善患者的病情,同时也可以减少息肉的复发几率,从而达到更好的治疗效果。故本研究旨在从疗效、子宫内膜厚度、复发率等方面探讨宫腔镜电切术联合黄体酮胶囊治疗内膜息肉的应用价值。
1 资料与方法
1.1 一般资料
在2021年1月~2023年1月期间,对112例EP患者进行收治,并采用随机数字表法将其分为两组,以便进行进一步研究。
观察组(实施宫腔镜电切术联合黄体酮胶囊)和对照组(单纯宫腔镜电切术),每组患者各56例。对照组患者年龄23~48岁,平均(34.45±2.36)岁;病程6~24 m,平均(13.20±2.50)m;EP类型:多发息肉23例,单发息肉33例。观察组患者年龄25~50岁,平均(36.15±2.14)岁;病程4~24 m,平均(12.61±1.53)m;EP类型:多发息肉26例,单发息肉30例。
纳入标准:①符合诊断EP诊断规范[7];②年龄>18岁且<50岁;③无其他系统疾病且有生育需求;④对治疗后随访充分知情配合。排除标准:①有不能进行宫腔镜手术者;②对黄体酮胶囊过敏或禁忌者;③严重肝肾功能不全等基础疾病者;④有精神疾病者。通过对两组患者的基础信息(年龄、病程等)进行对比,结果表明,两组之间差异无统计学意义(P>0.05)。经过医学伦理会严格的审查和审核,患者及家属均了解相关内容并签署知情同意书。
1.2 方法
黄体酮胶囊联合宫腔镜电切术应用于观察组患者的治疗方案中,器械为德国8.5 mm内径STORZ电切镜;电切为等离子系统,功率80~100 W,电凝功率40~60 W,具体步骤为:在术前30 min,给予患者苯三酚80 mg+ 5%葡萄糖注射液100 mL静脉滴注,随后取膀胱截石位,进行静脉麻醉,并对阴道、宫颈及外阴进行消毒,随后,缓慢将宫腔电切镜置入患者体内,进行详细检查,将宫颈管扩张至9~10号,0.9 % 氯化钠注射液膨宫,将宫内压力调整至70~110 mmHg( 1 mmHg = 0. 133 kPa ),以确保最佳膨胀效果,灌流速度为280~300 mL· min-1。使用宫腔镜全面细致地检查宫腔内各个部位,如息肉大小、形态、数量等,明确手术部位。随后,利用环形电极对息肉组织进行电切,以达到在基底部的切割效果,,将其切割至浅肌层组织厚度为2至3 mm,并通过电凝来控制出血。如一个息肉比较小,则它的基底开始切除;如果基底部过宽或过大,则需要进行多次切除。切除组织送病理检查,完毕后宫腔镜下检查有无残留。在月经周期的第16 d,让患者口服由浙江仙琚制药股份有限公司所生产的黄体酮胶囊,该胶囊已获得国药准字H20041902的批准文号,包装规格;每盒50 mg*20粒,一次100 mg,一日2次,连续服用12 d,共治疗3 m。
本研究中,对照组患者仅接受宫腔镜电切术治疗方案,同观察组采用手术一致,术后服用黄体酮胶囊。
1.3 观察指标
通过对比两组患者手术前后,包括血管内皮生长因子(VEGF)水平,子宫内膜厚度变化以及月经量的变化情况。其中VEGF通过手术前后抽取患者静脉血,采用免疫组织化学方法进行检测;子宫内膜厚度采用大为DW-T5彩色多普勒超声诊断仪进行超声检查;通过卫生巾上的出血量来大致估算月经量。
通过对两组患者术后并发症的比较,观察患者子宫穿孔、宫腔粘连等情况。
(3)为了更好地了解患者的疾病复发情况,将采取多种方式,包括电话、微信、门诊随诊等,并对患者进行定期的随访,以统计其疾病复发率。
1.4 统计学处理
采用SPSS 25.0统计分析方法,以正态分布的方式将计量资料(VEGF水平、月经量等)用(± SD)表示,组间比较采用t检验,计数资料用率(%)表示,并采用χ2检验,若P<0.05,则提示有统计学意义。
2 结果
2.1 VEGF水平、子宫内膜厚度及月经量比较
干预前,2组患者VEGF水平、子宫内膜厚度及月经量都没有明显的差异(P>0.05);干预后,观察组患者较对照组患者VEGF水平、子宫内膜厚度、月经量都明显降低,差异有统计学意义(P<0.05),见表1。
表1 VEGF水平、子宫内膜厚度及月经量比较(±SD)
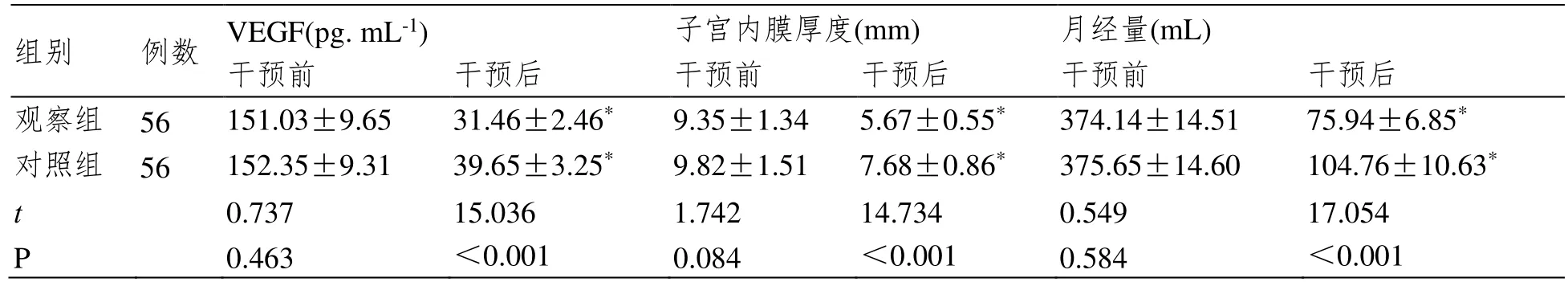
表1 VEGF水平、子宫内膜厚度及月经量比较(±SD)
注:与干预前比较,*P<0.05。
组别 例数 VEGF(pg. mL-1) 子宫内膜厚度(mm) 月经量(mL)干预前 干预后 干预前 干预后 干预前 干预后观察组 56 151.03±9.65 31.46±2.46* 9.35±1.34 5.67±0.55* 374.14±14.51 75.94±6.85*对照组 56 152.35±9.31 39.65±3.25* 9.82±1.51 7.68±0.86* 375.65±14.60 104.76±10.63*t 0.737 15.036 1.742 14.734 0.549 17.054 P 0.463 <0.001 0.084 <0.001 0.584 <0.001
2.2 并发症发生率比较
在干预后,观察组患者出现子宫穿孔、宫腔粘连等并发症的概率显著降低,与对照组相比,这种差异有显著的统计学意义(P<0.05),见表2。
2.3 复发率比较
对患者实施为期6 m的术后回访,统计患者术后子宫息肉复发率。随访结果显示,观察组较对照组的患者复发率显著降低,对照组复发率为19.64%,复发11例,而观察组复发率为5.36%,仅复发3例,观察组较对照组复发率更低,差异有统计学意义(P<0.05)。
3 讨论
EP作为一种妇科常见病症,它是由子宫内膜局部增长异常,形成瘤状结构,其大小、形态和数量各异,会引起阴道流血,甚至导致不孕症的发生[8]。EP的形成原因暂未明,但EP的发生与雌激素水平的升高有着千丝万缕的联系,这种疾病在育龄期到绝经后的女性中更容易发生。目前,宫腔镜电切术已被广泛认可为诊断EP的首选方法,同时,宫腔镜下息肉摘除术也在临床实践中得到了广泛应用,但由于息肉的复发率较高,仍需要进一步的研究和治疗,以确保患者的安全和健康[9-10]。黄体酮作为临床常用调节激素分泌的药物,有着非常重要的作用[11]。本研究基于此探讨宫腔镜电切术联合黄体酮胶囊治疗EP的临床疗效。宫腔镜电切术一种高精度、高安全性的治疗方法,它通过使用特殊的电刀,将EP等病变组织精确切除,从而有效地减少对子宫的损伤,且术后恢复速度也更快。但单纯的宫腔镜电切术只能切除患者体内现存的息肉,不能纠正患者身体内分泌失调的状态,易造成疾病的复发。黄体酮胶囊可以调整患者内分泌,使子宫内膜在药物的作用逐渐变薄、脱落,以此抑制局部子宫内膜过度增生,减少月经量。VEGF作为一种细胞生长因子,具有积极的细胞趋化和增殖促进作用,能够改善血液流动,增强血管弹性,并促进新的血管形成。因此VEGF在EP发生中意义重大:VEGF水平过高, 会导致血管增生过度,月经量增多[12]。在治疗EP的过程中,本研究采用宫腔镜电切术和黄体酮胶囊的联合治疗方案后,观察组患者VEGF水平、子宫内膜厚度、月经量明显下降,差异有统计学意义。分析原因为宫腔镜电切术后,黄体酮的应用显著改善了EP的状态,通过调节雌性激素的水平来减少子宫内膜增生,进而降低月经量,促进子宫内膜间质的蜕膜,减缓子宫内膜的生长速度,通过降低手术后EP的并发症和复发风险,从而显著提高手术治愈率。干预后,观察组患者EP并发症的发生和复发明显降低,差异均有统计学意义。手术治疗后雌激素水平易增高,影响子宫内膜细胞,加重子宫内膜增生,增加术后EP复发率。黄体酮可帮助患者抑制雌激素水平,控制子宫内膜增生,降低月经量,更好地与孕激素结合,实现子宫内膜间质的蜕膜化,导致内膜的萎缩,从而有效降低手术后EP的并发症和复发率,提高手术治疗的效率。
综上所述,宫腔镜电切术联合黄体酮胶囊治疗EP可以有效降低VEGF水平、能够子宫内膜厚度和月经量,有效降低术后并发症和术后复发率,在临床实践中,该方法表现出色,值得推广。
猜你喜欢
杂志排行
四川生理科学杂志的其它文章
- Intestinal Dysmotility Syndromes following Systemic Infection by Flaviviruses
- Atezolizumab and Nab-Paclitaxel in Advanced Triple-Negative Breast Cancer
- Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome
- The metabolite BH4 controls T cell proliferation in autoimmunity and cancer
- Metal-free ribonucleotide reduction powered by a DOPA radical in Mycoplasma pathogens
- 中药降尿酸的研究进展
