妊娠期心理困扰与妊娠高血压综合征发生的关系
2023-10-18陆洁
陆洁
妊娠期心理困扰与妊娠高血压综合征发生的关系
陆洁
杭州市妇产科医院分娩中心,浙江杭州 310000
探讨妊娠期心理困扰与妊娠高血压综合征(pregnancy-induced hypertension syndrome,PIH)发生的关系。选取2021年1月至6月在杭州市妇产科医院建档的796名孕妇作为研究对象,根据妊娠期间是否发生PIH将孕妇分为PIH组和非PIH组,观察两组孕妇妊娠12周、16周、20周时蒂尔堡孕期困扰量表(Tilburg pregnancy distress scale,TPDS)-消极影响(negative affect,NA)阳性率,采用多因素Logistic分析,观察TPDS-NA阳性与PIH发生的关系。796名孕妇妊娠期间共确诊PIH 73例,发病率9.17%。PIH组在妊娠12周、16周、20周时TPDS-NA阳性率、2个时间点阳性率和3个时间点阳性率均高于非PIH组(<0.05)。两组孕妇的年龄、吸烟、被动吸烟、孕前体质量指数(body mass index,BMI)、高血压家族史、产次、叶酸补充、孕期增重、妊娠期糖尿病比较,差异有统计学意义(<0.05)。剔除混杂因素后的结果显示,2个时间点和3个时间点TPDS-NA阳性是PIH的风险因素(<0.05),且3个时间点TPDS-NA阳性孕妇的PIH风险高于2个时间点阳性孕妇。妊娠12~20周时长期存在(≥2次检查)心理困扰明显增加患PIH的风险。
妊娠高血压综合征;心理困扰;多因素Logistic分析
妊娠高血压综合征(pregnancy-induced hypertensive syndrome,PIH)是妊娠期间最常见的并发症之一,发病率约占妊娠期妇女的10%[1]。PIH可表现为子痫前期、子痫、HELLP综合征等,与胎盘早剥、脑血管事件、肺水肿、中枢神经系统障碍、少尿等相关,并与小于胎龄、低出生体质量、宫内生长迟缓、早产,剖宫产等不良出生结局相关[2]。此外PIH妇女晚年高血压、心血管疾病、糖尿病、肾病、精神障碍、认知功能障碍等风险增加。PIH的病理生理学机制尚未完全阐明,母体免疫因素、遗传因素及环境因素等均可能导致PIH[3]。近年来的研究显示,心理困扰(psychological distress,PD)可能影响妊娠期的血压水平,有学者将PD描述为“以抑郁和焦虑症状为特征的情绪痛苦状态,有时伴有躯体症状”[4]。急性和持续的压力与血压升高相关。多项研究显示,心理困扰可能是PIH的风险因素[5-6]。PD的病因受多种因素影响,在妊娠期间可能随时间变化,需要进行纵向观察。鉴于此,本研究选择2021年1月至6月在杭州市妇产科医院定期规律随访的孕妇作为研究对象,分别对其不同时期的PD状态进行评估,并观察PD状态变化与PIH发生的关系,现报道如下。
1 资料与方法
1.1 一般资料
选择2021年1月至6月在杭州市妇产科医院建档的孕妇作为研究对象,所有孕妇均在孕早期(<12周)建档,年龄≥20岁,单胎妊娠,对研究知情并签署知情同意书。排除多胎妊娠、孕前存在精神疾病或服用抗精神病药物者或有记录的慢性疾病如1型糖尿病、2型糖尿病、甲状腺功能不全、高血压等患者;不愿签署知情同意书者。共纳入孕妇796名,年龄20~41岁。根据是否发生PIH将孕妇分为PIH组和非PIH组。本研究经杭州市妇产科医院伦理委员会批准[伦理审批号:[2022]医伦审K第(9)号-02]。
1.2 PIH诊断
参照《妊娠期高血压疾病诊治指南(2020)》[7]标准,PIH定义为妊娠20周后首次发生高血压,收缩压≥140mmHg(1mmHg=0.133kPa)和(或)舒张压≥90mmHg,伴或不伴器官损害,先兆子痫、子痫、HELPP综合征的患者也包括在内。
1.3 PD评估
分别于妊娠12周、16周、20周时采用蒂尔堡孕期困扰量表(Tilburg pregnancy distress scale,TPDS)[8]评估患者的心理困扰。TPDS包括16个条目:①我很享受怀孕;②我和伴侣很享受怀孕;③担忧怀孕;④怀孕后我和伴侣更亲密;⑤担忧分娩;⑥担忧孩子是否健康;⑦担忧分娩期间工作问题;⑧感受到伴侣的支持;⑨担忧分娩后家庭财务情况;⑩担忧分娩期间失去自控力;⑪经常想分娩的选择;⑫分娩对我形成困扰;⑬听到关于分娩的事情就非常紧张;⑭担忧分娩后的身体不适;⑮我可以和伴侣分享我的感受;⑯担忧体质量增加太多。每个条目中由消极影响(negative affect,NA)维度(3、5、6、7、9、10、11、12、13、14和16,共11个条目)和伴侣参与(partner involvement,PI)维度(1、2、4、8、15,共5个条目)组成,每个条目以0、1、2、3分表示非常经常、经常、有时、很少发生,其中3、5、6、7、9、10、11、12、13、14、16项评分采用反向评分,TPDS总分0~48分,其中NA维度0~33分,PI维度0~15分,得分越高说明患者的心理困扰越大,本研究采用TPDS-NA维度评估患者的心理困扰。TPDS总分阈值为17分,其中NA维度阈值为12分。
1.4 临床变量
收集的临床变量包括年龄、教育水平、吸烟、饮酒、被动吸烟、体质量指数(body mass index,BMI)、高血压家族史、是否就业、孕次、产次、流产史、非计划怀孕、叶酸补充情况、孕期增重、妊娠期糖尿病等资料。孕期增重根据美国医学研究所推荐的标准[9]:孕前BMI<18.0kg/m2,孕期适宜增重12.5~18.0kg;孕前BMI 18.0~23.9kg/m2,孕期适宜增重11.5~16.0kg;孕前BMI 24.0~27.9kg/m2,孕期适宜增重7.0~11.5kg;孕前BMI≥28.0kg/m2,孕期适宜增重5~9kg。
1.5 统计学方法
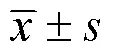
2 结果
2.1 两组孕妇的一般资料比较
结果显示,两组孕妇的年龄、吸烟、被动吸烟、孕前BMI、高血压家族史、产次、叶酸补充、孕期增重、妊娠期糖尿病比较,差异有统计学意义(<0.05);两组孕妇的受教育水平、饮酒、是否就业、孕次、非计划怀孕等比较,差异均无统计学意义(>0.05),见表1。
2.2 两组孕妇的TPDS-NA阳性率比较
796名孕妇妊娠期间共确诊PIH患者73例,发病率9.17%。73例PIH患者中子痫前期/子痫17例,占23.29%。PIH组在妊娠12周、16周、20周时TPDS-NA阳性率、2个时间点阳性率和3个时间点阳性率均高于非PIH组(<0.05),见表2。
2.3 剔除混杂因素后TPDS-NA阳性与PIH的相关性
因两组孕妇的临床资料存在不平衡,需要剔除混杂因素。赋值结果:12周时TPDS-NA阳性,否=0,是=1;16周时TPDS-NA阳性,否=0,是=1;20周时TPDS-NA阳性,否=0,是=1;2个时间点阳性,否=0,是=1;3个时间点阳性,否=0,是=1;年龄,<35岁=0,≥35岁=1;吸烟,否=0,是=1;被动吸烟,否=0,是=1;孕前BMI,18.0~23.9kg/m2=0,<18.0kg/m2=1,24.0~27.9kg/m2=2,≥28.0kg/m2=3;高血压家族史:否=0,是=1;产次,初产=0,经产=1;叶酸补充,规律补充=0,未规律补充=1,未补充=2;孕期增重:适宜=0,不足=1,过量=2;妊娠期糖尿病,否=0,是=1。将2.1和2.2中分析阳性因素赋值后引入多因素Logistic分析剔除混杂因素对TPDS-NA的影响,结果显示,2个时间点和3个时间点TPDS-NA阳性是PIH的风险因素(<0.05),且3个时间TPDS-NA阳性孕妇PIH风险高于2个时间点阳性孕妇,见表3。
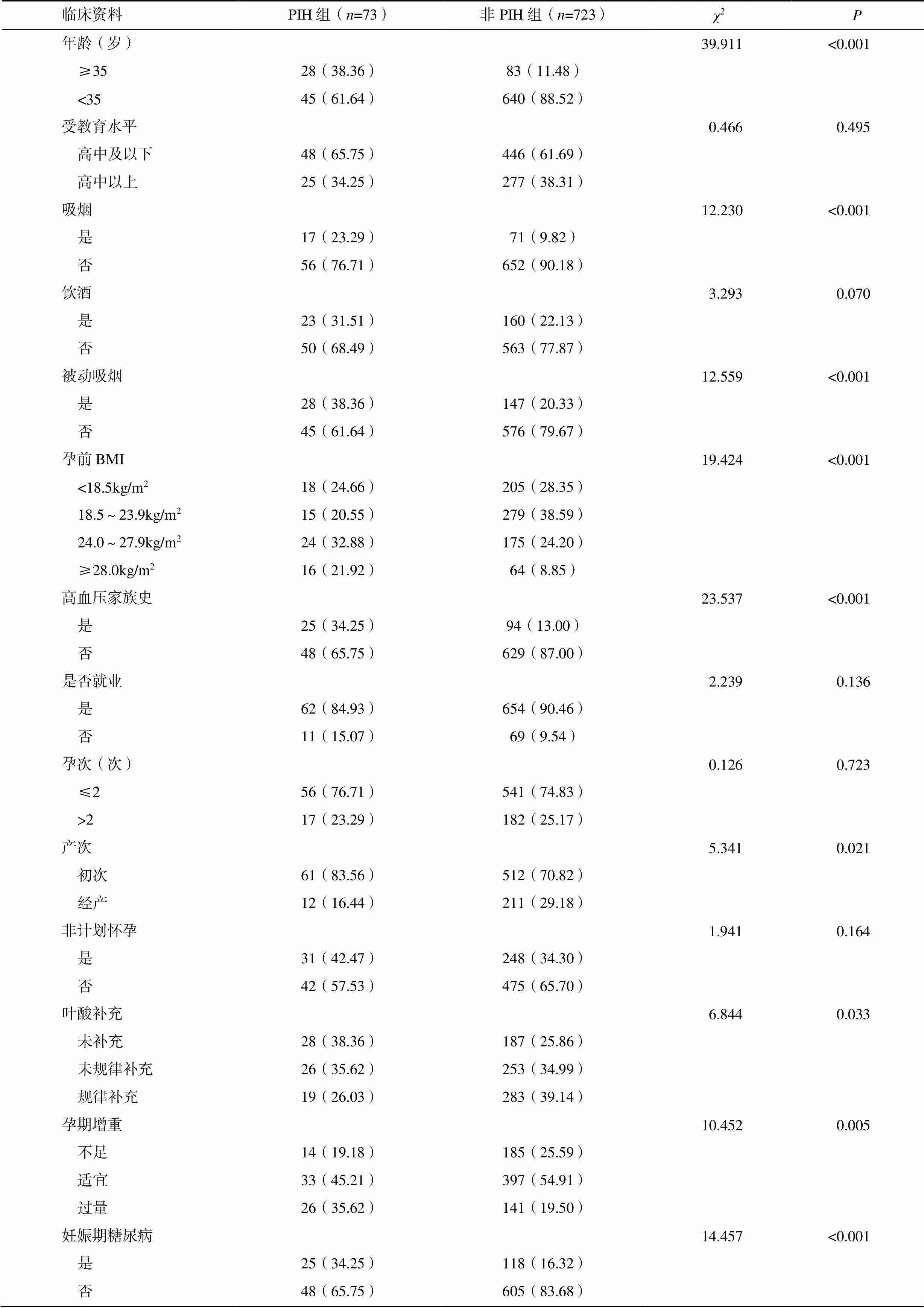
表1 两组孕妇的一般资料比较[n(%)]

表2 两组孕妇的TPDS-NA阳性率比较[n(%)]
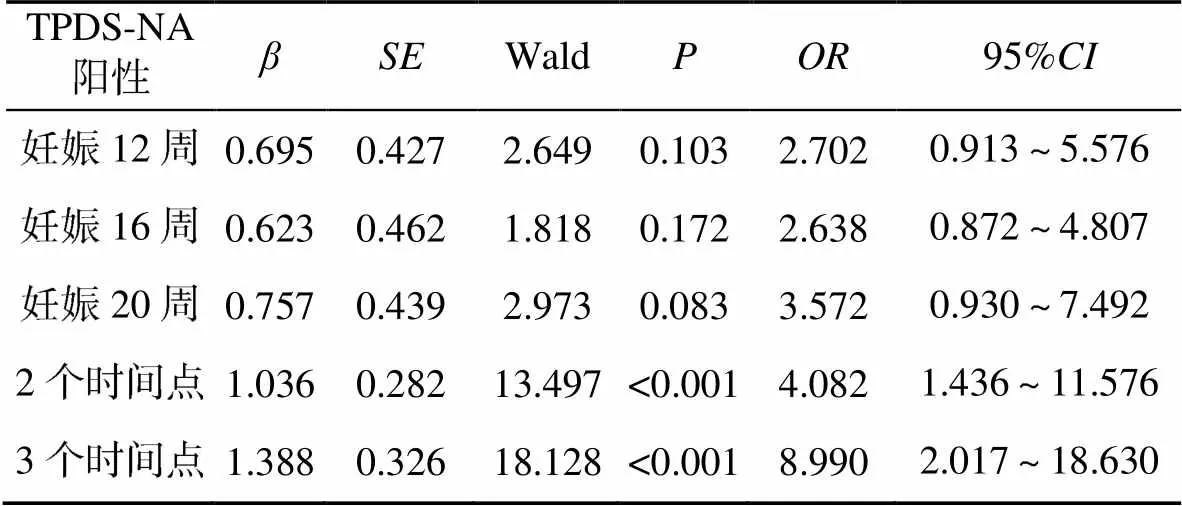
表3 剔除混杂因素后TPDS-NA阳性对PIH影响的多因素Logistic分析
3 讨论
怀孕和分娩是女性生命中的生理事件,由于身体状况、家庭和工作场所等的变化,意味着孕妇除需适应生理变化外,还要应对心理和社会层面的变化[10]。由于对分娩疼痛的焦虑和恐惧、对产房工作人员缺乏信任及进入产房未知空间造成的压力,导致内分泌神经元变化,促使皮质醇和促肾上腺皮质激素分泌,升高血浆皮质醇水平,进而增加孕妇的压力[11-12]。妊娠相关痛苦是指孕妇对许多不同问题的过度担忧,如胎儿健康、与配偶和其他人的关系、分娩和怀孕期间身体的变化等[13]。有研究显示,80%以上的孕妇经历一定程度的心理社会压力,20%的孕妇经历严重的压力[14]。
TPDS由Pop及其同事提出并开发的评估孕期特定心理功能量表已被研究证实可用于评估孕期的心理困扰[15]。本研究结果显示,妊娠不同时间点PIH孕妇TPDS-NA阳性率均高于非PIH孕妇,剔除混杂因素后,2个时间点和3个时间点TPDS-NA阳性孕妇PIH发病风险显著增加,与Leeners等[16]研究结果一致,与Vollebregt等[17]研究存在差异。这可归因于Leeners等研究采用与本研究类似的纵向观察方法,而Vollebregt等研究为横断面研究。
未来的研究中应在妊娠早期对孕妇的心理困扰进行持续关注,对TPDS-NA持续阳性的患者进行心理干预,减轻患者的心理困扰,有望成为降低PIH发病率的有效手段。本研究的局限性:①为单中心研究,且纳入患者数量较少,研究结论尚需进一步纳入更大样本量的前瞻性多中心研究论证;②仅分析妊娠期间心理困扰对PIH的影响,对孕妇心理困扰进行干预对PIH发病率的影响需进一步验证。
[1] 王杰杰, 吕芸, 周晓, 等. 拉贝洛尔低分子肝素联合治疗对妊娠期高血压疾病患者凝血功能与妊娠结局的影响[J]. 中国妇幼保健, 2022, 37(14): 2561–2564.
[2] 王子宏, 周婷婷. 硝苯地平联合拉贝洛尔治疗妊娠期高血压疗效及对血清脂联素水平和血液黏度的影响[J]. 中国计划生育学杂志, 2022, 30(7): 1577–1581.
[3] 谭冲, 于冬梅, 王丹, 等. 妊娠期高血压疾病患者肾素–血管紧张素–醛固酮系统变化情况及可能的调控机制[J]. 中国妇幼保健, 2022, 37(5): 784–787.
[4] 周海燕, 李国鹏, 厉萍, 等. 孕妇妊娠感知压力与睡眠质量的关系——心理困扰的中介作用[J]. 中国心理卫生杂志, 2016, 30(12): 896–900.
[5] ZHANG S, DING Z, LIU H, et al. Association between mental stress and gestational hypertension/preeclampsia: A Meta-analysis[J]. Obstet Gynecol Surv, 2013, 68(12): 825–834.
[6] 刘双, 刘莉, 曾铁英, 等. 女性孕期困扰现状及其相关因素分析[J]. 循证护理, 2022, 8(13): 1790–1795.
[7] 中华医学会妇产科学分会妊娠期高血压疾病学组. 妊娠期高血压疾病诊治指南(2020)[J]. 中华妇产科杂志, 2020, 55(4): 227–238.
[8] POP V J, POMMER A M, POP-PURCELEANU M, et al. Development of the Tilburg pregnancy distress scale: The TPDS[J]. BMC Pregnancy Childbirth, 2011, 11: 80.
[9] 高雅, 杨兴华. 孕前体重指数及孕期增重对新生儿体重影响及其交互作用[J]. 中国生育健康杂志, 2022, 33(3): 222–227.
[10] ERTUĞRUL M, OKUMUŞ H, ALUŞ TOKAT M, et al. Psychometric evaluation of the Tilburg pregnancy distress scale–Turkish version (TPDS-T)[J]. J Transcult Nurs, 2015, 26(5): 499–506.
[11] AMIRI P, MIRGHAFOURVAND M, ESMAEILPOUR K, et al. The effect of distraction techniques on pain and stress during labor: A randomized controlled clinical trial[J]. BMC Pregnancy Childbirth, 2019, 19(1): 1–9.
[12] MONTAZERI M, ESMAEILPOUR K, MOHAMMAD- ALIZADEH-CHARANDABI S, et al. The effect of writing therapy on anxiety in pregnant women: A randomized controlled trial[J]. Iran J Psychiatry Behav Sci, 2020, 14(2): e98256.
[13] YOUNG J, SAVOY C, COLMAN I, et al. Psychiatric disorders in the adolescent offspring of mothers with thyroid problems during pregnancy[J]. Child Psychiatry Hum Dev, 2020, 51(3): 461–470.
[14] BRANNIGAN R, CANNON M, TANSKANEN A, et al. The association between subjective maternal stress during pregnancy and offspring clinically diagnosed psychiatric disorders[J]. Acta Psychiatr Scand, 2019, 139(4): 304–310.
[15] PISHAHANG S, HAKIMI S, VATANKHAH S, et al. Psychometric properties of the Tilburg pregnancy distress scale-Persian version (TPDS-P)[J]. BMC Pregnancy Childbirth, 2021, 21(1): 608.
[16] LEENERS B, NEUMAIER-WAGNER P, KUSE S, et al. Emotional stress and the risk to develop hypertensive diseases in pregnancy[J]. Hypertens Pregnancy, 2007, 26(2): 211–226.
[17] VOLLEBREGT K C, VAN DER WAL M F, WOLF H, et al. Is psychosocial stress in first ongoing pregnancies associated with pre-eclampsia and gestational hypertension?[J]. BJOG, 2008, 115(5): 607–615.
Relationship between psychological distress during pregnancy and pregnancy- induced hypertension syndrome
Delivery Center, Hangzhou Obstetrics and Gynecology Hospital, Hangzhou 310000, Zhejiang, China
To explore the relationship between psychological distress during pregnancy and pregnancy-induced hypertension syndrome (PIH).796 pregnant women who were filed in Hangzhou Obstetrics and Gynecology Hospital from January to June 2021 were selected as the study subjects. Pregnant women were divided into PIH group and non PIH group based on whether PIH occurred during pregnancy. The Tilburg pregnancy distress scale (TPDS) - negative affect (NA) positivity rate was observed at 12 weeks, 16 weeks, and 20 weeks of pregnancy in both groups, and the relationship between TPDS-NA positivity and PIH occurrence was observed using multivariate Logistic analysis.73 PIH patients were diagnosed in 796 patients during pregnancy, and the incidence rate was 9.17%. The positive rate of TPDS-NA, the positive rate at 2 time points and the positive rate at 3 time points in PIH group were higher than those in non PIH group at 12, 16 and 20 weeks of gestation (<0.05). There were significant differences between PIH and non PIH groups in age, smoking, passive smoking, pre pregnancy body mass index (BMI), family history of hypertension, birth times, folic acid supplementation, weight gain during pregnancy, and gestational diabetes (<0.05). After excluding confounding factors, the results showed that TPDS-NA positivity at 2 time points and 3 time points was the risk factor of PIH (<0.05), and the PIH risk of pregnant women with TPDS-NA positivity at 3 time points was higher than that of pregnant women with TPDS-NA positivity at 2 time points.the long-term psychological distress (≥2 examinations) at 12-20 weeks of gestation significantly increases the risk of PIH.
Pregnancy-induced hypertension syndrome; Psychological distress; Multivariate Logistic analysis
R714.24
A
10.3969/j.issn.1673-9701.2023.27.020
陆洁,电子信箱:maoqq91@126.com
(2022–08–16)
(2023–08–25)
