疏肝和胃化瘀方联合西药治疗消化性溃疡临床效果及对免疫功能的影响
2023-10-16任怡
任怡
(太原西山医院中医科,山西 太原 030053)
消化性溃疡(peptic ulcer,PU)是常见消化系统疾病,好发于胃部及十二指肠,起病急,易反复发作,需要进行及时有效的治疗[1]。西医目前常采用四联疗法治疗合并幽门螺杆菌(helicobacter pylore,Hp)感染的PU患者,能够抑制患者胃酸分泌、有效根除Hp、保护胃粘膜,有助于溃疡愈合,但长期用药会增加患者的耐药性,治疗效果不理想,易反复发作。而近年来中西医结合治疗PU也积累了比较丰富的临床经验[2]。PU在中医中属于“胃痛”范畴,病在胃,与肝脾相关,患者多因脾胃虚亏、外邪入侵,肝郁气滞、血行不畅,导致脏腑功能失调,运化失和而致病[3]。中医主张辨证施治、兼顾标本,故需疏肝和胃,活血化瘀,健脾益气[4]。疏肝和胃化瘀方既往用于慢性胃炎、功能性消化不良等疾病中可促进患者胃肠功能改善,同时做到标本兼顾,达到调节脏腑平衡的效果,而在其PU中应用研究尚少。本研究拟探讨疏肝和胃化瘀方联合西药治疗PU的临床效果及对免疫功能的影响。
1 资料与方法
1.1 一般资料
选取2019年5月至2022年5月太原西山医院收治的80例PU患者为研究对象,依据治疗方法不同将患者分为观察组和对照组,每组各40例。观察组中,男性21例,女性19例;年龄(42.56±8.45)岁;病程(3.53±1.12)年;体质量指数(21.12±4.59)kg/m2。对照组中,男性18例,女性22例;年龄(43.17±8.03)岁;病程(3.89±1.08)年;体质量指数(20.63±4.17)kg/m2。本研究符合《世界医学大会赫尔辛基宣言》,并经院伦理委员审核批准。两组患者一般资料比较,差异无统计学意义(P>0.05)。
纳入标准:(1)符合西医中PU诊断标准[5],合并Hp感染;(2)符合中医中“胃痛”肝胃不和证的诊断标准[6],主症:胃脘胀痛,情绪抑郁;次症:纳差、疲倦、反酸,舌苔薄白,脉弦;(3)患者均知情,并自愿参与本研究。排除标准:(1)存在恶性溃疡患者;(2)合并造血系统疾病患者;(3)存在严重心、肾、肺部功能障碍患者;(4)对本研究药物过敏患者;(5)依从性差,不能配合治疗患者。
1.2 方法
两组患者入院后均进行饮食控制,使用流食,保持水、电解质平衡。对照组患者采用常规西药进行治疗(四联疗法):多西环素(福州海王福药制药有限公司)0.1 g/次,2次/d;阿莫西林(先声药业有限公司)1 g/次,2次/d;奥美拉唑(山东新时代药业有限公司)20 mg/次,2次/d;胶体果胶铋(大同大源药业有限责任公司)0.3g/次,2次/d。治疗两周后,停用其余药物,继续吃奥美拉唑两周。1个月后复查。观察组患者在对照组基础上采用疏肝和胃化瘀方治疗,汤方:柴胡、白芍、川芎各12 g,黄芪20 g,党参、三七粉10 g,当归、枳实、白术、白芷、延胡索、郁金各10 g,陈皮8 g,砂仁、木香各6 g,甘草6 g,加水煎煮至400 mL,早晚2次服用,治疗4周。1个月后复查。
1.3 观察指标
(1)临床疗效[7]:溃疡病灶消失,症状均基本消失为痊愈;溃疡面积缩小≥50%,症状显著好转为显效;症状有所缓解,溃疡面积缩小<50%为有效;溃疡面积未缩小甚至扩大,临床各症状未好转或加重为无效。总有效率=(痊愈+显效+有效)例数/总例数×100%。(2)中医证候积分:治疗前及治疗后(即复查时),评估患者胃脘部疼痛、胀闷不舒、嗳气、纳差的症状变化,根据症状的严重程度由轻到重分别采用0、2、4、6计分。(3)消化道激素水平比较:治疗前及治疗后(即复查时),采用放射免疫法测定血浆胃泌素(GAS)、生长抑素(SS)水平用,试剂盒购自上海酶联免疫生物公司。(4)免疫功能:治疗前及治疗后(即复查时),抽取患者静脉血3 mL,离心10 min后分离出血清,用EDTA抗凝,在流式管中加入抗CD3+、CD4+、CD8+的标记单克隆抗体,加入血清混匀、并加溶血素避光放置20 min,CD3+T细胞、CD4+T细胞、CD8+T细胞水平采用美国BD公司流式细胞仪检测。(5)不良反应发生情况:包括恶心、呕吐、皮疹、头昏等。
1.4 统计学分析
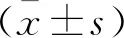
2 结果
2.1 两组患者临床疗效比较
观察组患者治疗的临床总有效率为高于对照组,差异有统计学意义(P<0.05)。见表1。
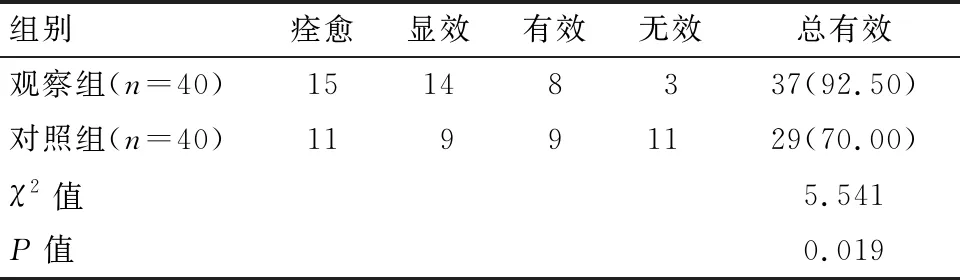
表1 两组患者临床疗效比较[n(%)]
2.2 两组患者中医证候积分比较
治疗前,两组患者中医症候各项评分比较,差异无统计学意义(P>0.05)。治疗后,两组患者中医症候各项评分均降低(P<0.05),且观察组低于对照组(P<0.05)。见表2。

表2 两组患者中医证候积分比较分)
2.3 两组患者消化道激素水平比较
治疗前,两组患者GAS及SS水平比较,差异无统计学意义(P>0.05)。治疗后,两组患者GAS水平均降低(P<0.05),且观察组低于对照组(P<0.05);SS水平均升高(P<0.05),且观察组高于对照组(P<0.05)。见表3。

表3 两组患者消化道激素水平比较
2.4 两组患者免疫功能比较
治疗前,两组患者CD3+T细胞、CD4+T细胞、CD8+T细胞水平比较,差异无统计学意义(P>0.05)。治疗后,两组患者CD3+T细胞、CD4+T细胞、CD8+T细胞水平均升高,且观察组高于对照组(P<0.05)。见表4。

表4 两组患者免疫功能比较
2.5 两组患者不良反应发生情况比较
两组患者治疗期间不良反应总发生率比较,差异无统计学意义(χ2=0.157,P=0.692)。见表5。

表5 两组患者不良反应发生情况比较[n(%)]
3 讨论
PU是危害人类健康的常见病,患者多表现为腹痛、胃灼烧、反酸等症状,Hp感染是引起PU的重要病因,临床采用四联疗法进行治疗,控制溃疡病灶恶化,但停药后患者病情易反复发作[8]。近年来,随着中医在治疗PU中的优势表现,中西医结合治疗该病获得临床医师的重视。祖国医学认为PU属于“胃痛”范畴,肝胃不和型患者多焦虑,本病病位在胃,与肝脾关系密切,脾胃为气血生化之源,肝主疏泄,这三脏器互相影响。患者因七情内伤、饮食失宜或外受寒邪,导致胃脉瘀阻、脾阳损伤,血行不畅,土反侮木,肝气郁结,使得胃失濡养、津液耗损,从而引发溃疡[9]。中医治疗该病主张以疏肝和胃、活血化瘀、健脾理气、行滞止痛为主。
本研究结果显示,观察组患者治疗的总有效率高于对照组(P<0.05),且治疗后的胃脘痛、胸闷、嗳气、纳差评分低于对照组(P<0.05),提示疏肝和胃化瘀方联合常规西药治疗PU临床效果好,对改善患者临床症状具有较好作用。疏肝和胃化瘀方中柴胡具有疏肝解郁、解表退热、升举阳气之效;白芍性微寒、味苦、酸,具有敛阴收汗、柔肝止痛、养血调经之功,可加强柴胡养血柔肝的作用;当归、川芎可补血活血、祛风止痛;黄芪味甘、微温,可补气健脾、祛瘀通络;党参可扶正祛邪、健脾益肺,与黄芪配伍使用,可补血生津、补脾益气;延胡索、三七、郁金三者可起到活血化瘀之功效;砂仁味辛、温,有化湿开胃、醒脾和胃,行气温中的效果;枳实性温味苦,具有化痰散痞、和胃止痛之功效;木香可行气止痛、芳香健脾;白术可健脾燥湿、益气生血;白芷性温味辛,可解热止痛、消肿生肌;陈皮具有化湿和中、燥湿化痰、宣通五脏的效果;甘草可益气补中,调和诸药,诸药联用共奏疏肝养胃,通脉养血、益气健脾、化瘀止痛之功[10]。
消化道激素水平能反映PU的病情进展,GAS及SS是重要的胃肠激素,均属于脑肠肽,GAS能刺激胃酸、胃蛋白酶分泌,并能增加胃粘膜血流;SS存在于胃肠道黏膜的D细胞中,能够抑制炎性反应,与GAS共同维持机体的肠胃功能[11]。本研究结果显示,治疗后,观察组患者GAS水平低于对照组(P<0.05),SS水平高于对照组(P<0.05),提示疏肝和胃化瘀方联合常规西药治疗PU能够改善患者消化道激素水平。现代药理研究[12]表明,川芎可减少胃黏膜血流,加快溃疡愈合,保护胃黏膜;党参多糖可发挥肠胃功能调节作用,增强肠动力;陈皮中含有类黄酮、挥发油等物质,可调节胃肠平滑肌运动、抗消化性溃疡;砂仁能通过抑制胃蛋白酶活力,促进胃部排空,发挥保护胃肠的作用,多种药物联合作用共同调节患者胃肠功能,改善消化道激素水平。T细胞亚群是机体免疫系统中重要的一环,CD3+T细胞为总T淋巴细胞,其水平能反应细胞免疫的总体情况,CD4+T细胞、CD8+T细胞在机体的免疫环节中,发挥重要作用,而PU患者机体免疫功能受到一定影响[13]。本研究中,观察组患者治疗后CD3+T细胞、CD4+T细胞、CD8+T细胞水平高于对照组(P<0.05),提示疏肝和胃化瘀方联合常规西药能改善患者免疫功能。现代药理学研究[14]表明,柴胡皂苷、川芎、党参、当归等能增强患者免疫功能,去氢木香内酯能降低脂多糖诱导的TNF-α水平,因此疏肝和胃化瘀方联合常规西药能显著增强患者的免疫功能。两组患者治疗期间的不良反应发生率比较,差异无统计学意义(P>0.05)。
综上,PU患者采用疏肝和胃化瘀方联合常规西药治疗可有效改善临床症状、胃肠功能及免疫功能,疗效佳且具安全,值得临床推广使用。
