腹腔镜结直肠癌根治术治疗肥胖结直肠癌患者的效果及对胃肠激素、机体循环功能的影响
2023-10-14赵文召黄鹏翀
卢 鑫,赵文召,黄鹏翀
河南科技大学第一附属医院开元院区:1.胃肠外科;2.妇科,河南洛阳 471000
结直肠癌(CRC)是肥胖群体常见的消化道恶性肿瘤,发病率居恶性肿瘤第2位,其病情进展迅速,患者预后较差[1-2]。CRC根治术是临床有效治疗手段,传统开腹手术可有效切除病灶,但组织分离严重,并发症发生风险较高,不利于术后恢复[3]。随着微创技术发展,腹腔镜逐渐应用于临床,其创伤轻微,并发症少,且在病灶清除方面可获得理想效果,多项研究表明,腹腔镜CRC根治术操作中建立气腹会对患者器官功能及多系统造成影响[4-5]。目前临床对于CRC术式的选择尚存争议。鉴于此,本研究选取62例肥胖CRC患者进行分组研究,旨在从多方面探究腹腔镜CRC根治术的临床价值,为手术方式的选择提供理论依据。
1 资料与方法
1.1一般资料 选取2019年8月至2022年9月本院肿瘤外科收治的62例肥胖CRC患者,采用随机数字表法分为腹腔镜组(31例)、常规组(31例)。纳入标准:符合2017年版《中国CRC诊疗规范》[6]中CRC诊断标准;体质量指数(BMI)>28 kg/m2;TNM肿瘤分期、病理类型参照文献[7];符合手术指征且无手术禁忌证;患者无精神系统疾病且意识清醒,具有正常沟通能力。排除标准:合并其他肿瘤患者;肿瘤远处转移患者;心、肝、肾等脏器功能障碍患者;免疫系统疾病患者;既往腹部手术史者。本研究经本院伦理委员会审核批准,患者及家属均签署知情同意书。
腹腔镜组男18例,女13例;年龄44~73岁,平均(58.79±6.85)岁;肿瘤类型:结肠癌17例,直肠癌14例;病理类型:腺癌24例,鳞癌7例;TNM肿瘤分期:Ⅰ期8例,Ⅱ期16例,Ⅲ期7例;BMI 28.1~31.8 kg/m2,平均(29.92±0.85)kg/m2。常规组男15例,女16例;年龄46~75岁,平均(60.17±7.13)岁;肿瘤类型:结肠癌19例,直肠癌12例;病理类型:腺癌22例,鳞癌9例;TNM肿瘤分期:Ⅰ期9例,Ⅱ期14例,Ⅲ期8例;BMI 28.5~32.1 kg/m2,平均(30.14±0.77)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1术前检查。(1)常规检查:血常规、肝肾功能、凝血功能、尿常规、电解质等。(2)影像检查:CT或磁共振检查明确病灶位置、大小及周围组织情况。(3)术前常规清理肠道,置入肠道减压管。
1.2.2胃肠激素水平检测 采集患者术前及术后3、7 d静脉血3~5 mL,室温静置,2 h内进行离心操作,分离上层血清于-20 ℃环境中储存待检。以放射免疫法检测血清胃动素(MTL)、胃泌素(GSA)、血管活性肠肽(VIP)水平。由本院检验科高年资检验技师按照试剂盒(北京东亚免疫技术研究所)说明书要求完成检测。
1.2.3腹腔镜组手术 采用腹腔镜CRC根治术:患者仰卧,气管插管实施全身麻醉,体表手术区常规消毒铺无菌手术巾。脐部行切口建立CO2气腹,置入腹腔镜探查腹腔情况,分别于麦氏点、反麦氏点做切口,并合理置入操作器械。腹腔镜下明确肿瘤位置,解剖肠系膜静脉并于根部结扎,离断肠系膜下动静脉。游离结直肠及其系膜,并距肿瘤约3 cm位置闭合结直肠并切断,移出预先分离的肠管与系膜,距肿瘤10 cm处切断结肠,并进行端端吻合。确认吻合良好后生理盐水冲洗腹腔,止血,留置引流管,依次退出操作仪器并进行清点,缝合切口。
1.2.4常规组手术 实施传统开腹手术:取位、麻醉均同腹腔镜组。于腹部正中位置行10 cm切口,逐层分离腹壁组织,探查腹腔情况。分离肿瘤周围组织使肿瘤充分显露。结扎相应位置血管,游离肿瘤所在位置肠管,切断肠管后进行肠管断端吻合。生理盐水冲洗腹腔,确认无活动性出血后置入引流管,逐层缝合切口。
1.2.5术后干预:常规禁食,预防性使用抗感染药物治疗。
1.3观察指标 (1)围术期指标:手术时间、肠管切除长度、术中出血量、胃肠功能恢复时间、留院时间。(2)胃肠激素:MTL、GSA、VIP水平。(3)机体循环功能:采用TeslaDUO型监护仪(Edwards Lifesciences LLC,注册证编号:国械注进20183210254)记录术前(T0)、分离肿瘤时(T1)、摘除肿瘤时(T2)、术毕(T3)两组心率(HR)、动脉血二氧化碳分压(PaCO2)。(4)并发症情况:记录吻合口瘘、肠梗阻、感染发生情况。
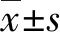
2 结 果
2.1两组围术期指标对比 腹腔镜组均顺利完成手术,未出现开腹病例。两组肠管切除长度比较,差异无统计学意义(P>0.05);腹腔镜组术中出血量少于常规组,手术时间、胃肠功能恢复时间、留院时间均短于常规组(P<0.05)。见表1。

表1 两组围术期指标对比
2.2两组胃肠激素水平对比 两组MTL、GSA、VIP水平的时间效应差异有统计学意义(F=22.375,P<0.001;F=20.186,P<0.001;F=17.532,P<0.001),提示两组MTL、GSA、VIP水平随着时间变化;两组MTL、GSA、VIP水平的组间效应差异有统计学意义(F=9.584,P<0.001;F=10.376,P<0.001;F=8.735,P<0.001),提示腹腔镜组与常规组的MTL、GSA、VIP水平存在差异;两组MTL、GSA、VIP水平交互效应差异有统计学意义(F=14.395,P<0.001;F=12.538,P<0.001;F=11.624,P<0.001),提示时间因素对MTL、GSA、VIP水平的影响随着手术方式不同而有所变化。因此,两组胃肠激素水平的时间效应及组间效应需进行单独效应分析。
单因素重复测量方差分析结果显示,术前至术后7 d两组MTL、GSA、VIP水平呈先降低后升高趋势,差异有统计学意义(F=18.608,P<0.001;F=25.323,P<0.001;F=13.899,P<0.001;F=25.494,P<0.001;F=15.293,P<0.001;F=26.721,P<0.001)。多变量方差分析结果显示,腹腔镜组术后3、7 d MTL、GSA、VIP水平均高于常规组,差异有统计学意义(F=3.678,P=0.001;F=4.904,P<0.001;F=5.651,P<0.001;F=3.985,P<0.001;F=2.755,P=0.008;F=2.199,P=0.032)。见表2。

表2 两组胃肠激素水平对比
2.3两组机体循环功能对比 两组HR、PaCO2的时间效应差异有统计学意义(F=20.278,P<0.001;F=33.298,P<0.001),提示两组HR、PaCO2随着时间变化;两组HR、PaCO2的组间效应差异有统计学意义(F=8.357,P<0.001;F=11.452,P<0.001),提示腹腔镜组与常规组的HR、PaCO2存在差异;两组HR、PaCO2交互效应差异有统计学意义(F=11.536,P<0.001;F=14.367,P<0.001),提示时间因素对HR、PaCO2的影响随着手术方式不同而有所变化。因此,两组机体循环功能的时间效应及组间效应需进行单独效应分析。
单因素重复测量方差分析结果显示,T0-T3时两组HR、PaCO2呈先升高后下降趋势,且于T3时基本恢复至术前水平,差异有统计学意义(F=44.591,P<0.001;F=50.217,P<0.001;F=30.102,P<0.001;F=129.337,P<0.001)。多变量方差分析结果显示,腹腔镜组T1时PaCO2低于常规组,差异有统计学意义(F=8.446,P<0.001),T2时腹腔镜组HR、PaCO2均低于常规组,差异有统计学意义(F=2.356,P=0.022;F=10.868,P<0.001)。见表3。

表3 两组机体循环功能对比
2.4两组并发症发生情况对比 腹腔镜组并发症总发生率为9.68%,常规组为25.81%,两组对比差异无统计学意义(χ2=2.763,P>0.05)。见表4。

表4 两组并发症发生情况对比[n(%)]
3 讨 论
CRC病因复杂,临床认为其与遗传、肠道菌群、生活环境密切相关,临床治疗以切除病灶,改善患者预后为治疗原则[8-9]。而对于肥胖CRC患者,腹腔大量堆积脂肪组织会影响解剖结构,导致视野暴露欠佳,手术难度较大[10]。开腹手术作为既往常用术式之一,因操作中要大面积分离组织,牵拉腹腔脂肪组织会损伤正常胃肠组织,降低患者术后生活质量,已无法满足现代手术需求。近年腹腔镜CRC根治术已逐渐取代传统手术成为CRC主要治疗手段,作为微创手术,腹腔镜手术能减轻手术创伤,促进术后恢复。
本研究结果显示,腹腔镜组围术期指标优于常规组,手术时间、胃肠功能恢复时间、留院时间均短于常规组,术中出血量少于常规组,与王勇等[11]研究结果基本一致。MTL、GSA、VIP是与胃肠功能相关的胃肠激素,其中MTL可促进肠胃运动,GAS促使胃酸分泌,改善肠胃环境,VIP能舒张消化道平滑肌。而本研究中,腹腔镜组术后3、7 d MTL、GSA、VIP水平高于常规组,提示腹腔镜CRC根治术可减轻组织损伤,在恢复胃肠功能和术后恢复方面具有显著优势。分析认为:腹腔镜手术操作相对简单,能减轻局部组织损伤,减少术中出血量,有助于术后局部微循环重建,可促进身体康复,主要体现在留院时间缩短;而对于肥胖患者,腹腔镜直视下进行手术操作,能提高视野清晰度,降低操作难度,主要体现在手术时间缩短;同时操作过程无须牵拉腹腔组织,不会引起胃肠激素水平大幅度变化,从而避免因胃肠激素水平下降引起的胃肠动力减弱,有助于术后胃肠道功能恢复。邹广思[12]研究显示,腹腔镜CRC根治术并发症总发生率为2.5%,显著低于传统开腹手术的20.0%,而本研究中腹腔镜组并发症发生率低于常规组,与上述研究类似,提示腹腔镜手术术后并发症风险更小,但两组间对比差异无统计学意义(P>0.05),可能与研究样本量较小有关。
外科手术中生物因素、生理因素、环境因素、药物因素等均会影响机体循环功能,本研究中腹腔镜组T2时HR与T1、T2时PaCO2均低于常规组,提示腹腔镜CRC根治术会影响机体循环功能,可能与以下几个方面相关:(1)腹腔镜CRC根治术操作中建立CO2腹压,会压迫腹腔内脏器,同时CO2跨膜吸收导致血气、呼吸等循环功能发生变化[13]。(2)腹内压升高使腹膜处于伸展状态,刺激信号经脊髓传导至大脑皮层,激活机体性腺轴,促使应激因子释放,从而引起脏器功能变化[14]。(3)CO2蓄积可直接作用于中枢神经系统,增加心肌自律性,促使儿茶酚胺释放,导致血压升高,HR加快[15]。而腹腔镜术后放气后,机体循环功能恢复,对患者术后恢复影响较小。
综上所述,腹腔镜CRC根治术治疗肥胖CRC具有较高的安全性,虽会影响患者机体循环功能,但能减轻组织损伤,改善胃肠功能,缩短康复进程,临床应用价值较高。
