dNLR、MRR对乳腺癌患者新辅助化疗疗效的评估价值
2023-10-14杨静,余瑶
杨 静,余 瑶
陕西省商洛市中心医院医学检验科,陕西商洛 726000
乳腺癌的发病率与病死率均较高,该病是全球女性癌症患者死亡的主要原因之一[1]。影响乳腺癌发病的因素众多,加上检测手段不断更新,乳腺癌的检出率不断增加,其发病率呈逐年升高趋势[2]。因此探讨乳腺癌的发病机制并寻找潜在的治疗、诊断和预后指标就显得尤为重要[3]。现阶段乳腺癌的治疗方案多样,主要以手术结合化疗为主,还包括手术联合放疗、抗激素受体治疗等其他方式[4]。其中,手术前进行的全身化疗称为新辅助化疗,该方法可提高乳腺癌患者总生存率与延长无病生存时间[5]。但临床上因缺少对乳腺癌疗效的预测及预后评估指标,即使在治疗方案多样化的背景下,仍无法有效评估患者预后[6]。
衍生粒淋比(dNLR)是近年来新发现的一项指标,可由全血细胞参数计算得出,在肿瘤的诊断及预后中具有一定的临床价值[7-8]。单核细胞红细胞比率(MRR)可作为预测肿瘤复发风险的指标[9]。一项回顾性研究指出,红细胞计数下降可预测乳腺癌患者不良预后[10]。因此,本研究选取dNLR、MRR,分析其对乳腺癌患者新辅助化疗的疗效评估价值,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2021年12月至2022年10月于本院进行新辅助化疗的乳腺癌女性患者110例。患者年龄44~62岁,平均(53.29±7.36)岁;平均体质量指数(BMI)为(24.61±3.45)kg/m2;绝经72例,未绝经38例;淋巴结转移57例,未转移数53例;病理类型:非浸润性癌49例,浸润性癌61例;TNM分期:Ⅰ期28例,Ⅱ期40例,Ⅲ期42例。本研究经本院医学伦理委员会批准。
纳入标准:(1)均经病理学检测确诊为单侧乳腺癌[11];(2)均为女性,年龄≥44岁;(3)均为首次进行肿瘤治疗;(4)TNM分期均符合国际抗癌联盟发布的第7版TMN分期标准[12]。排除标准:(1)双侧乳腺癌或多发肿瘤者;(2)无法耐受化疗者;(3)伴有严重肝、肾功能损伤者。
1.2方法
1.2.1治疗方法 均采用乳腺癌化疗药物方案治疗,即多西他赛75 mg/m2,表柔比星75 mg/m2,环磷酰胺500 mg/m2,均于第1天给药,21 d为1个周期,共治疗3个周期。治疗期间辅以止吐、升白细胞等对症支持治疗。
1.2.2检测方法 所有患者经过新辅助化疗3个周期后进行检测。采集患者清晨空腹静脉血2 mL置于真空抗凝管内,采用全自动血液细胞分析仪检测白细胞计数、红细胞计数、中性粒细胞计数、单核细胞计数;dNLR=[中性粒细胞计数/(白细胞计数-中性粒细胞计数)]×100%;MRR=(单核细胞计数/红细胞计数)×100%。肿瘤测量采用常规CT扫描法,CT扫描层厚≤5 mm,记录最大径。
1.3观察指标 (1)评估临床疗效:所有患者均随访2年。根据实体瘤疗效评价标准1.1版[13]进行评估,疗效分为4个等级:完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)、疾病进展(PD)。化疗有效率=(CR例数+PR例数)/总例数×100%;CR+PR为有效组,SD+PD为无效组。(2)比较不同化疗疗效乳腺癌患者的dNLR、MRR。(3)分析dNLR、MRR对乳腺癌患者化疗疗效的预测价值。(4)分析影响乳腺癌患者新辅助化疗疗效的因素。
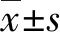
2 结 果
2.1乳腺癌患者新辅助化疗疗效评价 110例乳腺癌患者经新辅助化疗后,CR 60例,PR 26例,SD 15例,PD 9例,化疗有效率为78.18%。根据患者临床疗效分为有效组(86例)和无效组(24例)。
2.2不同化疗疗效乳腺癌患者的dNLR、MRR比较 有效组的dNLR、MRR均低于无效组(P<0.05)。见表1。

表1 不同化疗疗效乳腺癌患者的dNLR、MRR比较
2.3dNLR、MRR对乳腺癌患者新辅助化疗疗效的预测价值 ROC曲线分析显示,dNLR、MRR联合预测乳腺癌患者化疗疗效的曲线下面积(AUC)为0.868,高于dNLR、MRR单项预测的AUC。见表2、图1。

图1 dNLR、MRR预测乳腺癌患者新辅助化疗疗效的 ROC曲线

表2 dNLR、MRR对乳腺癌患者化疗疗效的预测效能分析
2.4有效组和无效组乳腺癌患者的临床资料比较 不同年龄、BMI、绝经情况的乳腺癌患者化疗疗效比较,差异均无统计学意义(P>0.05)。不同肿瘤最大径、病理类型、TNM分期、淋巴结转移情况、dNLR水平、MRR水平患者的化疗疗效比较,差异均有统计学意义(P<0.05)。见表3。以是否有效(无效=1,有效=0)为因变量,以肿瘤最大径(<5 cm=0,≥5 cm=1)、病理类型(非浸润性癌=0,浸润性癌=1)、TNM分期(Ⅰ期=1,Ⅱ期=2,Ⅲ期=3)、淋巴结转移(否=1,是=0)、dNLR(≤3.01=0,>3.01=1)、MRR(≤5.98=0,>5.98=1)为自变量,进行多因素Logistic回归分析。结果显示,肿瘤最大径≥5 cm、病理类型为浸润性癌、TNM分期Ⅲ期、淋巴结转移、dNLR>3.01及MRR>5.98均是乳腺癌新辅助化疗无效的独立影响因素(P<0.05)。见表4。
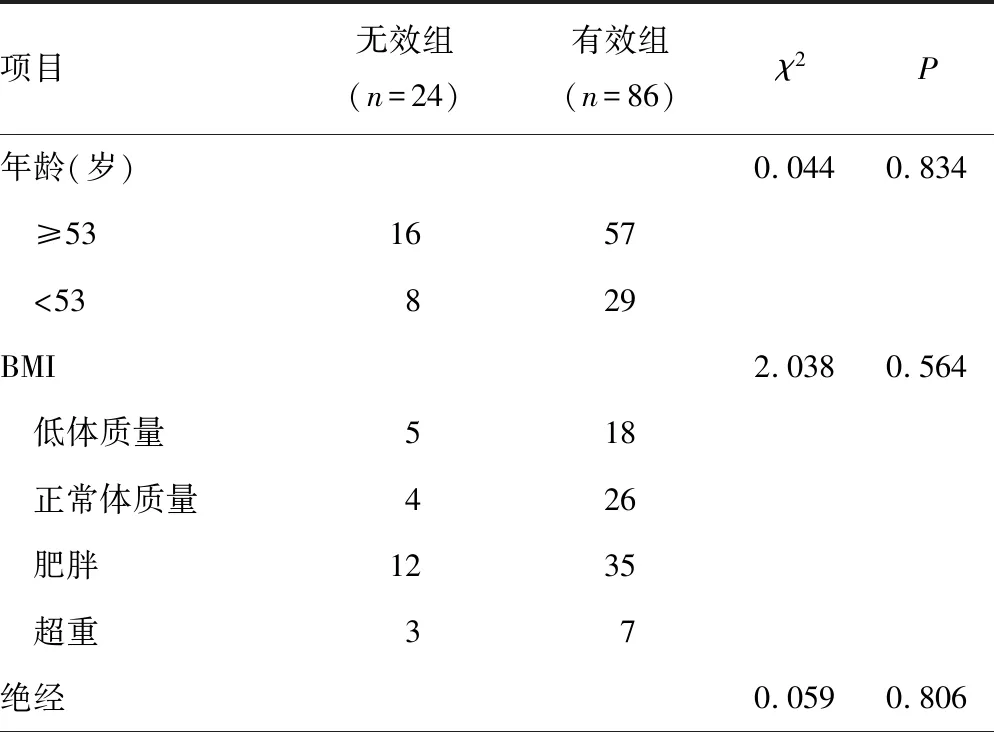
表3 有效组和无效组乳腺癌患者的临床资料比较(n)

表4 影响乳腺癌患者新辅助化疗疗效的Logistic回归分析
3 讨 论
乳腺癌已成为威胁女性健康的头号杀手,新辅助化疗是近年来新提出的一种治疗方式,其通过缩小肿瘤体积达到临床降期,使患者获得手术治疗机会,最终改善患者预后[14]。新辅助化疗虽然在一定程度上延长了患者生存时间,但目前并无较好的疗效及预后评估指标[15]。
本研究分析了dNLR、MRR对乳腺癌新辅助化疗疗效的评估价值,结果显示,所有患者的化疗有效率为78.18%,根据疗效分组后,有效组dNLR、MRR显著低于无效组,表明dNLR、MRR越高其疗效越差。进一步绘制ROC曲线后得出,dNLR、MRR单项及联合预测乳腺癌患者新辅助化疗疗效的AUC分别为0.815、0.671、0.868,这与文献[16-17]的部分研究结果一致。中性粒细胞在肿瘤细胞中浸润后集中释放多种因子,加速了肿瘤细胞的增殖、侵袭能力。近年来诸多研究指出dNLR与肿瘤组织分级呈正相关,可能有利于新辅助化疗用药指导,可评估多种恶性肿瘤的预后[18-19]。本研究中显示dNLR越高,新辅助化疗效果越差,与上述结论类似。单核细胞可以抑制淋巴细胞分裂,促进肿瘤的发展,因此在肿瘤的预后中也起着重要的作用。而有研究证明,炎症在肿瘤的发生和发展中起到了重要的调节作用,因此化疗疗效较差者,其MRR更高。既往,中性粒细胞/淋巴细胞比值(NLR)和血小板/淋巴细胞比值(PLR)是判断机体炎症反应的指标[20]。而近年来最新提出的dNLR,其中的淋巴细胞的数值以及淋巴细胞占白细胞的百分比可认为相当于淋巴细胞计数,淋巴细胞减少可能导致dNLR过高,因而dNLR过高的患者新辅助化疗后的临床有效率明显低于dNLR过低者。
本研究结果显示,肿瘤最大径≥5 cm、病理类型为浸润性癌、TNM分期Ⅲ期、淋巴结转移、dNLR>3.01及MRR>5.98均是乳腺癌患者新辅助化疗无效的独立影响因素,这与EREN等[21]的部分研究结果一致。病理类型为浸润性癌、TNM分期高、淋巴结转移的乳腺癌患者的单核细胞被激发后分化成巨噬细胞,破坏机体免疫功能,促进肿瘤细胞增殖、侵袭,降低了对化疗的敏感性;另外中性粒细胞通过诱导癌细胞因子脱离基底层,可阻止肿瘤生长,当其过量表达时可导致dNLR增高,并抑制由淋巴细胞介导的免疫反应,降低化疗敏感性[22]。单核细胞被炎症反应激活后,从骨髓到血液再到肿瘤组织后分化成肿瘤相关巨噬细胞(TAMs),TAMs与恶性肿瘤的预后有关,可评估肿瘤细胞的增殖状态,而当MRR过高时,红细胞一般处于较低水平,提示患者多伴有贫血症状,机体细胞缺氧,这在一定程度上降低了肿瘤细胞对化疗药物的吸收,继而影响疗效。因此当dNLR及MRR过高时,预示着患者有较差的疗效。本次研究仍存在一定局限性,如样本量较小、随访时间较短。
综上所述,dNLR、MRR越高的乳腺癌患者新辅助化疗疗效越差,二者可作为预测乳腺癌新辅助化疗疗效的有效指标,临床上可通过对其监测而调整治疗方案。
