甲状腺不确定结节超声预测模型建立
2023-10-12黄秋霞陈高芳王明焰福建省立医院南院超声科福建省福州市35008福建医科大学省立临床医学院福建省立医院超声科
黄秋霞 林 宁 陈高芳 王明焰 福建省立医院南院超声科,福建省福州市 35008; 福建医科大学省立临床医学院 福建省立医院超声科
甲状腺癌在我国以每年20%的速度增长,一跃成为发病率增加最快的恶性肿瘤之一[1]。虽然近30年来甲状腺结节在普通人群中的患病率高达50%,这些结节中90%以上是体检中偶然发现的,其中5%~10%是恶性结节[2]。因此对于影像科尤其是超声科医生来说,细心观察结节特征和周围组织结构,准确识别潜在的恶性病变,辩证分析、去伪存真,减少良性结节的不必要手术尤为重要。超声引导下细针穿刺细胞学检查(Ultrasound-guided fine needle aspiration cytology,US-FNAC)尽管有4%的假阴性,我们依然认为它是术前定性最准确的方法之一[3]。细胞学病理诊断是US-FNAC准确定性的基础,目前使用最广泛的是甲状腺细胞病理学Bethesda 报告系统(The Bethesda System for Reporting Thyroid Cytopathology,TBSRTC),其中Ⅲ类(意义不明确的滤泡性病变或意义不明确的细胞非典型病变)和Ⅳ类(滤泡性肿瘤或可疑滤泡性肿瘤)为不确定结节。甲状腺 FNA 辅助分子检测,可有助于避免诊断性手术,分子检测在不确定结节中优越性极大,但因其费用较高,很多不确定结节患者为了获得准确的组织学诊断不得不接受甲状腺切除术。因此,亟须探索一种效能良好、经济实用的诊断方法。
近年来,超声评分在甲状腺不确定结节中的作用已有研究[4-8]。本研究拟回顾性分析甲状腺不确定结节的超声危险因素,建立多因素预测模型鉴别甲状腺不确定结节良恶性,使得精确个体化治疗成为可能。
1 资料与方法
1.1 一般资料 收集2010年1月—2019年8月(建模组)、2019年9月—2021年1月(验证组)于福建省立医院超声科行US-FNAC、结果为Bethesda Ⅲ类及Ⅳ类甲状腺结节,穿刺前均常规行甲状腺超声扫查且图像资料保存完整;结节均经手术切除标本取得相应病理结果、术后病理诊断明确。排除标准:未进行手术治疗、术后病理诊断为交界性肿瘤、术后病理诊断不明确、超声图像资料不完整。
1.2 方法 采用的彩色超声诊断仪为Philips EPIQ5、Philips iU22、Esaote MyLabTMClassic、SIEMENS ACUSON S3000,10~14MHz高频线阵探头,保存完整图像后用日本八光穿刺针(22G×70mm)进行US-FNAC,每个结节进行至少3次取材,标本由5年以上经验的病理科医师依据2017版TBSRTC标准进行分类。由5年以上工作经验超声科医师对所有纳入的甲状腺结节超声图像进行分析,记录结节的位置、边界、形态、回声、大小、纵横比、声晕、钙化类型、结节血流丰富程度、可疑淋巴结。读图医师对患者相关资料及病理结果单盲,记录后建立不确定结节的恶性概率预测模型并进行验证。

2 结果
2.1 建模组一般特征 2010年1月—2019年8月期间共7 203例结节接受了FNAC,其中1 296例为细胞学不确定结节。根据纳入排除标准,共纳入859个(Bethesda Ⅲ类782个、Ⅳ类77个)甲状腺结节(851例患者),术后病理示571个恶性结节,其中Ⅲ类535个,Ⅳ类36个。女性660例,年龄12~80岁,平均年龄(46.3±12.8)岁。良恶性间年龄、性别比较差异无统计学意义(P均>0.05),结节大小的差异具有统计学意义(P均<0.05),见表1。

表1 良恶性结节一般特征比较
2.2 建模组结节超声特征 比较良恶性结节超声特征发现,结节位置与结节内部实质回声均匀性差别无统计学意义(P值均>0.05),结节的回声、边界、形态、声晕、纵横比、微钙化、内部血流丰富程度、可疑淋巴结差异有统计学意义(P值<0.05),见表2。
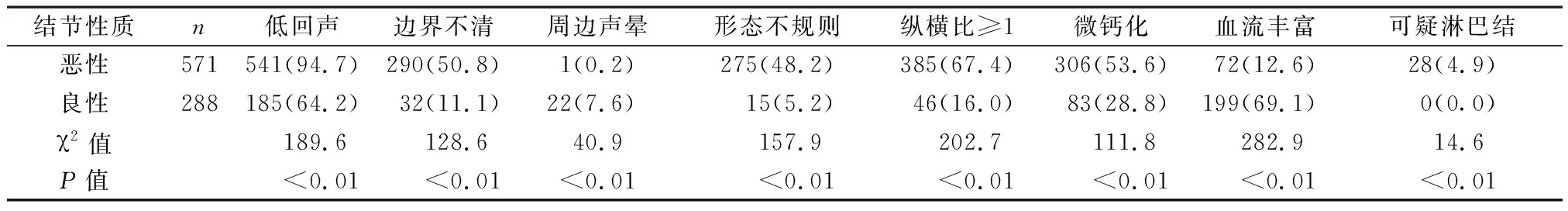
表2 良恶性结节超声特征比较[n(%)]
2.3 模型建立 上述单因素分析中得出的结节最大径、回声、边界、形态、纵横比、微钙化和内部血流程度进行二元Logistic回归分析,显示极低回声、边界不清、形态不规则、纵横比≥1、微钙化、血流不丰富是甲状腺恶性结节相关的独立因素(见表3),根据以上,得一预测模型:Logit(p)= 3.22(极低回声)+0.87(边界不清)+1.84(形态不规则)+1.76(纵横比≥1)+1.89(微钙化)+1.51(血流不丰富)-4.24,p值代表经FNAC后不确定结节者、预测为恶性的概率,取值范围在0~1之间。经检验,模型总体有统计学意义(模型系数综合检验χ2值=539.68,P值<0.01),模型拟合优度较好(Hosmer-Lemeshow检验χ2值=10.23,P值=0.25)。
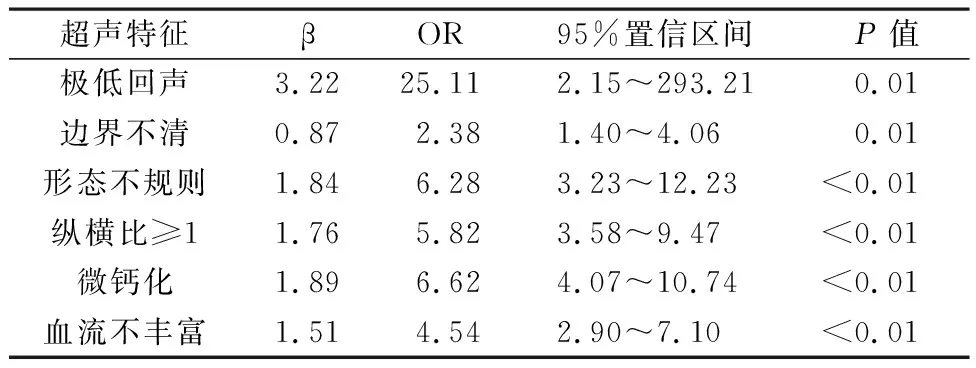
表3 甲状腺不确定结节超声特征与恶性回归分析
2.4 模型验证 2019年9月—2021年1月间共101个Bethesda Ⅲ、Ⅳ类甲状腺结节接受手术,其中98个(97.03%)为Ⅲ类结节,术后病理结果证实恶性结节88个(87.13%),良性结节13个(12.87%)。使用预测模型对验证组结节进行分析,以术后病理为金标准,分析 ROC 曲线,预测模型的最佳诊断值为P=32.92%,约登指数0.66,AUC 0.88,敏感度73.86%,特异度92.31%,阳性预测值98.48%,阴性预测值34.29%。
3 讨论
在临床实践中,因超声无创、便捷、无辐射、经济等优点,是甲状腺病变的主要检测手段。然而,超声的主要局限性在于操作者依赖性,结果的判读主要取决于个人知识和经验,这意味着缺乏经验的年轻超声医师误诊恶性概率较高,且有可能增加细针穿刺活检的数量。活检准确性仅为83%,有5%~20%的FNA活检诊断是不确定的,需要二次活检做进一步的病理检查。在中国,缓慢的进展和良好的预后为甲状腺癌赢得了“无死亡癌症”的声誉,并提供了多种治疗选择,甲状腺微小癌检出率的提高并没有引起死亡率的变化,这引起了医学界对甲状腺癌过度诊断和过度治疗的关注。有报道认为甲状腺癌的过度诊断比例高达 77%,过度治疗可造成不必要的手术和不可逆的损伤,如甲减、喉返神经麻痹等。因此,对甲状腺结节性质良恶性判断尤为重要。
在精准医疗时代下,术前准确鉴别甲状腺结节的良恶性,有利于提高针对性的个性化治疗,合理分配医疗资源。很多甲状腺不确结节患者为了获得准确的组织学诊断不得不接受甲状腺切除术。据统计,这些结节术后恶性率在不同机构的研究中差异较大,这可能是各机构在解读甲状腺细胞学时主观性因素较多所致。“不确定”这个结果无论对于患者还是临床医生来说都是一个极大的挑战,其临床决策困扰着临床医生,对于随访及随访频率或者进行手术如何选择,需要超声医师和病理科医师提供更细致的数据。
Bethesda系统将不确定的细胞学结果分成Bethesda Ⅲ类、Ⅳ类和Ⅴ类,在一项大型多中心研究中,Bethesda Ⅴ类结节具有较高的恶性风险,因此对于该类型结节患者,TBSRTC推荐进行甲状腺腺叶切除术并根据具体病情需要,接受下一步放疗等治疗。因此,本研究仅选择Ⅲ、Ⅳ类结节作为研究对象,避免假阳性。有研究报道,1/3的不确定细胞学病理类型,病变趋向于滤泡性,另外,目前分子层面上的检测在临床上并没有常规使用,这些结节术后证实约2/3为良性疾病。
通过 FNA 在细胞层面上对甲状腺结节进行分析已经成为判断其性质的金标准。因为这一金标准的不确定性,很多甲状腺结节患者为了获得准确的组织学诊断不得不接受甲状腺切除术。本研究发现诊断为Bethesda Ⅲ类、Ⅳ类的结节中约1/3的良性结节接受了外科手术治疗。国内外已经有学者研究了不确定结节的恶性风险的超声特征,证实了超声特征在不确定结节中的预测价值[9-10]。
本研究经单因素分析及Logistic回归分析也得出了相似的结果:极低回声、边界不清、形态不规则、纵横比≥1、微钙化和结节内乏血供为恶性结节的超声特征。本文也从101个FNA不确定结节术后病理验证了所建立的恶性风险预测模型在不确定结节中的分类作用,根据模型筛查出良性结节,减少不必要的手术,减轻社会与个人的负担。
但本研究仅依据静态二维图像进行分析,只纳入了获得手术病理结果的结节,而还有较大量的良性结节未经手术切除证实,造成结果偏倚,高估恶性率,且验证组样本量偏小,后续仍需加大样本量、纳入更多病理类型的结节以进一步验证。此外本研究主要针对结节本身的超声特征进行分析,对于颈部淋巴结等甲状腺外的转移情况与恶性结节的关系未进一步探讨。
