超声声衰减成像对不同程度非酒精性脂肪肝的诊断价值
2023-10-08闫艳李金燕
张 记 闫艳 李金燕
非酒精性脂肪肝(nonalcoholic fatty liver disease,NAFLD)是指非酒精性因素导致脂肪在肝细胞内过度堆积,从而引发肝功能损伤,导致肝脏脂肪变性的临床病理综合征[1]。NAFLD 与肥胖和2 型糖尿病均相关[2],且可进展为肝硬化、肝衰竭及肝癌,严重威胁患者生命健康。既往研究[3-4]显示,NAFLD 与代谢综合征密切相关,临床通常依据患者体征、机体脂代谢指标及影像学检查结果进行诊断。超声声衰减成像(attenuation imaging,ATI)是一种肝脏成像新技术,其能够对肝脏脂肪病变进行定量检测,并评估代谢相关脂肪性肝病在不同病理阶段的情况,可为肝脏脂肪病变的分级提供客观依据[5-6]。本研究旨在探讨ATI 对不同程度NAFLD 的诊断价值,以期为临床治疗提供参考。
资料与方法
一、研究对象
选取2018年1月至2021年6月我院经肝组织病理活检确诊的NAFLD 患者85 例,其中轻度NAFLD 组25 例,男8 例,女17 例,年龄20~80 岁,平均(43.78±11.15)岁;中度NAFLD组35例,男17例,女18例,年龄22~79岁,平均(44.08±10.32)岁;重度NAFLD 组25 例,男15例,女10例,年龄21~80岁,平均(44.52±10.83)岁。纳入标准:①均符合NAFLD 诊断标准[7];②无饮酒史或酒精摄入量每周<140 g(男)或<70 g(女);③影像学检查符合弥漫性脂肪肝表现;④能配合完成相关检查,且资料完整。排除标准:①合并病毒性肝炎、酒精性脂肪肝、药物性肝病、全肠外营养、肝豆状核变性、自身免疫性肝病等可能导致脂肪肝的疾病;②因长期饮酒导致的慢性中毒性肝损伤。另选我院同期健康成人25 例为对照组,男13 例,女12 例,年龄22~80 岁,平均(44.66±10.74)岁。各组性别、年龄比较差异均无统计学意义。本研究经我院医学伦理委员会批准,所有受检者均知情同意。
二、仪器与方法
1.超声检查:使用FibroScan 瞬时弹性检测仪(法国爱科森医疗科技有限责任公司),探头频率1~8 MHz。受检者空腹8 h 后取仰卧位,右臂上举,充分暴露胸部。先应用二维超声观察肝脏形态、实质回声、远场衰减等情况;然后嘱受检者平静呼吸,切换为ATI 模式,选择肝右前叶,探头垂直扫查肝区(深度10 cm),肝包膜水平,取样框距肝被膜下约1~2 cm,大小分别为7 cm×9 cm、3 cm×4 cm,受检者屏气1~3 s,获取稳定图像并测量感兴趣区受控衰减参数(CAP)和衰减系数(ATT),均重复测量3 次取平均值。
2.临床资料获取:查阅病历获取各组一般资料[性别、年龄、体质量指数(BMI)]和脂代谢指标[总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)]。
三、统计学处理
应用SPSS 25.0统计软件,计量资料以x±s表示,多组比较采用单因素方差分析,组间两两比较采用SNK-q检验;计数资料以例或率表示,采用χ2检验。CAP、ATT与一般资料、脂代谢指标的相关性采用Pearson相关分析法。绘制受试者工作特征(receiver operating characteristic,ROC)曲线分析CAP、ATT 对不同程度NAFLD的诊断效能。P<0.05为差异有统计学意义。
结果
一、各组临床资料比较
对照组及轻、中、重度NAFLD 组BMI、TC、TG、HDL-C、LDL-C比较差异均有统计学意义(均P<0.05),各组两两比较差异均有统计学意义(均P<0.05)。各组年龄、性别比较差异均无统计学意义。见表1。
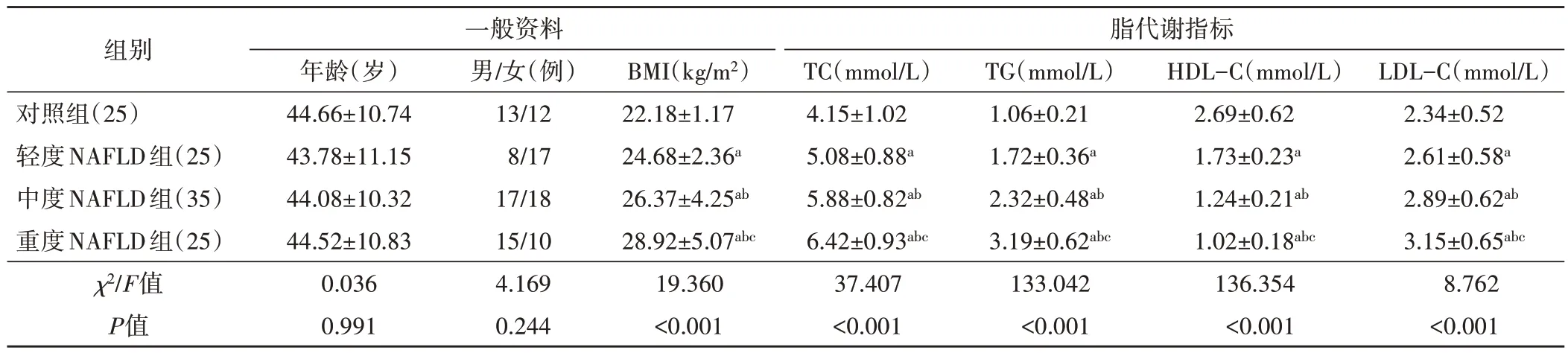
表1 对照组及轻、中、重度NAFLD组临床资料比较
二、ATI检查结果比较
对照组及轻、中、重度NAFLD 组CAP、ATT 均依次升高,差异均有统计学意义(均P<0.05);各组两两比较差异均有统计学意义(均P<0.05)。见图1~3和表2。
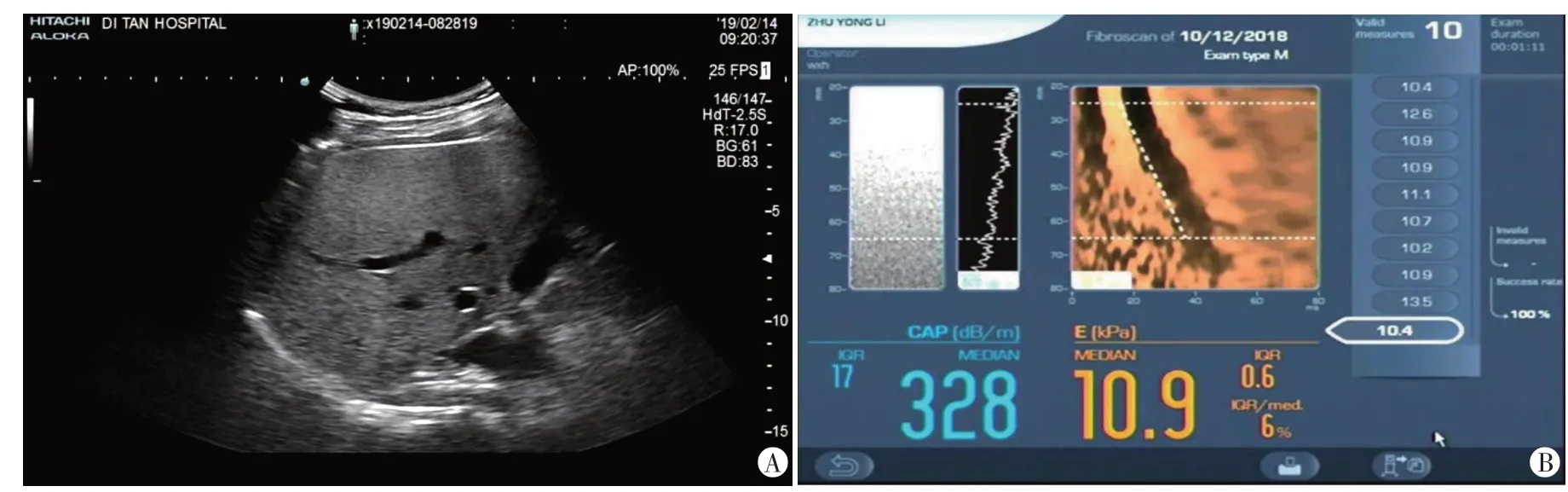
图1 轻度NAFLD组,二维超声示肝内回声弥漫性增强,后方1/3回声衰减(A);CAP为328 dB/m(B)
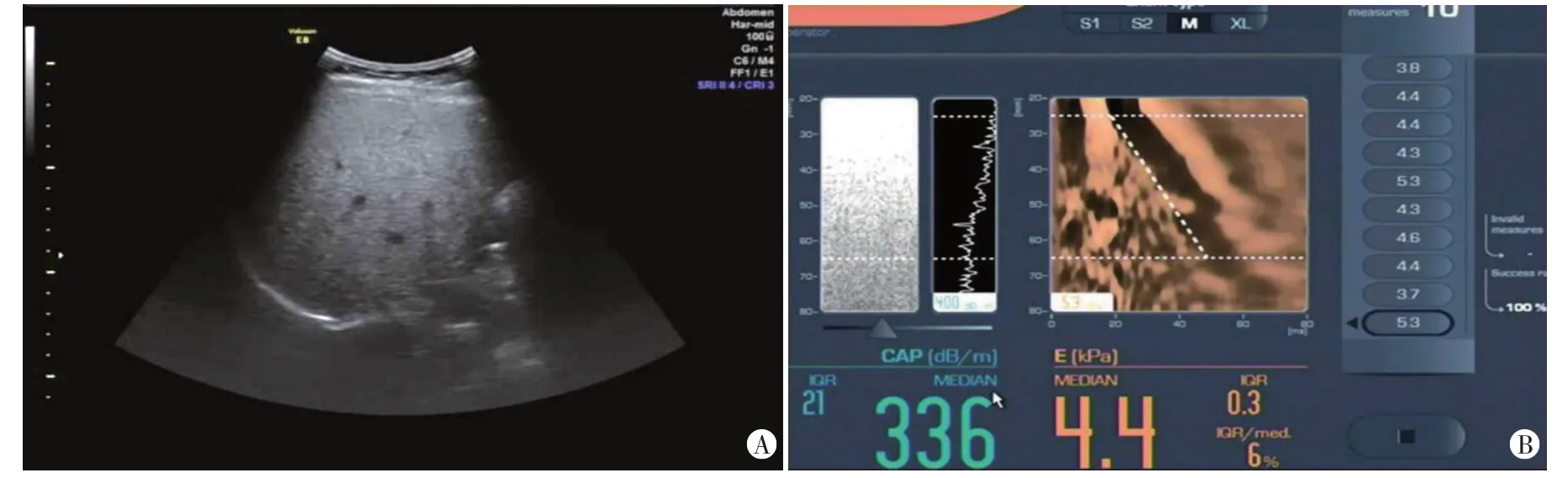
图2 中度NAFLD组,二维超声示肝内回声弥漫性增强、密集,后方1/2回声衰减(A);CAP为336 dB/m(B)

图3 重度NAFLD组,二维超声示肝内回声弥漫性增强、密集,分布欠均匀,后方2/3回声衰减,分布欠均质(A);CAP为354 dB/m(B)
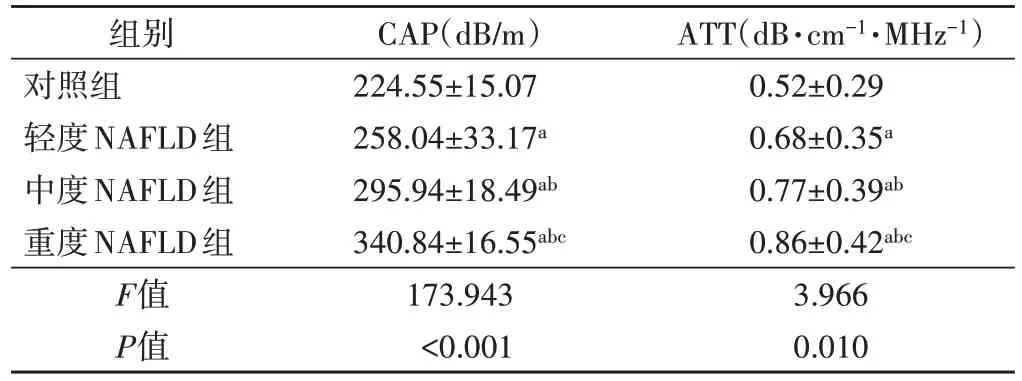
表2 对照组及轻、中、重度NAFLD组CAP、ATT比较(x±s)
三、相关性分析
相关性分析显示,CAP、ATT与BMI、TC、TG、LDL-C均呈正相关,与HDL-C 均呈负相关(均P<0.05)。见表3。
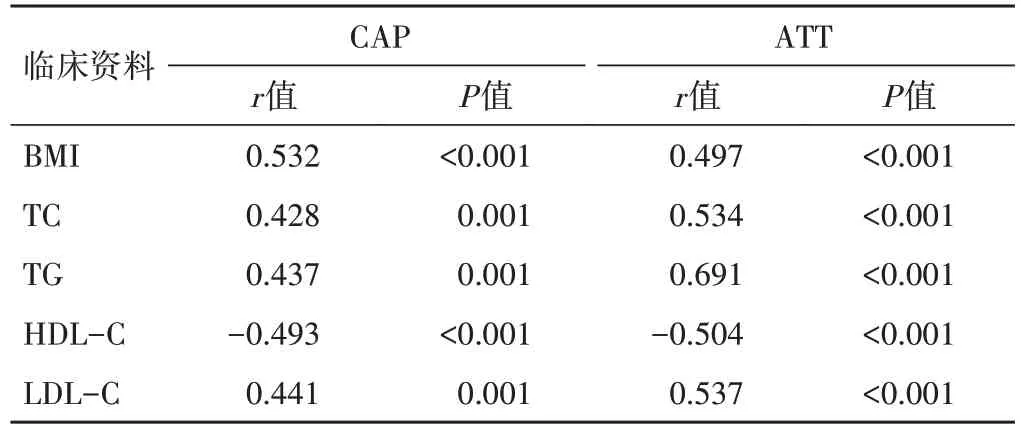
表3 CAP、ATT与临床资料的相关性分析
四、ROC曲线分析
ROC 曲线分析显示,CAP 和ATT 诊断轻、中、重度NAFLD 的曲线下面积分别为0.553、0.675、0.729 和0.838、0.864、0.961。见图4和表4,5。

图4 ATT和CAP诊断不同程度NAFLD的ROC曲线图
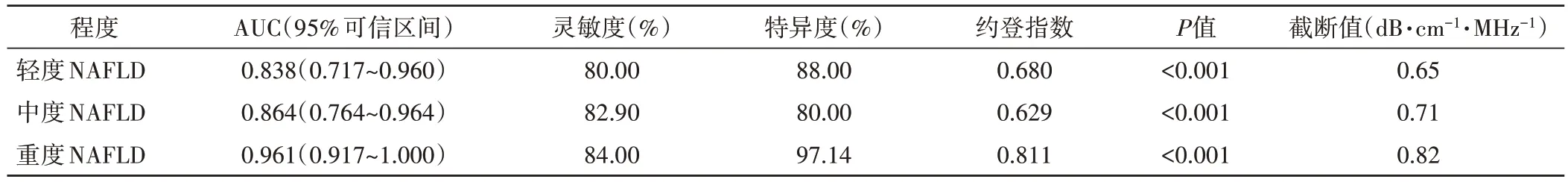
表4 ATT诊断不同程度NAFLD的ROC曲线分析
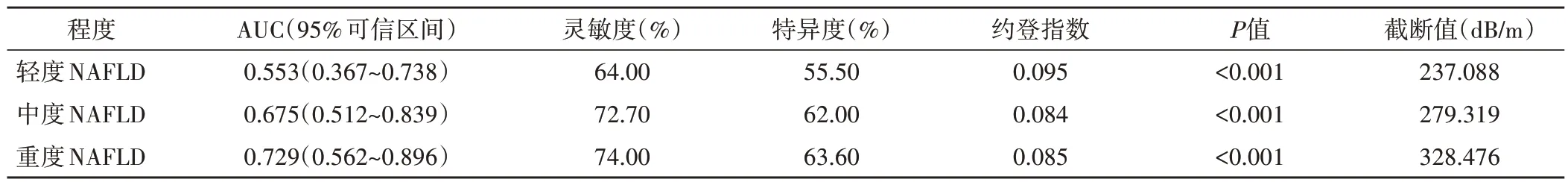
表5 CAP诊断不同程度NAFLD的ROC曲线分析
讨论
NAFLD 是以TG 为主的脂质在肝细胞中蓄积为病理改变的肝脏代谢性疾病,其与患者机体胰岛素抵抗、血脂紊乱均相关,为导致心血管相关疾病及2型糖尿病的影响因素[8]。由于大量以TG 为主的脂质沉积于肝细胞,多数NAFLD 患者早期表现为乏力、肝区疼痛等症状,因其临床表现缺乏特异性,以致确诊时多为中、重度,错过最佳治疗时间。早期诊断NAFLD 对疾病预防与治疗指导具有重要意义,临床多通过病理穿刺活检、MRI、超声等影像学手段进行诊断,但穿刺活检具有创伤性,存在取样误差,临床应用受限;MRI虽具有无创、检测灵敏度高等优点,但费用高,推广应用受限[9];ATI 可直观、清晰地反映组织解剖学结构,有助于超声医师准确选择最优测量区进行定量评估,提高诊断准确性[10]。研究[11]显示,ATI 和血清学检查对NAFLD 具有一定的诊断价值。本研究旨在探讨ATI 对不同程度NAFLD 的诊断价值,以期为临床治疗提供参考。
超声波穿过组织时会发生衰减,其衰减程度取决于组织成分,而脂肪肝中声波的衰减与肝脏脂肪含量有关。指南[12]推荐CAP 可作为临床筛查NAFLD 的工具之一,但不同程度NAFLD 的诊断阈值存在重叠,且CAP 不能对肝脏进行形态学评估,其诊断准确率有待提高。ATT 是利用声波在不同组织中传播衰减量的不同,通过计算机编码进行定量检测,以此评估肝脏脂肪变性程度,从而反映机体的脂肪代谢情况,较好地弥补了CAP 的不足[13]。本研究结果显示,对照组及轻、中、重度NAFLD组CAP、ATT均依次升高,差异均有统计学意义(均P<0.05);各组两两比较差异均有统计学意义(均P<0.05),提示不同程度NAFLD、CAP和ATT均存在差异,CAP反映肝细胞脂肪变性程度,ATT反映肝脏中脂肪含量,对早期诊断不同程度NAFLD具有较好的价值。与易文霞和黄菊[14]研究结论一致。
朱桂新等[15]研究显示,肝脏衰减与脂肪肝程度存在线性正相关,表明ATI 可作为评估和量化肝脏脂肪变性的无创辅助诊断手段。脂代谢指标如TC、TG、HDL-C、LDL-C 等均为评价NAFLD 疾病进展的常用指标,可较好地反映疾病严重程度,而ATI高度关联机体组织学肝脏,ATT 亦可反映肝脏脂肪变性情况[15]。本研究相关性分析显示,CAP、ATT 与BMI、TC、TG、LDL-C 均呈正相关,与HDL-C 呈负相关(均P<0.05),再次印证了CAP、ATT 可用于NAFLD 病情严重程度评估。与Zenovia 等[16]研究结论一致。本研究ROC 曲线分析显示,CAP和ATT诊断轻、中、重度NAFLD 的曲线下面积分别为0.553、0.675、0.729 和0.838、0.864、0.961,表明ATT 的诊断效能较CAP 更高,分析原因可能为CAP 在测量过程中缺乏二维图像引导,无法全面评估肝脏结构,在一定程度上影响了诊断效能;而ATT可直观显示肝脏结构,确定最佳测量区域。
综上所述,ATI 能定量评估NAFLD 病情严重程度,具有较好的临床应用价值。但本研究样本量较小,未分析ATT 与CAP 联合应用对NAFLD 的诊断价值,今后需扩大样本量进一步探讨多指标联合应用评估NAFLD严重程度的价值。
