先天性高肩胛症合并肩椎骨1例报道及文献复习
2023-10-07邹德宝李磊石威姜红江宋修刚
邹德宝,李磊,石威,姜红江,宋修刚*
(1.山东省文登整骨医院,山东 威海 264400;2.江西省九江市中医医院,江西 九江 332099)
先天性高肩胛症是一种罕见的儿童肩部畸形,由于胚胎在发育过程中肩胛骨不能下降到正常位置所致,又称Sprengel畸形。其临床特征是肩胛骨异常抬高和旋转不良,引起肩周肌肉萎缩,从而导致肩部畸形和活动功能受限,可以合并短颈、胸椎和肋骨畸形等症状。流行病学调查显示该病女性发病率较高,95%以上患儿病变为单侧,且以左侧多见[1]。通常患侧肩胛骨与脊柱之间有异常的软骨或骨性组织连接,例如肩椎骨的形成会阻碍肩胛骨在发育过程中下降,同时也会影响患侧肩关节功能。现将2021年1月山东省文登整骨医院诊治的1例高肩胛症合并肩椎骨病例报道如下。
1 病历资料
1.1 一般资料 患儿,女,3岁10个月,发现左侧肩胛骨发育异常1年余。患儿父母1年前无意间发现患儿左侧肩部畸形,无外伤史。患儿为足月产,头胎,生长发育良好,无家族遗传史。专科查体:左侧肩胛骨较对侧高,呈耸肩短颈畸形,左侧肩胛骨内侧与脊柱之间可扪及骨性连接,肩关节功能受限。活动范围:上举约120 °、外展70 °,左手各指活动及血运好。X线片显示左侧肩胛骨发育短小,肩胛盂小而浅平,肩胛骨下角内旋,肩关节向内上方移位,C7横突与左肩胛骨间可见长条形骨样密度影,考虑为左侧先天性肩胛骨高位症并肩椎骨。CT示左侧肩胛骨位置较高,上角平C7椎体水平,下角平T5椎体水平,下角内旋,关节盂较平浅,符合左侧先天性高肩胛症。根据Cavendish分级术前应为Ⅲ级。
1.2 手术方法 手术采用Woodward术式,全麻后患儿俯卧位,消毒、铺巾。自第2颈椎棘突至第10胸椎棘突取脊柱正中纵切口,长约20 cm,逐层切开皮肤、皮下组织。皮下潜行剥离至肩胛骨的内缘,在切口的下端将斜方肌的外侧缘从位于其下的背阔肌上钝性分离,从棘突上锐性分离斜方肌起点的筋膜鞘和大、小菱形肌起点,游离菱形肌和斜方肌使其与前方的胸壁肌肉分离。自外侧牵开游离的肌肉层以显露与肩胛骨上角连接的肩椎骨,自骨膜外剥离肩椎骨后完整切除,同时一并切除肩胛骨内侧缘的部分骨质。提起肩胛冈,切断肩胛骨内上角的肩胛提肌,松解肩胛骨内上角挛缩,肩胛骨活动度好,自骨膜外部分切除肩胛骨内上角,将肩胛骨连同附于其上的肌肉层一起下移,使肩胛冈与健侧肩胛冈处于同一平面,将肩胛骨维持在此矫正位置后,测量两侧肩胛下角平齐并距离脊柱正中等距,切开肋骨骨膜,在第7肋骨背外侧钻骨洞,将肩胛下角用1号可吸收线穿过肋骨骨洞打结固定。直视肩胛骨较平整,将肩胛骨内上角包裹缝合,将斜方肌、菱形肌下拉缝合至低位棘突上。术中进行足够矫正和评估从而避免术后摄片带来的辐射暴露,术后3个月见患儿肩部外观明显改善,抬高的肩胛骨被降低并保持在正常位置,左上肢上举约160 °、外展90 °,功能接近完全恢复,效果满意。根据Cavendish分级术后为Ⅰ级(见图1~8)。

图1 术前X线片见左肩胛骨向内上方移位,C7横突与左肩胛骨间见一长约4 cm的肩椎骨 图2 术前3D重建示左肩胛骨上角平C7椎体,下角平T5椎体
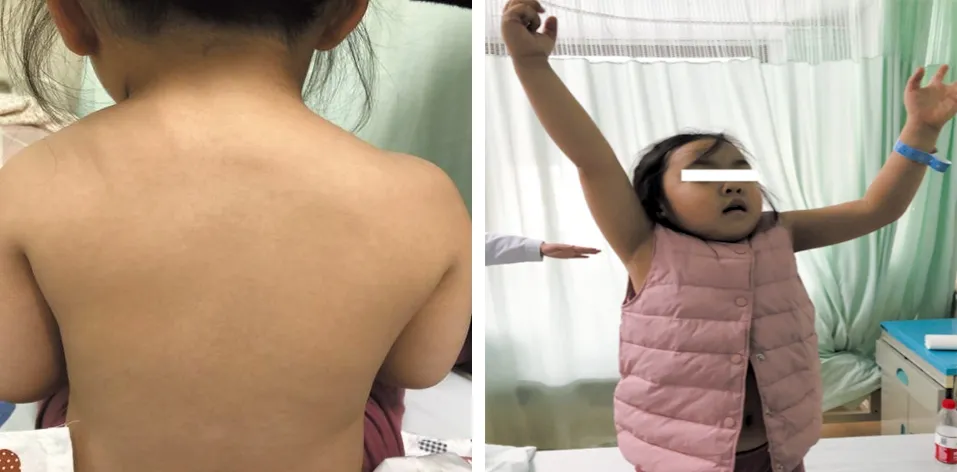
图3 术前患儿肩部外观 图4 术前患儿双肩上举情况

图7 术后3个月患儿肩部外观良好 图8 术后患儿双肩上举情况
2 讨 论
肩胛骨的正常解剖位置位于胸廓外上方,在第2~7肋之间。正常胎儿肩胛骨在妊娠第5周左右开始形成,在第9~12周时向下迁移到正常位置[2],在下移过程中受到阻碍者发为本病。目前关于先天性高肩胛症的确切病因尚不清楚,但存在多种学说,与染色体显性遗传、羊水过多导致子宫内压力增高、肩周肌肉组织缺损、肩胛骨与椎体间存在异常的软骨或骨性连接相关[3]。先天性高肩胛症按Cavenish分级标准[4]可分为以下四级,Ⅰ级:畸形很轻,双侧肩胛骨处在同一水平,穿衣后畸形不明显,外观近乎正常;Ⅱ级:畸形轻微,双侧肩关节几乎处在同一水平,但穿衣后可见畸形;Ⅲ级:畸形中度,患肩高于对侧2~5 cm,畸形容易看出;Ⅳ级:畸形严重,患肩明显高于健侧,肩胛上角与枕骨近乎水平,形成典型的颈蹼。其中Ⅰ级和Ⅱ级属轻度畸形,宜采用保守治疗,如物理治疗和康复运动以防止形成斜颈和维持肩部活动范围。Ⅲ级和Ⅳ级为中、重度畸形,需要手术干预,Ⅲ级临床上目前多采用Woodward术式进行矫正,Ⅳ级应先解决畸形和功能,松解周围挛缩组织的同时切除肩脊椎连接和肩胛冈上方的骨质,但在手术中保留肩峰[5-6]。
手术的目的是矫正畸形和改善肢体功能,Woodward术式是治疗Sprengel畸形最有效的手术方式,其已被广泛认同[7-8]且不会影响患侧肩胛骨发育[9]。该术式的优点为,(1)肩胛骨的剥离范围小、出血少、创伤小;(2)肩关节周围的肌群几乎没有任何破坏,仅是起点的移位,符合生物力学的要求;(3)采用背部正中切口,瘢痕小,效果显著,用于年龄较小的患儿较为理想[10]。
目前对于手术矫正的最佳年龄尚存争议,Woodward建议在3~5岁之间矫正畸形,Cavendish建议不晚于6岁。年龄小于3岁时由于解剖结构不清晰,手术操作难度高的同时风险也大大增加,且肩胛骨软骨成分多,术后其发育趋向不确定,造成手术难以达到理想的效果;此外,患儿年龄小,依从性差,配合度低,术后无法正常地进行康复功能锻练从而影响患肢恢复进度。年龄超过6岁时,畸形发展明显,周围软组织挛缩重,术后改善肢体功能的可能性小,且术中若强行牵拉将肩胛骨下移,会增加并发臂丛神经损伤的可能性。笔者认为,在近4岁时进行矫正畸形的时机最佳,此时肩胛骨解剖结构发育已逐渐成熟,其周围组织的可塑性较高,术后能明显改善肢体功能和外观,疗效相对可观;而且此年龄患儿智能日益增长,配合度高,可有效指导患儿进行主被动的功能锻炼,从而增加患肢外展、上举的幅度,有利于术后功能的恢复。
随着近几年加速康复外科理念的发展,骨科术后快速康复的方法也成为临床研究的热点,术后尽可能早期进行功能锻炼能有效预防关节僵直、组织黏连和肌肉萎缩,提高手术疗效[11]。结合前人研究[12-13]和本院成功诊治先天性高肩胛症的经验,对该病术后系统康复治疗有如下措施:(1)第一阶段(3 d~2周):①术后当天采取患侧卧位,必要时予以沙袋加压,24 h后恢复自主体位;②术后第3天开始下床活动并结合主被动锻炼,以被动锻炼为主的患肢外展、上举活动,上下午各1次,每次10 min;③此阶段忌大幅度活动、外展位外旋和过度后伸,活动最大幅度应以患儿耐受度为宜。(2)第二阶段(3~6周):①此阶段应以主动锻炼为主,并按3 d为一个小周期逐渐增大患肢外展、上举的活动幅度,每天2次,每次30 min;②每天进行手指爬墙和划圈练习。(3)第三阶段(7~12周):①此阶段在逐渐增大肩关节活动范围的同时,可练习上肢肌肉力量,但应避免拎重物;②在第二阶段练习的基础上,增加肱三头肌和小圆肌的上举内旋、内收、完全外展位活动。同时应注意术后前2天不要进行被动锻炼,一是增加疼痛,患儿配合度低;二是术中已广泛松解,此时会增加活动出血;三是可能会使肌肉组织重建缝合处撕裂,导致动力平衡失效。
笔者认为,先天性高肩胛症术后康复锻炼与手术干预同等重要,坚持加速康复外科的理念,完善术后功能康复锻炼计划,使家长共同参与、认真对待,并做到循序渐进、长期规律、定期复查,才能取得理想中的效果。
