Omicron BA.5.2变异株感染住院患者临床特征及炎症指标 对疾病预后的预测作用
2023-09-28黄晓玲代梦莹郭杰洁
刘 欢,黄晓玲,代梦莹,郭杰洁,高 峰
1新疆维吾尔自治区人民医院消化内科,乌鲁木齐 8300002新疆消化系统疾病临床医学研究中心,乌鲁木齐 830000
由新型冠状病毒(severe acute respiratory syn-drome coronavirus 2,SARS-CoV-2)感染引起的COVID-19已导致全球发病率和死亡率显著升高[1-2]。由于SARS-CoV-2不断变异,世界卫生组织(World Health Organization,WHO)根据相关疾病严重程度等因素提出需要关注的变异株(variant of concern,VOC),其中包括Omicron变异株。尽管治疗方式取得了重大进展且通过大规模疫苗接种,重症发生率已明显降低,但快速识别出院内重症风险高的Omicron变异株感染者仍具有重要意义。因此,迫切需要可能的生物标志物预测患者病情进展,在住院患者中早期识别易发展为重症的人群,及时提供有效治疗并合理分配医疗资源。
诸多研究指出,C-反应蛋白(C-reactive protein,CRP)、红细胞沉降率(erythrocyte sedimentation rate,ESR)、中性粒细胞计数、降钙素原(procalcitonin,PCT)、白细胞介素-6(interleukin-6,IL-6)、全身炎症反应指数(systemic inflammatory response index,SIRI)及全身免疫炎症指数 (systemic immune-inflammation index,SII)、单核细胞与淋巴细胞比值(monocyte to lymphocyte ratio,MLR)、中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)及其动态变化(dNLR)、血小板与淋巴细胞比值(platelet to lymphocyte ratio,PLR)等炎症指标可有效预测COVID-19 患者预后[3-4]。对Omicron BA.5.2的侵袭性炎症反应可导致机体多种炎症因子水平发生变化,这与重症患者多器官功能衰竭和预后不良直接相关[2]。因此,本研究对Omicron BA.5.2变异株感染住院患者的临床特征及炎症指标进行分析,筛选可能的预后预测标志物,以期为高危人群早期诊断和治疗提供参考。
1 资料与方法
1.1 研究对象
本研究为回顾性队列研究。研究对象为2022年8月1日—11月30日于新疆维吾尔自治区人民医院住院治疗的Omicron BA.5.2变异株感染患者。纳入标准:(1)符合《新型冠状病毒肺炎诊疗方案(试行第九版)》[5]的诊断标准,核酸检测呈阳性且RT-PCR检测为Omicron BA.5.2感染;(2)就诊前未接受过Omicron感染治疗。排除标准:(1)合并其他病毒引起的上呼吸道感染;(2)年龄<18岁;(3)主要临床资料缺失。
本研究已通过新疆维吾尔自治区人民医院伦理审查(审批号:KY2021052666),并豁免患者知情同意。
1.2 研究方法
收集患者的临床资料,包括主要临床特征、实验室检测等。其中临床特征包括年龄、性别、入院前症状出现时间、入院时的疾病严重程度、住院时间及合并基础疾病[包括高血压、糖尿病、心脏病(冠心病、心肌病、心律失常、慢性心力衰竭)、肾脏病(急慢性肾病)、肺部疾病(慢性支气管炎、支气管哮喘、慢性阻塞性肺疾病、肺癌)、病毒性肝炎、脑部疾病(脑梗塞、脑出血、脑肿瘤)、恶性肿瘤和自身免疫性疾病]等;实验室检测均于入院当天完成样本采集,指标包括CRP、ESR、IL-6、PCT、白蛋白、球蛋白、D-二聚体、肌酸激酶、肌钙蛋白T(troponin T,TnT)、肌钙蛋白Ⅰ(troponin Ⅰ,TnⅠ)、白细胞计数、淋巴细胞计数、单核细胞计数、中性粒细胞计数、血小板计数、NLR、dNLR、SII、SIRI、PLR、MLR。
根据《新型冠状病毒肺炎诊疗方案(试行第九版)》[5]中疾病严重程度标准将患者分为:(1)轻型:以上呼吸道感染为主要表现,如咽干、咽痛、咳嗽、发热等。(2)普通型:持续高热时间>3 d和/或咳嗽、气促等,但呼吸频率(respiratory rate,RR)<30次/min、静息状态下吸空气时指氧饱和度>93%。影像学检查可见特征性COVID-19表现。(3)重型:成人符合下列任意一条且不能以COVID-19以外其他原因解释:①出现气促,RR≥30次/min;②静息状态下,吸空气时指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mm Hg(1 mm Hg=0.133 kPa);④临床症状进行性加重,肺部影像学检查示 24~48 h内病灶明显进展>50%。(4)危重型:符合以下情况之一者:①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其他器官功能衰竭需 ICU 监护治疗。
所有患者在住院期间每日收集咽拭子标本进行SARS-CoV-2 PCR复检。出院标准为连续3 d未出现明显发热症状且RT-PCR检测为阴性,按照《新型冠状病毒肺炎诊疗方案(试行第九版)》[5]对所有患者进行治疗。
通过新疆维吾尔自治区人民医院计算机数据库收集炎症指标,评估轻型、普通型、重型和危重型患者各项炎症指标之间的差异,分析疾病严重程度相关危险因素,筛选对疾病预后有预测作用的炎症指标。
1.3 统计学处理
采用 SPSS 25.0软件进行统计学分析,符合正态分布的连续变量以均数±标准差表示,不符合正态分布的变量以中位数(四分位数)表示,两组间比较采用Mann WhitneyU检验或Wilcoxon秩和检验,多组间比较采用Kruskal WallisH检验;采用二元Logistic回归法筛选与疾病严重程度相关的炎症指标;采用多因素Logistic回归法分析各指标与疾病预后的相关性;采用受试者工作特征(receiver operator characteristic,ROC)曲线分析各指标对疾病严重程度和预后的诊断价值;以P<0.05 为差异具有统计学意义,针对具有统计学差异的因素,重新调整检验水准(α)进行两两比较,以P<0.01为差异具有统计学意义。
2 结果
2.1 一般临床资料
共纳入3006例Omicron BA.5.2感染患者,其中男性1522例(50.63%),女性1484例(49.37%);平均年龄(58.72±18.01)(14~96)岁;根据疾病严重程度分为轻型1232例(40.98%)、普通型1580例(52.56%)、重型128例(4.26%)、危重型66例(2.20%)。
各组在合并基础疾病(心脏病、糖尿病、高血压、肾脏病、肺部疾病、恶性肿瘤、脑部疾病、病毒性肝炎和自身免疫性疾病)方面均具有显著性差异(P均<0.01),重型患者均为合并有基础疾病的人群;1329例(44.21%)出现发热症状,其中166例(5.52%)发热持续时间>10 d;1719例(57.19%)出现厌食、恶心或呕吐等症状,21例(0.70%)出现腹痛、腹泻症状;住院期间死亡74例(2.43%)[危重型46例(63.01%)、重型19例(26.03%)、普通型7例(9.60%)、轻型2例(2.74%)],死亡患者年龄均>50岁,其中≥70岁患者占比75.68%(56/74),所有死亡患者均合并基础疾病;各组在年龄、血氧饱和度、CRP、ESR、IL-6、PCT、白蛋白、球蛋白、D-二聚体、肌酸激酶、TnT、TnⅠ、白细胞计数、淋巴细胞计数、单核细胞计数、中性粒细胞计数、血小板计数、NLR、dNLR、SII、SIRI、PLR、MLR、住院天数等方面均具有显著性差异(P均<0.05),见表1。
2.2 Omicron BA.5.2感染住院患者疾病严重程度影响因素分析
筛选单因素分析中组间差异具有统计学意义的指标,剔除相互影响的指标,最终以年龄、住院天数、血氧饱和度、CRP、ESR、IL-6、PCT、白蛋白水平、球蛋白水平、D-二聚体、肌酸激酶、TnT、TnⅠ、dNLR、NLR、SII、SIRI、PLR、MLR等19项指标为自变量,以轻型+普通型、重型+危重型为因变量进行二元Logistic回归分析,结果显示CRP与疾病严重程度呈显著正相关(P=0.002),白蛋白水平与疾病严重程度呈显著负相关(P<0.001)(表2)。

表 1 3006例Omicron BA.5.2感染住院患者一般资料比较
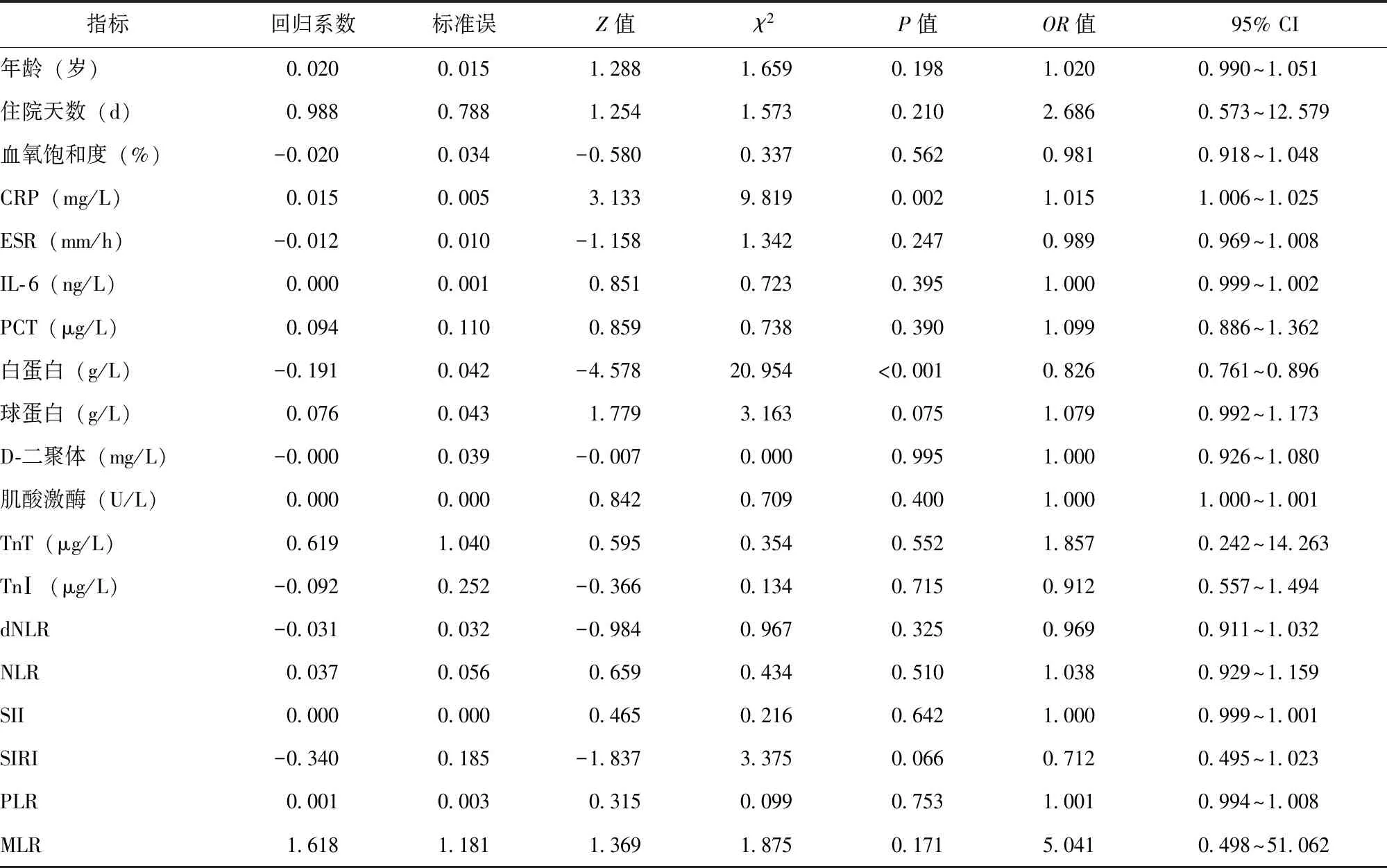
表 2 3006例Omicron BA.5.2住院患者疾病严重程度影响因素分析
2.3 Omicron BA.5.2感染住院患者疾病预后影响因素分析
以年龄、住院天数、血氧饱和度、CRP、ESR、IL-6、PCT、白蛋白、球蛋白、D-二聚体、肌酸激酶、TnT、TnⅠ、dNLR、NLR、SII、SIRI、PLR、MLR等19项指标为自变量,以死亡/存活作为因变量进行多因素Logistic回归分析,结果显示CRP、SIRI与疾病预后呈显著正相关(P=0.027,P=0.025),SII与疾病预后呈显著负相关(P=0.021)(表3)。
2.4 Omicron BA.5.2感染住院患者疾病严重程度诊断预测模型
针对合并基础疾病、年龄、血氧饱和度、CRP、ESR、IL-6、PCT、白蛋白、球蛋白、D-二聚体、肌酸激酶、TnT、TnⅠ、dNLR、NLR、SII、SIRI、PLR、MLR共19项指标绘制ROC并计算曲线下面积(area under the curve,AUC),用于判断其对于轻型+普通型、重型+危重型疾病严重程度分组的诊断价值,其中 CRP、IL-6、D-二聚体、NLR对应的AUC均>0.70,对疾病严重程度分型的诊断预测价值较高(表4,图1)。
2.5 Omicron BA.5.2感染住院患者疾病预后预测模型
针对合并基础疾病、年龄、血氧饱和度、CRP、ESR、IL-6、PCT、白蛋白、球蛋白、D-二聚体、肌酸激酶、TnT、TnⅠ、dNLR、NLR、SII、SIRI、PLR、MLR共19项指标绘制ROC曲线并计算AUC,用于判断其对于死亡或存活疾病预后的预测价值,其中CRP、IL-6、PCT、D-二聚体、TnT、TnⅠ、NLR、SII、PLR、MLR对应的AUC均>0.70,对于死亡或存活疾病预后的预测价值较高(表5,图2)。
3 讨论
SARS-CoV-2是一种正链RNA病毒,病毒复制依赖于RNA依赖性RNA聚合酶(RNA-dependent RNA polymerase,RdRp),缺乏校对能力,在每个复制周期中或在给定的复制环境中会自然产生大量突变[6]。飞沫和接触被认为是SARS-CoV-2的主要传播途径[7],其中Omicron变异株较其他变异株更易传播,目前已成为全球流行的主要毒株[8-9],给预防和控制病毒感染带来了极大挑战。2022年8月—11月新疆乌鲁木齐市大规模传播的SARS-CoV-2经基因测序证实为Omicron BA.5.2变异株,其临床表现为发烧、咳嗽和呼吸困难,部分患者可进展为急性呼吸窘迫综合征和败血性休克,该进展可能与病毒感染诱导多种促炎因子和炎性标志物释放增加有关,如肿瘤坏死因子、IL-6、粒细胞集落刺激因子、γ-干扰素等,而高水平的炎症因子及炎症指标表达与疾病进展相关[10],因此,本研究对Omicron BA.5.2变异株感染住院患者临床特征进行分析,并筛选具有预后预测价值的炎症指标。

表 3 3006例Omicron BA.5.2感染住院患者疾病预后影响因素分析
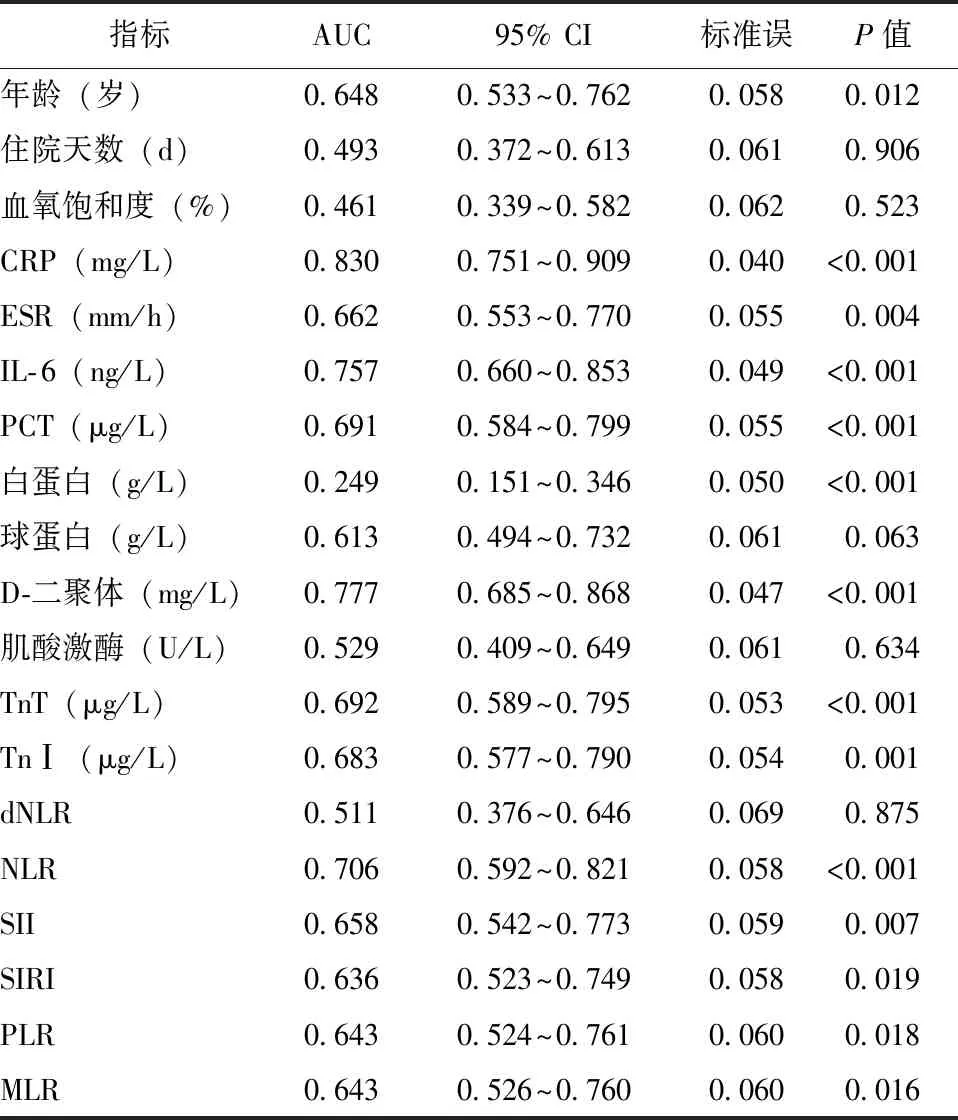
表 4 3006例Omicron BA.5.2感染住院患者疾病严重程度 诊断预测价值

图 1 炎症指标预测Omicron BA.5.2感染住院患者疾病严重程度的受试者工作特征曲线

表 5 3006例Omicron BA.5.2感染住院患者疾病 预后预测价值

图 2 炎症指标预测Omicron BA.5.2感染住院患者疾病预后的受试者工作特征曲线
本研究结果显示,不同疾病严重程度患者的年龄、血氧饱和度、CRP、ESR、IL-6、PCT、白蛋白、球蛋白、D-二聚体、肌酸激酶、TnT、TnⅠ、白细胞计数、淋巴细胞计数、单核细胞计数、中性粒细胞计数、血小板计数、dNLR、NLR、SII、SIRI、PLR、MLR均具有显著性差异,与既往报道相符[11]。总病死率为2.43%,89.04%的死亡患者为重型或危重型,分析原因可能是由基础疾病引起并发症的发生,该比例低于既往报道[12-14],可能与大规模疫苗接种及治疗方案提高有关,且SARS-CoV-2变异过程中导致重症的患者比例也有所下降。
尽管如此,尽早发现高死亡风险患者对于合理分配医疗资源和及时有效治疗仍具有重要意义。最新研究表明,先天性免疫和适应性免疫在COVID-19感染期间受损[15-17]。COVID-19与多种促炎因子水平升高相关,COVID-19感染患者的免疫学变化以淋巴细胞减少、淋巴细胞刺激和失调、粒细胞和单核细胞畸变为主要特征,重症患者中性粒细胞比例显著升高,而嗜酸性粒细胞、嗜碱性粒细胞和单核细胞比例降低[18-19]。此外,既往研究表明,dNLR、NLR、SII、SIRI、PLR、MLR与COVID-19感染患者的预后具有相关性[20-22],COVID-19患者的中性粒细胞升高而淋巴细胞降低,血小板可产生炎症因子,具有调节免疫和炎症的重要作用。因此,白细胞亚群、血小板衍生物、dNLR、NLR和SII可能是Omicron BA.5.2感染的相关预测参数。本研究结果提示CRP、IL-6、D-二聚体、NLR预测疾病严重程度的诊断价值较高,CRP、IL-6、PCT、D-二聚体、TnT、TnⅠ、NLR、SII、PLR、MLR预测死亡或存活情况的诊断价值较高。同时,上述指标均可在患者就诊时通过血液学检查快速获得结果,这提示结合上述指标的综合评估模型可用于早期识别Omicron BA.5.2变异株感染住院患者中的高危人群。
本研究局限性:(1)死亡人数有限,可能降低建立预测模型时的有效性并增加过度拟合的风险;(2)未检测炎症指标的动态变化;(3)未进一步评估不同治疗方案对结局的影响,可能对研究结果产生一定的干扰。
本研究纳入的研究对象均为Omicron BA.5.2感染住院患者,而其入院时可能处于疾病的不同阶段,且住院患者中合并基础疾病比例较高,存在较多混杂因素影响研究结果。尽管并发症作为混杂因素可能对本研究结果有所影响,但在实际临床工作中需要结合基础疾病及预测指标对高危人群进行筛选。因此,不同疾病严重程度的Omicron BA.5.2变异株感染住院患者临床特征存在显著差异,结合CRP、IL-6、PCT、D-二聚体、TnT、TnⅠ、NLR、SII、PLR、MLR的预测模型可早期识别Omicron BA.5.2变异株感染住院患者中的高危人群,及时进行早期诊断和治疗。
作者贡献:刘欢负责论文设计、数据统计及论文撰写;代梦莹负责收集、整理临床资料及患者随访;郭杰洁负责数据整理、统计、分析;黄晓玲、高峰负责论文设计、实施及修订。
利益冲突:所有作者均声明不存在利益冲突
