基于NordicICE 三维立体ROI 法研究鼻咽癌放疗后颞叶脑白质灌注损伤
2023-09-22阳腾飞邱士军
胡 芳,曾 童,王 力,阳腾飞,周 廷,林 赞,邱士军,曹 勇,吴 涛
1.湘南学院医学影像检验与康复学院医学影像人工智能湖南省重点实验室,湖南 郴州 423000;2.湘南学院附属医院郴州市认知相关脑疾病预警技术研发中心,湖南 郴州 423000;3.广州中医药大学第一附属医院影像科,广东 广州 510415;4.南方医科大学南方医院影像科,广东 广州 510515;5.湘南学院第一附属医院影像医学中心,湖南 郴州423000
鼻咽癌是我国华南地区男性第3 位高发肿瘤,发病率高达(10~15)/10 万[1]。放射治疗(放疗)是鼻咽癌首选和最有效的方法。放疗时靶区剂量覆盖无法避开靶区附近脑组织,如颞叶、脑干等,因此,放疗后以双侧颞叶为代表的靶区附近脑组织损伤一直是鼻咽癌晚期患者放疗后的主要并发症之一,且其潜伏期较长[1]。目前,流行的调强放疗技术虽对减少颞叶及脑干的放射剂量起到了重要作用,但实际并未显著降低放射性脑坏死的发生率[2]。颞叶等脑组织损伤可严重影响患者的生活质量,从而带来一系列不良社会效应。
动物实验研究证实,头颈部肿瘤放疗后常规MRI 显示正常的脑白质存在微观病理损伤,早期的重要特征是血管损伤并影响血流动力学[3]。动态磁敏感对比增强成像(dynamic susceptibility contrastenhanced perfusion-weighted imaging,DSC-PWI)是脑灌注研究的经典方法,可获得多个灌注参数图和参数值,从而全面评估脑血流动力学情况。有学者对此进行了相关研究[4-6],但均采用了1.5 T MRI 仪,研究范围较局限,数据分析方法简单,多使用自带的后处理软件采用传统的二维ROI 法,且结果并不一致。因此,本研究基于新的数据分析软件NordicICE(v4.0.3)使用基于三维立体ROI 法分析3.0 T MRI DSC-PWI在监测鼻咽癌放疗前后靶区附近脑白质血管的微观病理改变,以期进一步证实放射性脑损伤的发病机制,为放射性脑损伤的早期诊断及干预治疗提供影像学资料。
1 资料与方法
1.1 一般资料
收集2015 年1 月至2016 年3 月期间在湘南学院第一附属医院(郴州市第一人民医院)经鼻咽镜活检确诊的鼻咽癌患者38 例,其中首次放疗后25 例,无放疗史13 例。本研究获医学伦理学委员会批准(科研第〔2017005〕号)。患者均签署知情同意书。
纳入标准:①无鼻咽癌颅内侵犯;②颅内无肿瘤性病变;③颅内无血管性病变;④无严重的系统性疾病,如心脏病、糖尿病等;⑤常规MRI 平扫示颅内无脑部梗死灶、软化灶及其他占位性病变等;⑥无肝、肾等重要脏器疾病;⑦汉族;⑧右利手;⑨顺产。排除标准:图像采集及后处理过程中不合格者。
将无放疗史13 例鼻咽癌患者作为放疗前控制组(pre-radiotherapy control group,PC)。首次放疗后25 例又分为急性反应期(acute reaction period,ARP)组13 例,即首次放疗后0~6 个月的患者;延迟反应期(delayed reaction period group,DRP)组12 例,即首次放疗后7~24 个月的患者。
1.2 仪器与方法
ARP 组与DRP 组的放化疗方案类似,采用头颈联合野三维调强适形放射治疗,鼻咽部放射总剂量为66~68 Gy,分割次数为32~33 次。所有患者在放疗前中后均接受诱导化疗,同步化疗和辅助化疗方案,主要化疗药物为顺铂、多西他赛、紫杉醇等。
采用GE Signa HDXT 3.0 T MRI 扫描仪和8 通道头颈联合线圈采集图像。扫描序列及参数:①常规序列轴位T2-FLAIR,TR/TE/IR 9 000 ms/120 ms/2 100 ms,层厚/层距5 mm/1 mm;②采集3D BRAVO T1结构像,TR 8.1 ms,TE 3.2 ms,翻转角150°,层数128 层,层厚1.2 mm,分辨率256×256,视野24 cm×24 cm,扫描时间3 min 3 s,激励次数1 次;③DSC-PWI,采用多层采集方式,TR 1 500 ms,TE 144 ms,矩阵128×128,翻转角90°,视野240 mm×240 mm,层厚5 mm,层距1 mm。对比剂为钆双胺注射液,采集4 幅图像观察图像无畸变后,使用高压注射器经肘前静脉团注对比剂,剂量0.2 mmol/kg 体质量,流率4 mL/s,后以相同流率注射20 mL 生理盐水冲洗导管。
1.3 图像分析及处理
由2 名有经验的MRI 诊断医师观察图像,共同确定双侧颞叶白质及其余脑实质内有无异常信号。T1结构像和DSC-PWI 的原始数据后处理在NordicICE(v4.0.3)软件上进行,处理步骤如下:①输入DSC-PWI 原始图像;②利用软件自动设定TIC 的基线范围和扫描最后时相;③选择标准化脑血流量(normalized CBF,nCBF)和标准化脑血容量(normalized CBV,nCBV)值;④降低噪声;⑤时间平滑,降低噪声和动态信号中异常信号的影响,提高曲线拟合过程的质量;⑥头动校正;⑦以两腔室模型为基础,计算出反映血管通透性和血管内外间隙容积的各种参数,并重建各种参数图,包括nCBF 图、nCBV 图、平均传输时间(mean transit time,MTT)图和达峰时间(time to peak,TTP)图(图1a~1d);⑧空间平滑;⑨保存NIFTI 格式图像;⑩输入T1结构像原始图像,转换保存为NIFTI 格式;重采样T1结构像,使之与DSC-PWI 图像配准;在配准后的T1像上设置ROI,于大脑脚层面(显示颞叶白质最大层面)设置双侧颞叶白质和大脑脚ROI,选择球形立体ROI,约89 个像素,设置时选取脑白质区域,尽量避开灰质和脑沟。为了对照,在远离颞叶的双侧侧脑室后角后侧枕叶白质内各设置1 个ROI(图1e,1f)。用软件批处理提取5 个ROI 的nCBV、nCBF、MTT、TTP值用于统计分析。

图1 动态磁敏感对比增强成像(DSC-PWI)灌注及ROI 设置图 注:图1a 为标准化脑血流图,图1b 为标准化脑血流量图,图1c 为平均传输时间图,图1d 为达峰时间图,图1e为双侧颞叶白质和大脑脚ROI 选取示意图,图1f 为双侧枕叶白质ROI 选取示意图
1.4 统计学方法
2 结果
常规序列观察显示2 例患者颞叶坏死,1 例额部有金属异物排除。数据处理过程中未见不符合处理标准的数据。
2.1 3 组一般资料比较(表1)

表1 3 组一般资料比较
3 组患者性别、年龄和受教育程度比较,差异均无统计学意义(均P>0.05)。
2.2 3 组nCBF 值比较(表2)
表2 nCBF 值组间差异统计结果()
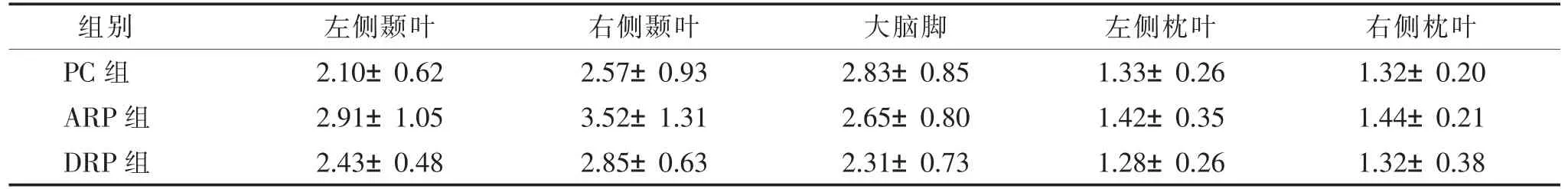
表2 nCBF 值组间差异统计结果()
注:nCBV 为标准化脑血容量,PC 为放疗前控制组,ARP 为急性反应期,DRP 为延迟反应期。
ARP 组左侧颞叶和右侧颞叶白质ROI 的nCBF值较PC 组均显著升高(P=0.011、0.022),其余3 个ROI 组间差异均无统计学意义(均P>0.05)。DRP 组5 个ROI 与其他2 组组间差异均无统计学意义(均P>0.05)。
2.3 3 组nCBV 值比较(表3)
表3 nCBV 值组间差异统计结果()
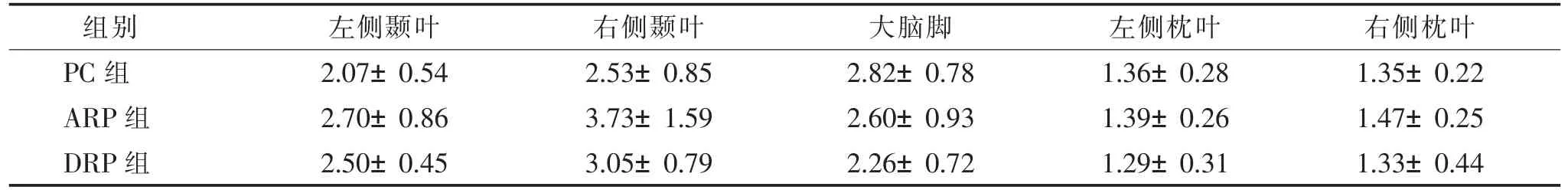
表3 nCBV 值组间差异统计结果()
注:nCBV 为标准化脑血流量,PC 为放疗前控制组,ARP 为急性反应期,DRP 为延迟反应期。
ARP 组左侧颞叶和右侧颞叶白质ROI 的nCBV值较PC 组均显著升高(P=0.017、0.021),其余3 个ROI 组间差异均无统计学意义(均P>0.05)。DRP 组5 个ROI 与另2 组组间差异均无统计学意义(均P>0.05)。
2.4 3 组MTT 值比较(表4)
表4 MTT 值组间差异统计结果(s,)

表4 MTT 值组间差异统计结果(s,)
注:MTT 为平均传输时间,PC 为放疗前控制组,ARP 为急性反应期,DRP 为延迟反应期。
DRP 组左侧颞叶白质ROI 的MTT 值较ARP 组显著升高(P=0.022),其余4 个ROI 的MTT 值组间差异无统计学意义(均P>0.05)。PC 组5 个ROI 与其他2 组组间差异均无统计学意义(均P>0.05)。
2.5 3 组TTP 值比较(表5)
表5 TTP 值组间差异统计结果(s,)
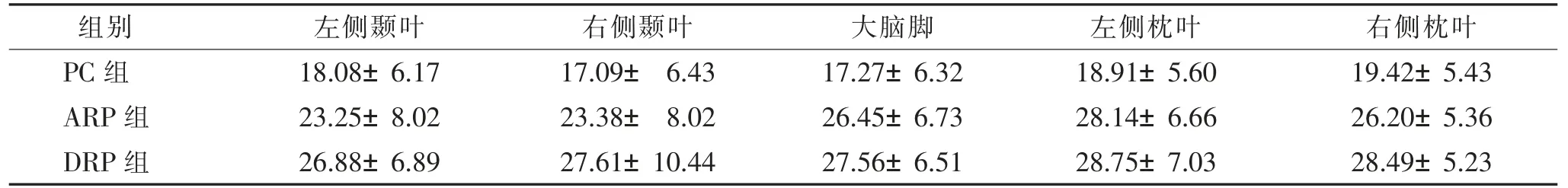
表5 TTP 值组间差异统计结果(s,)
注:TTP 为达峰时间,PC 为放疗前控制组,ARP 为急性反应期,DRP 为延迟反应期。
DRP 组5 个ROI 的TTP 值较PC 组均显著升高(均P<0.05);ARP 组的大脑脚和双侧枕叶的TTP 值均较PC 组明显升高(均P<0.05),双侧颞叶白质ROI 两者差异不明显(均P>0.05);ARP 组和DRP 组组间5 个ROI 的差异均无统计学意义(均P>0.05)。
3 讨论
脑白质的血流量与血管的功能和血-脑脊液屏障的完整性密切相关。研究表明,动物颅脑经放射线照射后,首先出现血管受损伤表现,包括小血管扩张及血管内皮细胞和基底膜损伤表现,如内皮细胞空泡形成、上皮细胞肿胀乃至凋亡、基底膜增厚等[7-8]。颅脑经放射线照射后的另一重要特征是神经炎症反应,促炎症反应蛋白释放增加为其重要内容[9],这些改变会激发血管壁玻璃样变性、腔内微血栓形成等,进而改变血管结构,导致血-脑脊液屏障破坏和血管通透性增高,血管源性水肿随即出现,血流动力学也可能受到影响[10],而脱髓鞘等神经组织损伤则晚于或伴随于血管损伤[7-8]。这种微观结构损伤可持续较长时间,若血管损伤不能修复且进一步发展,最终将导致脑组织缺血缺氧而发生液化性坏死,这已得到放射性脑病的病理检查证实,此阶段病变可通过传统影像检查发现[11]。因此,放疗后有必要对放疗靶区附近脑组织微循环进行研究。
MRI 灌注加权成像为研究脑组织微观结构和循环提供了可能。DSC-PWI 可以观察组织微血管分布和毛细血管期血流灌注信息,表现为T1WI 信号增强或T2WI 信号减弱,与灌注强度呈正比[12],可利用不同的数学模型计算出各种灌注参数,如相对脑血流量(relative cerebral blood flow,rCBF)、相对脑血容量(relative cerebral blood Volume,rCBV)、MTT 和TTP 等,用于评价组织、器官的血流灌注情况。rCBF被认为是目前预测脑组织存活状态最佳的灌注指标;rCBV 与组织灌注及微血管分布间存在良好的相关性。也有研究认为,TTP 和MTT 是显示脑灌注损伤最敏感的指标[13]。DSC 灌注方法利用外源性对比剂的强T2*效应计算灌注参数,3.0 T MRI 的T2*值小,因此采集分析DSC-PWI 各项参数较1.5 T MRI更具优势。
本研究发现,在急性反应期,靶区附近双侧颞叶的nCBF 和nCBV 值较放疗前均升高,较远的区域无明显改变,而迟发反应期双侧颞叶白质的nCBF 和nCBV 值与放疗前相比差异均无统计学意义。说明放射线早期即引起了放疗靶区附近脑组织血管损伤,局部组织过度灌注,以往已有研究[14]证实了这一点。分析可能是急性炎症活动导致,血管壁内因炎症的调节作用,刺激血管周围的细胞分泌大量的血管活性因子,如氮氧化合物、细胞激酶调节因子及肿瘤坏死因子-α(TNF-α)等,这些因子能够调节脑血管的节律,导致血管扩张灌注增加[15],从而表现为CBF和CBV 值增加[16-17]。动物实验研究表明,小鼠颅脑放射线照射后,潜伏期脑白质血管扩张是普遍存在的[18-19],同时电镜观察到脑血管内皮细胞损伤、基底膜缩短及密度减低,血-脑脊液屏障通透性增高。此外,脑组织照射后早期即能检测到各种相关的炎症细胞因子,如肿瘤坏死因子(TNF)、白介素1(IL-1)等,炎症反应可引起机体组织血管扩张,从而间接导致灌注增加。
既往有研究利用1.5 T MRI 分析鼻咽癌放疗后放射性脑病颞叶损伤的DSC-PWI 特点,发现放疗后0~6 个月常规MRI 检查显示阴性的颞叶脑白质rCBF 明显降低,随着时间推进,rCBF 改变呈动态过程[17]。王继民等[5]利用磁共振动脉自旋标记成像分析了首次放疗后的鼻咽癌患者双侧颞叶脑白质CBF的变化,发现放疗结束后CBF 显著下降,随后逐渐上升,6 个月后仍略低于正常颞叶白质。李洲等[6]也得出相似结论。本研究与以上研究不尽一致,可能与数据采集设备和分析方法及患者差异有关,有待进一步研究证实。
本研究还发现,放疗后患者在急性反应期距离放疗靶区较近的双侧颞叶白质TTP 值与放疗前比较,差异均无统计学意义,而较远的2 个枕叶和大脑脚白质TTP 值与放疗前相比明显延长。在迟发反应期则5 个ROI 的TTP 值均较放疗前显著延长,与急性反应期相比,差异无统计学意义。TTP 的延长代表了对比剂流经的血管通路阻力增加。本研究说明,放射线早期即引起了对比剂血管通路的阻力增加,且随着时间延长,阻力呈持续上升趋势,反映了放射性脑损伤局部微循环血流动力学的障碍。分析这可能是由于放射线引起颈部及鼻咽部肿瘤放疗靶区及周边组织血管的内膜增生、血流变缓的结果。此前多项研究也证实,鼻咽癌放疗后患者颈部血管损伤,颈动脉斑块形成率远高于正常对照组[20],在迟发反应期出现颈动脉狭窄,发生率高达78.9%[21],这可能解释放疗后患者脑白质TTP 普遍延长的现象[22],与本研究一致。
本研究中,放疗靶区附近双侧颞叶白质的MTT值在急性反应期和迟发反应期较放疗前差异均无统计学意义,仅左侧颞叶在迟发反应期较急性期的MTT 值明显延长。MTT 延长表明血液在局部组织内停留时间较长,多数是由于病变组织微循环不畅造成的。说明在急性反应期,放疗靶区附近的脑白质微循环通畅程度无明显影响,随着时间延长,微循环受阻不通畅。
综上所述,放疗靶区附近脑白质微循环在放疗后早期即发生了变化,呈过度灌注状态,血管通路的阻力开始增加,但局部组织微循环尚通畅。随着时间窗延长,其过度灌注状态有所恢复,但微循环逐渐受阻,血管通路的阻力进一步增加。离放疗靶区较远的脑组织血管通路在放疗后早期阻力增加,随着时间延长未见恢复。本研究进一步支持了放射性脑损伤的血管损伤学说。
