维持性血液透析患者营养不良风险列线图模型及在线计算器的构建与验证研究
2023-09-12刘雪琴刘晓辉平智广
刘雪琴,刘晓辉,平智广
(1.新乡医学院三全学院护理学院,河南 新乡 453513;2.河南省中医院,河南 郑州 450002;3.郑州大学公共卫生学院,河南 郑州 450001)
维持性血液透析 (maintenance hemodialysis,MHD)是目前临床应用最广泛、最易被医患接受的肾脏替代治疗方式[1],但维持性血液透析仅能代替部分肾脏功能,长此以往,有用的营养成份也会伴随透析机从体内流失,严重影响了患者的营养状态[2]。营养不良在维持性血液透析患者中普遍存在[3-4],中国慢性肾脏病营养治疗临床实践指南(2021)指出,我国血液透析患者营养不良患病率为30.0%~66.7%[5]。营养不良可进一步诱发炎症、感染、心脑血管系统疾病等并发症,严重影响患者生存质量。本研究旨在构建维持性血液透析患者营养不良风险预测列线图模型及在线计算器,便于依据危险因素进行科学防控和精准施策,也为维持性血液透析患者营养不良早期风险筛查提供循证支持。
1 对象与方法
1.1 研究对象
1.1.1 模型构建组 选取2022 年3—7 月于河南省2 所三级甲等医院行维持性血液透析治疗的患者。纳入标准:(1) 透析时间≥3 个月;(2) 病例资料完整,自愿参与此次研究;(3)没有药物依赖及严重残疾。(4)有自主意识,语言表达清晰。排除标准:(1)严重器质性疾病,无法参与调查研究的患者;(2)最近半月出现严重感染、伴有消耗性疾病;(3)伴有免疫性疾病或使用免疫抑制剂或近期有手术创伤或有重大外伤史者。
1.1.2 模型验证组 选取2022 年7—10 月河南省某三级甲等医院行维持性血液透析治疗的患者,纳排标准同模型构建组。
1.1.3 样本量计算 本研究经过前期德尔菲专家函询论证共纳入35 项备选因素,经前期小样本调查测得调查医院维持性血液透析患者营养不良发生率为48%(12/25),且考虑到10%样本可能不符合要求,因此本研究模型构建所需的最小样本量为5×35÷(1-0.48)÷(1-0.1)≈374 例[6],结合实际情况,本研究实际纳入了457 例患者,其中模型构建组320 例,验证组137 例。
1.2 方法
1.2.1 研究工具 根据前期文献回顾及专家函询构建“维持性血液透析患者营养不良影响因素问卷调查表”,主要包括以下内容。(1)一般人口学特征:性别、年龄、居住地、文化程度、主要照护者、家庭年人均收入、住院医疗费用形式、是否规律锻炼。(2)透析相关因素:透析月龄、透析频率、透析充分性(Kt/v值)、血管通路。(3)疾病相关因素:原发病、合并症个数、每周使用促红细胞生成素频率、抑郁自评量表(Self-rating Depression Scale,SDS)。(4)营养相关测量指标:握力、体质量指数(body mass index,BMI)、上臂围 (arm circumference,AC)、上臂肌围(arm muscle circumference,AMC)、肱三头肌皮褶厚度(triceps skin fold,TSF)。(5)实验室检查:包括血清白蛋白(serum albumin,Alb)、血红蛋白(hemoglobin,Hb)、血肌酐(serum creatinine,Scr)、尿酸(uric acid,UA)、尿素(urea,Ur)、甘油三酯(triglyceride,TG)、胆固醇 (cholesterol,TC)、甲状旁腺激素(parathyroid hormone,PTH)、血磷(serum phosphorus,P)、血钾(serum kalium,K)、血钙(serum calcium,Ca)、超敏C反应蛋白(high sensitivity C-reactive protein,hs-CRP),取患者最近一次检验结果,至少为2 个月内的结果。(6)膳食状况:包括每天每kg 体质量能量(daily energy intake,DEI)、每天每kg 体质量蛋白摄入量(daily protein intake,DPI),使用3 d 饮食记录法进行饮食调查[7]。其中性别、年龄、体质量指数、文化程度、主要照顾者、家庭人均年收入、医疗支付方式、居住地、规律锻炼、透析充分性、血管通路、原发病、促红细胞生成素使用频率、每天每kg 体质量蛋白质摄入采用分类变量进行统计分析,其余变量采用连续性变量进行统计分析。
1.2.2 营养不良诊断 采用改良定量主观整体评估(Modified Quantitative Subjective Global Assessment,MQSGA)量表评估患者营养状况[5]。该量表共包含7个项目。量表总分为7~35 分,得分>10 分诊断为营养不良,得分越高则营养状况越差。
1.2.3 资料收集 成立研究小组进行问卷调查,前期对小组成员进行培训。所有研究对象签署知情同意书并在研究者统一指导下填写相关量表,填写完毕后当场收回。调取患者电子病历信息填写问卷中相关内容。
1.2.4 统计学方法 采用Excel 软件双人录入数据,使用SPSS 22.0 及R 4.2.1 软件进行统计分析。计量资料符合正态分布则采用均数±标准差,独立样本t 检验进行组间对比;不符合正态分布计量资料采用中位数、四分位数表示,采用秩和检验进行组间比较。计数资料采用频数、百分比表示,组间比较采用卡方检验。单因素分析有统计学意义的变量(P<0.05)纳入多因素分析,确立独立危险因素(P<0.05)。采用R 软件、DynNom、regplot 程序包绘制营养不良风险列线图模型。绘制受试者工作特征曲线(Receiver sleep quality Index,ROC),计算曲线下面积(Area Under the Cure,AUC)。检验水准α=0.05,Hosmer-Lemeshow 拟合优度检验评价模型拟合效果。利用R软件中的shiny、shinydashboard、survival 及regplot进行维持性血液透析患者营养不良风险预测在线计算器开发。
2 结果
2.1 模型构建组与验证组维持性血液透析患者基线资料 建模组共纳入320 例研究对象,验证组共纳入137 例研究对象,建模组中男性189 例(59.1%),女性131 例(40.9%),验证组中男性78 例(57.0%),女性59 例 (43.0%),2 组性别差异无统计学意义(P=0.672);建模组中60 岁以下178 例(66.6%),60岁及以上142 例(44.4%),验证组中60 岁以下66 例(48.2%),60 岁及以上71 例(51.8%),2 组患者年龄差异无统计学意义(P=0.144);建模组中文化程度为初中及以下151 例(47.2%),高中或大专134 例(41.9%),大学及以上35 例(10.9%),验证组中文化程度为初中及以下73 例(53.3%),高中或大专55 例(40.1%),大学及以上9 例(6.6%),2 组患者文化程度差异无统计学意义(P=0.259)。
2.2 维持性血液透析患者营养不良发生率 模型构建组患者营养不良发生率为50.63%(162/320)。模型验证组患者营养不良发生率为52.55%(72/137),整体样本营养不良发生率为51.2%(234/457)。
2.3 维持性血液透析患者营养不良单因素Logistic 回归分析 以患者是否发生营养不良为因变量,影响因素为自变量进行Logistic 单因素分析,P<0.05 为差异有统计学意义。结果表明:性别、年龄、文化程度、是否规律锻炼、透析月龄、透析充分性、原发病、合并症个数、肱三头肌皮褶厚度、握力水平、血清白蛋白、血红蛋白、尿素、血肌酐、血磷、血钾、超敏C 反应蛋白、抑郁评分、每天每kg 体质量能量摄入量、每天每公斤体重蛋白质摄入量是患者发生营养不良的影响因素,见表1。
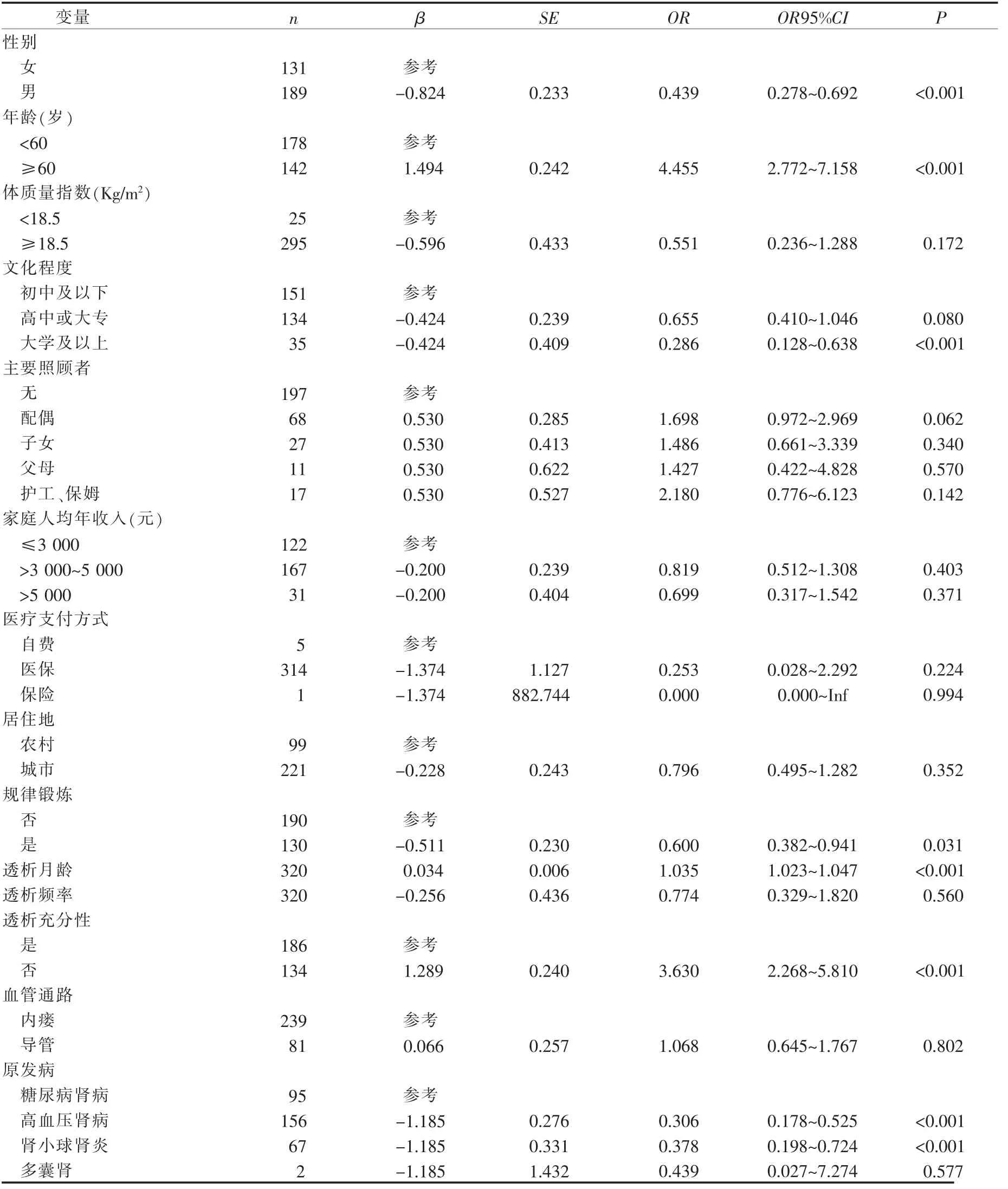
表1 维持性血液透析患者发生营养不良的单因素Logistic 回归分析
2.4 维持性血液透析患者营养不良的多因素Logistic 分析 单因素Logistic 回归分析中具有统计学意义的20 个变量纳入多因素分析,结果显示维持性血液透析患者发生营养不良的独立因素有6 个(P<0.05),年龄(≥60 岁)、透析龄、透析充分性(Kt/v<1.2)、血清白蛋白、血红蛋白、抑郁评分,详见表2。
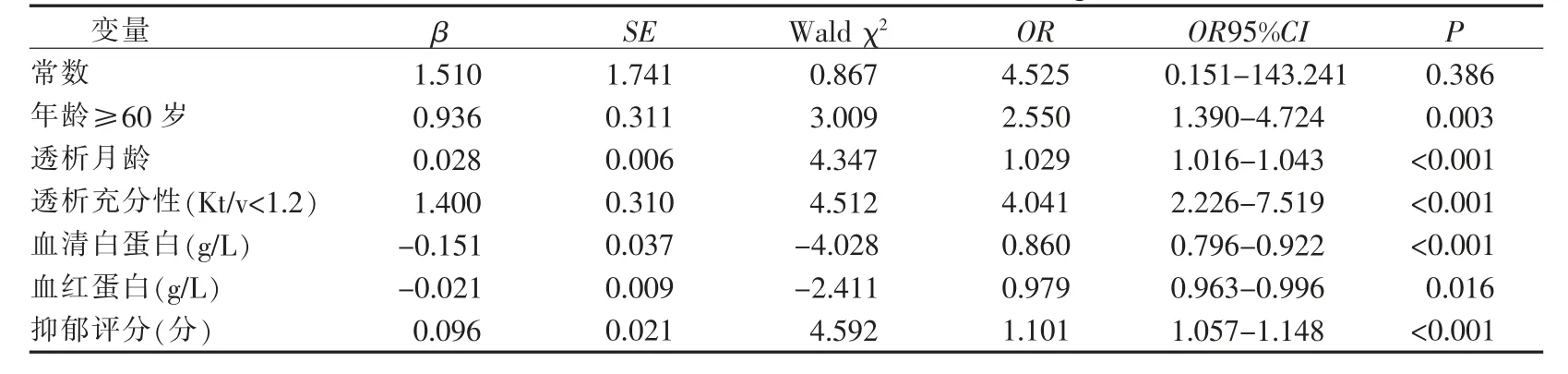
表2 维持性血液透析患者发生营养不良的多因素Logistic 回归分析
2.5 维持性血液透析患者营养不良风险列线图的绘制 根据Logistic 回归模型绘制维持性血液透析患者营养不良风险列线图,见图1。
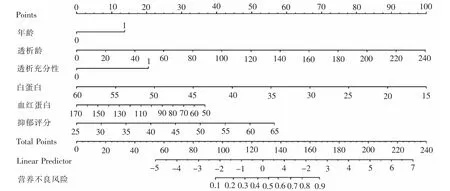
图1 维持性血液透析患者发生营养不良风险列线图模型
2.6 模型验证
2.6.1 区分度评价 本研究构建的模型在建模组中受试者工作特征曲线下面积为0.881,约登指数最大值为0.67,最佳截断值为0.565,其灵敏度与特异度分别为0.892、0.778,详见图2;验证组受试者工作特征曲线下面积为0.875,约登指数最大值为0.647,最佳截断值为0.449,其灵敏度与特异度分别为0.800、0.847,详见图3。
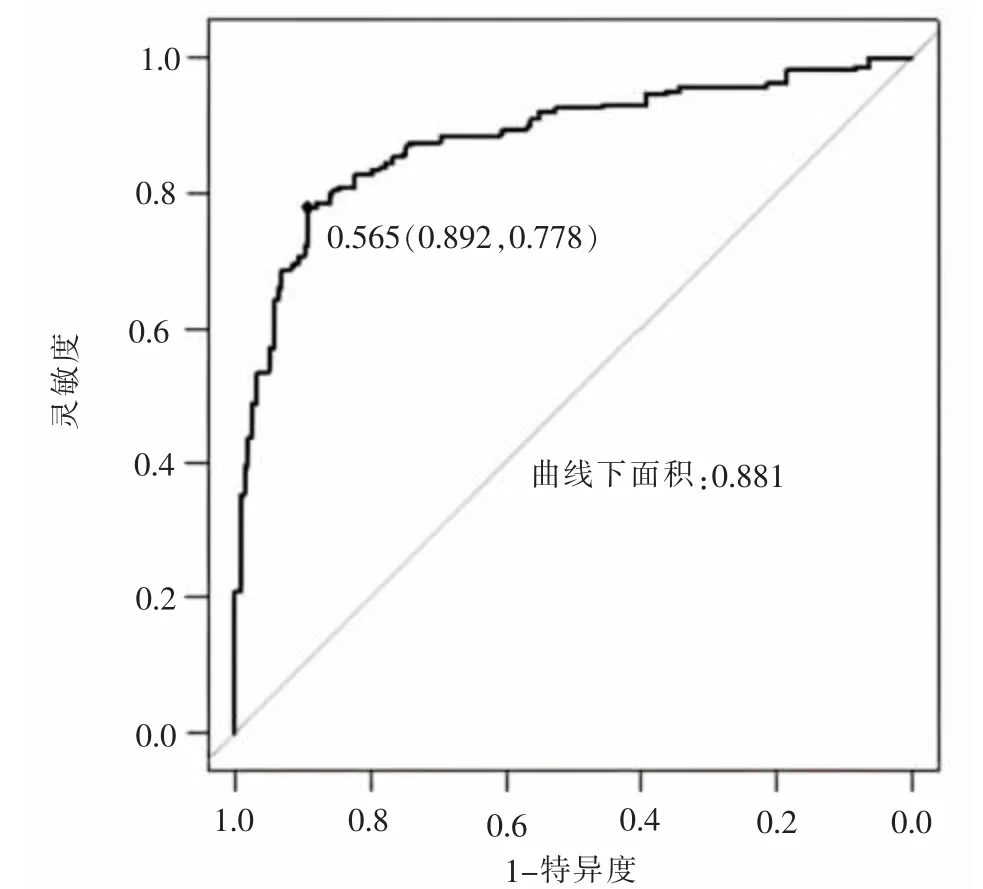
图2 模型构建组受试者工作特征曲线
2.6.2 校准度评价 在模型构建组及模型验证组中Hosmer-Lemeshow 卡方检验P 值分别为0.687、0.621,平均绝对误差分别为0.019、0.012 见图4、图5。
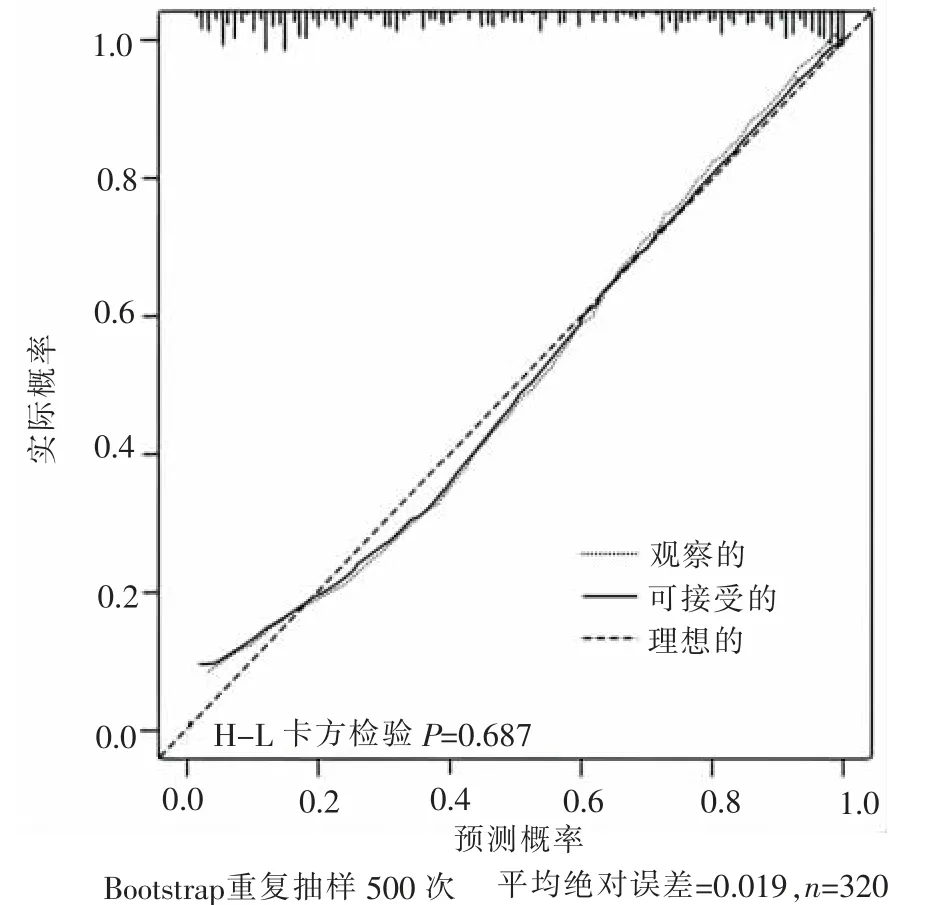
图4 模型构建组校准曲线
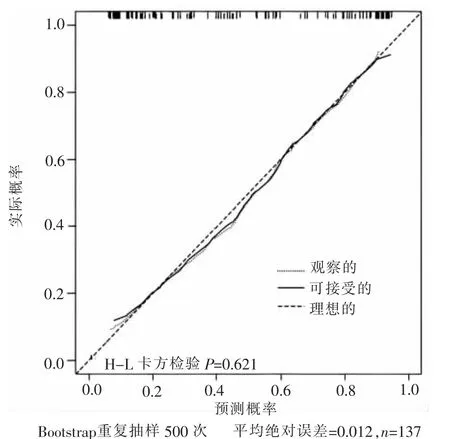
图5 模型验证组校准曲线
2.7 维持性血液透析患者营养不良风险在线计算器开发 维持性血液透析患者营养不良风险在线计算器(MHD-M Calculator)界面如图6 所示。通过在左侧输入患者6 项预测因素指标参数,即可一键生成患者营养不良发生风险值。
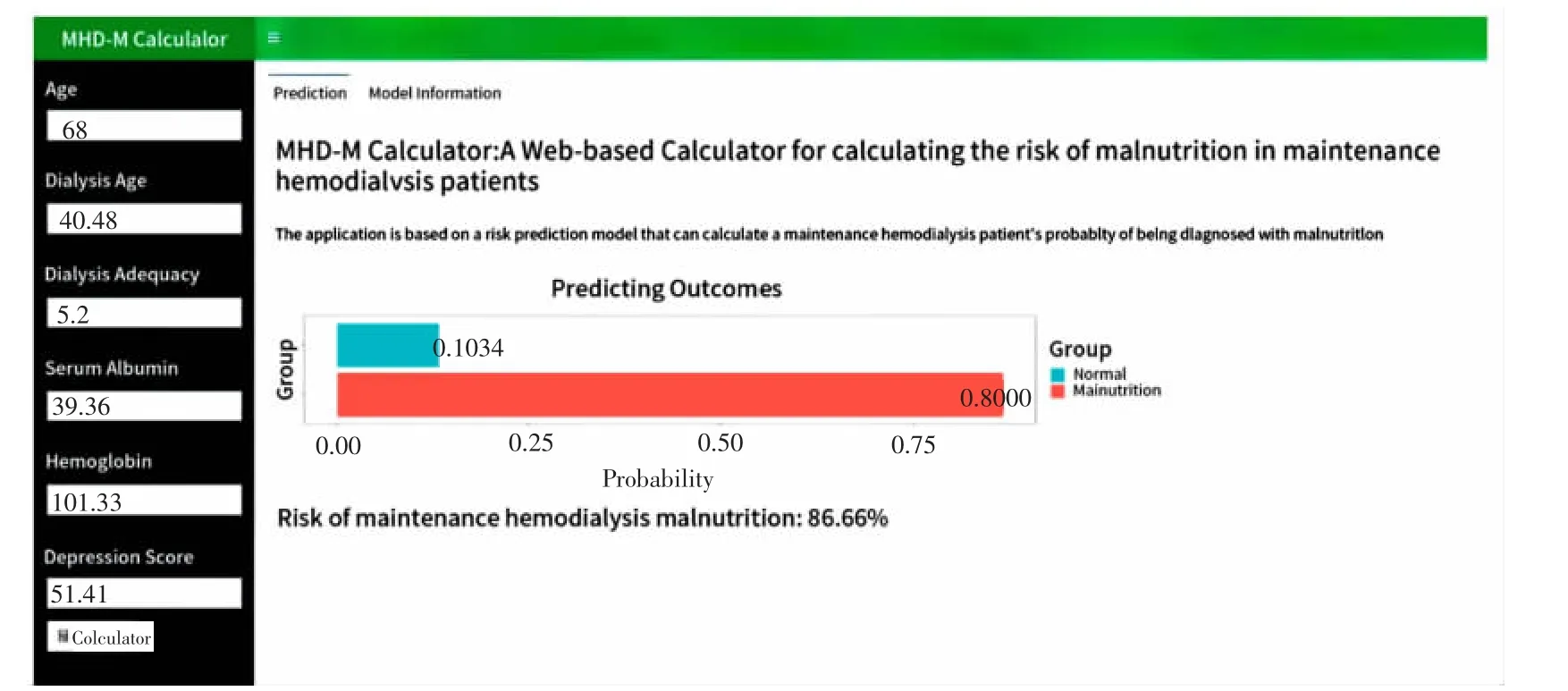
图6 维持性血液透析患者营养不良风险在线计算器工作界面
3 讨论
3.1 维持性血液透析患者发生营养不良现状 本研究模型构建组、模型验证组患者共457 例,营养不良发生率为51.20%,与国内学者毕明明等[8](52%)、陈学勋等[9](52.8%)、国外学者Martins 等[10](49.9%)研究结果接近。这些数据在一定程度上也说明了维持性血液透析患者营养不良发生风险较高。
3.2 维持性血液透析患者发生营养不良的独立危险因素
3.2.1 年龄 结果显示年龄在60 岁以上的维持性血液透析患者营养不良发生风险是60 岁以下患者的2.55 倍。欧洲透析与移植协会营养指南表示,50 岁以上透析患者需要定期营养筛查,及早发现营养不良风险[11]。老年患者随年龄增长,组织器官衰老,胃肠功能减弱,且缺乏运动,普遍饮食营养摄入量不足,影响营养物质的吸收和消化,促进营养不良的发生。目前,对于维持性血液透析患者营养不良影响因素相关研究中,高龄这一因素出现频率较高,且年龄对透析患者营养状况的影响机理已被阐明。因此,应对老年血液透析患者给予更多的关注,定期监测其饮食营养摄入情况,如有营养不良风险则及时给予纠正,避免营养不良的发生。
3.2.2 透析龄 根据Logistic 回归分析结果,透析龄是维持性血液透析患者发生营养不良的主要危险因素。随着透析次数的增多,透析过程中丢失的多肽、氨基酸、微量元素等物质如若在透析间期未能通过饮食补充完善,就会增加营养不良发生的风险。童慧娟等对66 例维持性血液透析患者进行营养状况的综合评价,研究结果显示,患者营养不良的发生与透析龄长具有相关性,透析龄长的患者机体营养状况较差[12]。维持性血液透析患者免疫功能随着透析龄的延长而变差,代谢性酸中毒、各种并发症等均可促进患者蛋白质分解代谢,促进蛋白消耗,形成负氮平衡,增加营养风险。透析龄这一因素为不可干预性因素,但能够通过改善患者透析相关指数,减少营养物质的丢失,血液透析中心医护人员应密切监测透析各项参数,及时做出调整。
3.2.3 透析不充分 透析不充分是维持性血液透析患者发生营养不良的危险因素,尿素清除率(Kt/v)是评估患者透析充分性的良好指标[13]。日本透析医学会指南推荐以Kt/v 作为透析充分性的指标,专家建议Kt/v 值应高于1.2。本研究中Kt/V<1.2 的患者发生营养不良的风险是充分透析患者的4.04 倍,是本研究所构建模型中营养不良的最强预测因素。透析不充分可直接导致患者蛋白质能量摄入不足,从而引起营养不良,而营养不良又可进一步导致透析不充分,二者互为因果。透析充分性这一指标不仅在维持性血液透析患者营养不良相关因素研究中应用较为广泛,也同样应用于透析患者死亡率、并发症发生率、高磷血症、高钾血症、跌倒、透析相关低血压等相关研究中,合理的透析充分性指标可改善患者综合预后及生存质量。
3.2.4 抑郁 维持性血液透析患者长期承受着疾病痛苦与透析治疗双重压力[14]。本研究结果表明,抑郁是维持性血液透析患者发生营养不良的独立危险因素,这与张政等人的研究结果一致[15]。焦虑抑郁情绪会降低其营养状况,且焦虑抑郁越严重,营养状况越差。探讨抑郁与透析患者营养不良风险的研究较多,但抑郁影响营养状况的机理探讨较少,且血液透析患者与普通患者相比,抑郁、营养不良发生的不同之处有待进一步探索。目前较为认可的原因是抑郁会影响患者进食及消化吸收系统,食欲降低与饮食摄入减少会进一步导致营养不良的发生。因此,医护人员需特别关注透析患者的情绪状况,加强心理护理,疏解抑郁情绪,必要时可使用抗抑郁药物进行正规的抗抑郁治疗。
3.3 维持性血液透析患者发生营养不良的保护因素
3.3.1 血清白蛋白 文献回顾可知,血清白蛋白水平不仅是营养不良的结局指标,同样也是营养不良的预测指标,因此,本研究前期德尔菲专家函询阶段通过论证后将血清白蛋白这一指标作为备选预测因子。研究结果显示,血清白蛋白是维持性血液透析患者发生营养不良的保护性因素。中国慢性肾脏病营养治疗临床实践指南建议血液透析患者蛋白质摄入量为1.0~1.2 g·kgIBW-1·d-1[5]。相关指南显示,每日每kg 体质量蛋白摄入<1.2 g、血清白蛋白水平低与并发症高发率密切相关[5]。维持性血液透析患者过于严格的饮食限制、疾病本身所致胃肠道症状、透析引起的乏力等因素会使蛋白质摄入无法满足自身消耗所需,导致机体血清白蛋白水平降低。低蛋白血症也会导致血清白蛋白水平降低,此外,机体微炎症状态、高龄、负氮平衡等也会引起低蛋白血症[16]。因此,保障透析患者足够的蛋白质摄入是预防营养不良的有效方式之一。3.3.2 血红蛋白 本研究结果显示血红蛋白是维持性血液透析患者发生营养不良的保护因素。维持性血液透析患者多数存在血红蛋白水平下降,分析原因可能是患者肾脏功能下降,致使促红细胞生成素合成减少,且因食欲不振也会直接导致血红蛋白合成原料补充不足[17]。可及时补充铁剂、叶酸、维生素等造血物质摄入,促进血红蛋白合成[18]。
3.4 维持性血液透析患者营养不良预测模型及在线计算器具有良好的预测能力 本研究进行了模型的内部评价及外部验证,结果显示模型构建组与模型验证组的曲线下面积均大于0.85,说明构建的维持性血液透析患者营养不良风险预测模型能较好地区分患者是否发生营养不良; 在模型构建组和模型验证组校准曲线中,校准线与标准线贴合良好,平均绝对误差分别为0.019、0.012,提示使用该模型计算出患者发生营养不良的概率与实际发生概率接近。通过列线图对复杂难懂的数学公式进行转化与可视化呈现,并生成维持性血液透析患者营养不良风险在线计算器,该计算器操作简便,进一步增强了模型的临床推广性。
综上所述,本研究构建的维持性血液透析患者营养不良风险预测模型区分度、校准度良好。此外,本研究中将模型以列线图及在线计算器的形式进行了可视化呈现,更加直观、便于计算,这有利于模型真正应用于临床实践,对强化维持性血液透析患者营养不良风险管理,减少或控制营养不良发生意义重大。
