肺超声评分评估新生儿NRDS肺部病变诊断及预后的临床价值分析
2023-09-11王志国
王志国
【摘要】 目的 探讨肺超声评分评估新生儿呼吸窘迫综合征(NRDS)肺部病变诊断及预后的临床价值。方法 选择2020年10月—2021年6月邳州市人民医院收治的240例疑似NRDS新生儿为研究对象,以临床综合诊断结果为标准,比较X 线和超声诊断准确率、特异性、敏感性等,并记录患儿治疗前后的肺超声评分。结果 经临床综合诊断,确诊NRDS新生儿180例,暂时性呼吸增快症60例。肺超声诊断NRDS的准确率、特异性、敏感性分别为95.83%,96.67%,95.56%,均高于X线检查(P<0.05)。NRDS患儿和暂时性呼吸增快症患儿治疗后肺超声评分均较治疗前提高(P<0.05),但NRDS患儿治疗前后肺超声评分均低于暂时性呼吸增快症患儿(P<0.05)。结论 相比于X线检查,肺超声诊断NRDS具有更高的准确率、特异性与敏感性,且肺超声评分能够评估新生儿肺部病变程度,并反映预后情况,具有较高的临床应用价值。
【关键词】 新生儿呼吸窘迫综合征;肺超声评分;诊断;预后评估
中图分类号:R445.1 文献标识码:A
文章编号:1672-1721(2023)10-0071-04
DOI:10.19435/j.1672-1721.2023.10.023
新生儿呼吸窘迫综合征(NRDS)是一种新生儿出生时或出生后的常见肺功能不全疾病[1],现有研究认为该病多因短期内缺乏肺泡表面活性物质及肺部发育成熟所致,起病急、病情进展快,是造成新生儿死亡的重要因素[2-3]。目前该病多采用X线检查,但是特异度和敏感性较差,需要多次反复检查,对新生儿脏器影响较大[4]。肺脏超声在肺部疾病诊断中具有较好的效果,且对新生儿的影响较小[5]。本研究主要探讨肺超声评分在新生儿NRDS肺部病变诊断及预后评估中的临床价值。
1 资料与方法
1.1 临床资料 选择2020年10月—2021年6月邳州市人民医院收治的240例疑似NRDS新生儿为研究对象,其中女116例、男124例;胎龄34~40周,平均胎龄(37.03±2.71)周;出生时间0.5 h~4 d,平均(1.79±0.22)d。纳入标准:(1)鼻翼扇动、发绀、呼吸急促等临床症状明显;(2)患儿监护人知晓且愿意加入此次研究。排除标准:(1)先天性心脏病与先天性肺病患儿;(2)心源性肺水肿患儿。本研究已上报医学伦理委员会并得到批准。
1.2 仪器及方法
1.2.1 影像学检查 所有患儿均接受胸部X线(Philips Practix160床边X线检查仪)与肺部超声检查(GE Logiq E便携式彩色多普勒超声诊断仪)。X线检查仪管电压50 kV,管电流1.4 mAs,协助患儿保持仰卧位,获取胸部X线图像。彩色多普勒超声诊断仪频率9 MHz,探头9L-RS,协助患儿保持侧卧或者仰卧位,以胸骨旁线、腋前线、腋后线、后正中线以及双乳头连线作为边界,把两侧肺分成后下、后上、前下、前上、腋下、腋上,常规进行超声扫描。所有审片和诊断均由2名从事X线或超声诊断的高资历医生独立进行,如结论不一致,由第3位医生参与,并遵循多数原则。
1.2.2 肺超声评分标准 以新生儿肺部超声图像特点,胸肺分级标准为参照,将双肺分为12个区域,各区域根据超声图像评定为正常(4分)、轻度(3分)、中度(2分)、重度(1分)。正常:以A线为主,偶见B线;轻度:可见A线及间断分布的B线;中度:可见A线,B线密集分布,呈瀑布征;重度:无A线,B线密集分布,呈瀑布征,并可见典型的支气管充气征。各区域评分相加,获得总评分,总分12~48分,得分越低表明患儿肺部病变越严重。
1.2.3 治疗方法 对NRDS新生儿开展以下治疗。(1)机械通气:使用鼻塞,通过两侧鼻孔与BiPAP呼吸机相连,并进行持续正压通气治疗,呼气末正压、氧浓度、氧流量分别为4~9 cmH2O、20%~60%、6~10 L/min,采集桡动脉血做血气分析,按分析结果调整呼吸机参数。(2)肺泡表面活性物质:在2 mL纯净水里加入1支(70 mg)注射用牛肺泡表面活性剂(华润双鹤药业股份有限公司,国药准字H20052128),轻晃使其完全混匀,通过气管导管向患儿肺内注入,每次以100 mg/kg为宜,结束后气囊加压60 s。给药之后的6 h以内严禁吸痰。
1.3 观察指标 以临床综合诊断结果作为标准,比较X 线和超声诊断准确率、特异性、敏感性。比较治疗前后患儿肺超声评分。
1.4 統计学方法 使用SPSS 19.0统计学软件进行数据处理,计量资料以x±s表示,采用t检验,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
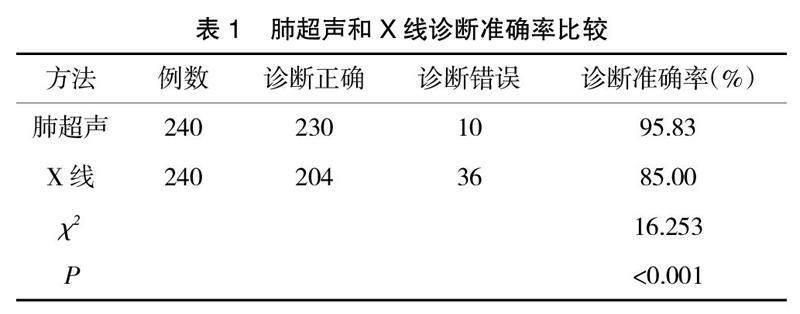
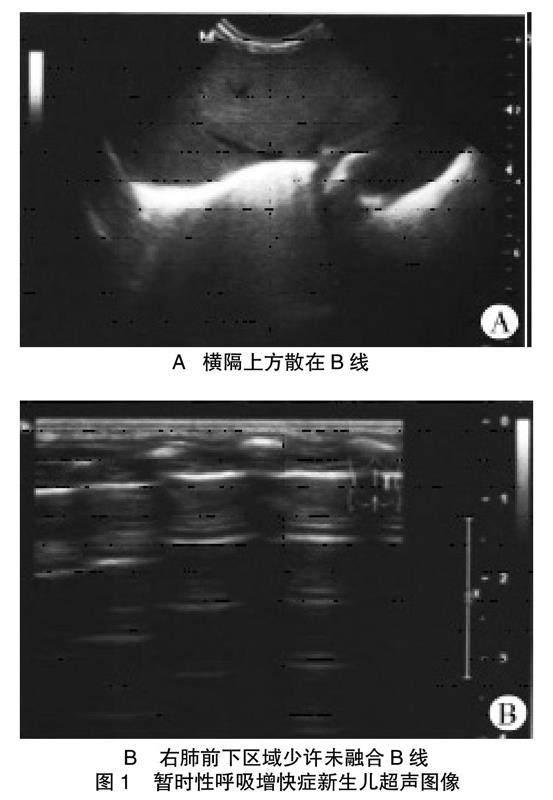
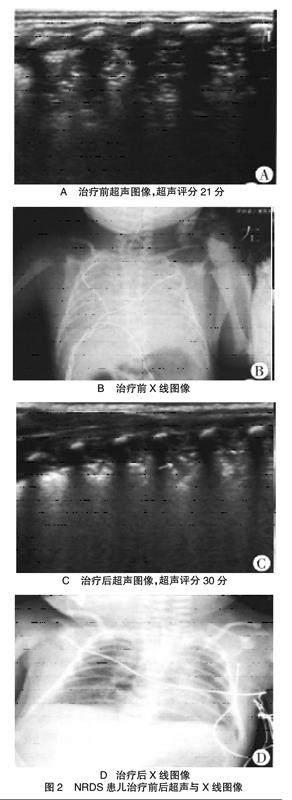
2.1 诊断准确率比较 肺超声诊断准确率高于X线,差异有统计学意义(P<0.05),见表1。两种病症的超声及X线图像见图1、图2。
2.2 诊断特异性与灵敏度比较 临床综合诊断为NRDS(阳性)180例,暂时性呼吸增快症(阴性)60例。以临床综合诊断为金标准,肺超声诊断特异性和灵敏度均高于X线检查,差异有统计学意义(P<0.05),见表2、表3。
2.3 治疗前后肺超声评分结果比较 NRDS患儿和暂时性呼吸增快症患儿治疗后的肺超声评分均较治疗前提高(P<0.05),但NRDS患儿治疗前后肺超声评分均低于暂时性呼吸增快症患儿(P<0.05),见表4。
3 讨论
NRDS多因短期内缺乏肺泡表面活性物质及肺部发育不成熟所致,在低出生体质量儿、早产儿中易于发生,以面部紫绀等呼吸困难症状为主。一旦治疗不及时,新生儿会因呼吸衰竭致死,早诊断、早治疗是临床救治的核心原则[6]。胸部X线检查虽可诊断NRDS,但图像易被胸廓内脏器重叠所干扰,无法清楚显现出肺部微小病灶,误诊、漏诊的概率较高[7-10]。超声检查操作简单、无创,图像清晰,随着超声技术水平及设备质量不断提升,在肺部病变诊断中应用日益普及。正常新生儿肺部图像可见平行等距分布高回声线以及光滑的胸膜线,肺部病变会导致肺泡和肺间质的含水量提高,高回声线的排布具有放射性,而胸膜线也会异常,束带样伪影出现。引进肺超声评分系统,可以有效量化诊断肺部病变,及时发现肺部微小病灶。此外,超声观察具有显著的动态特性,没有X线辐射,具有更高的安全性[11-12]。
本研究发现,肺超声诊断NRDS的准确率、特异性、敏感性分别为95.83%,96.67%,95.56%,较X线检查的10.83%,16.67%,9.89%高,差异有统计学意义(P<0.05),与刘雅菲等[13]的报道相一致。NRDS和暂时性呼吸增快症具有相似的临床症状,在诊断中极易混淆,进而影响后续治疗计划的制定与实施。从肺超声图像来看,NRDS和暂时性呼吸增快症均存在高回声线不复存在、胸膜线不正常等典型特征,单纯依靠上述典型特征并不能准确区分二者。现有研究认为:NRDS和暂时性呼吸增快症在支气管充气征、双侧白肺等方面有较大的差异[13],肺超声评分则能够较好地反映相关差异,从而起到辅助诊断的效果。本次研究显示,NRDS患儿治疗前肺超声评分为(19.62±5.10)分,低于暂时性呼吸增快症患儿的(40.35±6.86)分,差异有统计学意义(P<0.05)。证实NRDS患儿和暂时性呼吸增快症患儿肺超声评分存在差异,依据肺超声评分能够在一定程度上对二者予以区分。NRDS患儿和暂时性呼吸增快症患儿治疗后肺超声评分均显著提高(P<0.05),表明肺超声评分还可以在一定程度上反映患儿预后情况,为肺超声评分在NRDS患儿预后评估的应用提供了依据。
综上所述,相比于X线检查,肺超声诊断NRDS具有更高的准确率、特异性与敏感性,且肺超声评分能够评估新生儿肺部病变程度,并反映预后情况,具有较高的临床应用价值。
参考文献
[1] PAN R,CHEN G Y,WANG J,et al.Bi-level Nasal Positive Airway Pressure(BiPAP)versus Nasal Continuous Positive Airway Pressure(CPAP)for Preterm Infants with Birth Weight Less Than 1500 g and Respiratory Distress Syndrome Following INSURE Treatment:A Two-center Randomized Controlled Trial[J].CURR MED SCI,2021,41(6):542-547.
[2] POERIO A,GALLETTI S,BALDAZZI M,et al.Lung ultrasound features predict admission to the neonatal intensive care unit in infants with transient neonatal tachypnoea or respiratory distress syndrome born by caesarean section[J].Eur J Pediatr,2020,180(8):869-876.
[3] 黎見,张碧宏,李振红.彩色超声对新生儿呼吸窘迫综合征伴下肢深静脉急性血栓的诊断及疗效[J].包头医学院学报,2018,34(4):60-62.
[4] 劳庆禄.肺泡表面活性物质辅助机械通气治疗新生儿呼吸窘迫综合征的疗效及对血液指标的影响[J].海南医学院学报,2015,21(6):781-784.
[5] 官勇,李胜利,叶海腾,等.多普勒超声监测早发型重度子痫前期患者胎儿主肺动脉流速曲线的应用价值[J].中华超声影像学杂志,2017,26(7):587-591.
[6] 廖翎帆,龚华,易明,等.不同起始量肺表面活性物质治疗新生儿呼吸窘迫综合征的多中心临床疗效比较[J].第三军医大学学报,2016,38(4):411-415.
[7] HEGDE D,MONDKAR J,PANCHAL H,et al.Heated humidified high flow nasal cannula versus nasal continuous positive airway pressure as primary mode of respiratory support for respiratory distress in preterm infants[J].Indian Pediatr,2016,53(10):129-133.
[8] 黄道政,马欢,王首红,等.心肺联合超声对急性呼吸窘迫综合征的诊断价值[J].中华危重病急救医学,2016,28(11):1039-1042.
[9] 丁欣,王小亭,刘大为.肺部超声可用于评估急性呼吸窘迫综合征患者俯卧位潜能及预后[J].中华内科杂志,2017,56(5):378.
[10] 李娅,袁鹏,张飞雪,等.肺脏超声在肺表面活性物质治疗早产儿呼吸窘迫综合征中的评价作用[J].山东大学学报(医学版),2018,56(2):34-40.
[11] MWITA S,JANDE M,KATABALO D,et al.Reducing neonatal mortality and respiratory distress syndrome associated with preterm birth:a scoping review on the impact of antenatal corticosteroids in low-and middle-income countries[J].World J Pediatr,2021,17(1):131-140.
[14] RONG Z,MO L,PAN R,et al.Bovine surfactant in the treatment of pneumonia-induced-neonatal acute respiratory distress syndrome(NARDS)in neonates beyond 34 weeks of gestation:a multicentre,randomized,assessor-blinded,placebo-controlled trial[J].Eur J Pediatr,2020,180(9):1107-1115.
[15] 刘雅菲,陈林,周小桢,等.肺脏超声对新生儿呼吸窘迫综合征的诊断价值及肺超声评分的评估价值分析[J].现代生物医学进展,2019,19(9):1770-1773.
(收稿日期:2023-01-22)
