膝关节置换术治疗对膝关节退行性病变患者疼痛症状及关节功能的影响
2023-09-11杨志霞
杨志霞

【摘要】 目的 探讨膝关节退行性病变患者行膝关节置换术治疗后其关节功能、疼痛程度的变化。方法 选取2018年1月—2021年9月于徐州市矿山医院就诊的74例膝关节退行性病变患者,随机分为试验组与对照组各37例。对照组患者接受关节镜手术治疗,试验组患者接受膝关节置换术治疗,比较2组患者手术前及手术后3个月的疼痛视觉模拟评分法(VAS)评分、膝关节HSS评分量表(HSS)评分、关节被遗忘评分系统(FJS)评分及影像学指标[膝关节活动度、最大屈曲度、Q角、股骨远端外侧角(LDFA)、胫骨近端内侧角(MPTA)]。结果 术后3个月,2组患者的VAS评分显著低于术前,HSS评分、FJS评分显著高于术前,且试验组患者的改善幅度明显较对照组更大(P<0.05)。术后3个月,2组患者的膝关节活动度、最大屈曲度、LDFA、MPTA显著大于术前,Q角显著小于术前,且试验组患者的改善幅度明显较对照组更大(P<0.05)。结论 膝关节置换术治疗后,膝关节退行性病变患者的疼痛程度明显缓解,膝关节活动度及最大屈曲度显著增加,可有效改善膝关节力线,纠正膝关节畸形,膝关节功能恢复良好,患者术后主观感受较佳。
【关键词】 膝关节退行性病变;膝关节置换术;疼痛症状 关节功能
中图分类号:R684.3 文献标识码:A
文章编号:1672-1721(2023)01-0047-03
DOI:10.19435/j.1672-1721.2023.01.016
膝关节退行性病变是多种因素引起的慢性关节疾病,其发病特征为关节软骨退行性病变及继发性骨赘形成,好发于负重加大的膝关节,患者以中老年人为主,会导致膝关节疼痛及功能下降,影响其日常生活及工作能力[1]。临床针对病情较为严重的膝关节退行性病变患者采用外科手术治疗,其中关节镜手术及膝关节置换术是常用术式,各有优劣[2]。有报道认为[3],关节镜手术治疗与非手术治疗膝关节的疗效相当,但手术会对患者正常组织造成损伤,术后患者膝关节功能很少恢复到发病前。膝关节置换术是目前临床上治疗膝关节疾病最为有效的方法,相比非手术治疗而言可有效缓解患者疼痛,改善膝关节功能,但其会给患者造成较大手术创伤,康复时间较长,同时治疗费用比较高,对其推广应用造成局限性。本研究采用膝关节置换术治疗膝关节退行性病变患者,并与关节镜手术治疗的效果进行比较,观察患者的关节功能、疼痛程度变化,报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2021年9月于徐州市矿山医院就诊的74例膝关节退行性病变患者,随机分为试验组与对照组,各37例。(1)纳入标准:①经临床症状及影像学检查证实符合疾病的诊断标准;②具有手术指征,择期行手术治疗;③无手术及麻醉禁忌证;④病历资料完整;⑤患者签署知情同意书。(2)排除标准:①伴神经性关节炎者;②伴膝关节非退行性病变者;③伴骨疾病者;④伴严重感染性疾病者;⑤全身脏器功能不全者;⑥无生活自理能力者。试验组:男17例,女20例,年龄55~78岁,平均年龄(63.72±4.19)岁,病程1~10年,平均(5.77±1.43)年。对照组:男16例,女21例,年龄53~77岁,平均年龄(63.16±4.35)岁,病程1~10年,平均(5.68±1.47)年。2组患者一般资料差异无统计学意义(P>0.05),可比。
1.2 方法 對照组患者接受关节镜手术治疗,行硬膜外麻醉,取平卧位,从内外侧做切口置入关节镜,观察膝关节病变情况,在镜下对粘连进行松解,对增生的骨赘物滑膜、游离物等进行切除,对半月板进行修剪,术毕使用生理盐水冲洗关节腔,关闭手术切口。
试验组患者接受膝关节置换术治疗,行静吸复合气管插管全麻,取平卧位暴露术野,在膝关节前正中做15 cm纵向切口。游离筋膜暴露髌骨,再切开髌旁内侧暴露关节囊,清除增生骨质与滑膜、髌上囊、关节腔内炎性物质等,对软组织进行松解,切除内外侧半月板及前后交叉韧带,确定截骨角度和假体型号,将股骨内翻5°~7°,胫骨远端截骨后平衡软组织,松解髌骨外侧支持带及股骨、胫骨外侧关节囊,测试准备好的模型并选择与截骨面契合的假体。按比例调配骨水泥,假体安装并固定,使用生理盐水冲洗关节及截骨面,止血后置入引流管并夹毕,屈曲90°缝合膝内侧支持带,屈曲30°缝合切口。
1.3 观察指标 (1)采用疼痛视觉模拟评分法(VAS)评估2组患者术前及术后3个月的疼痛症状,评分0~10分,评分越高疼痛越严重[4]。(2)采用膝关节HSS评分量表(HSS)评估2组患者术前及术后3个月的膝关节功能,该量表由屈曲畸形、关节稳定性、肌力、关节活动度、关节功能、疼痛6项组成,总分100分,评分越高膝关节功能越佳[5]。(3)于术前及术后3个月采用关节被遗忘评分系统(FJS)评估2组患者主观感受,该系统共由12个观察项组成,总分100分,评分越高主观感受越佳[6]。(4)拍摄膝关节X线片及下肢立位全长片测量2组患者术前及术后3个月的膝关节活动度、最大屈曲度、Q角、股骨远端外侧角(LDFA)、胫骨近端内侧角(MPTA)。
1.4 统计学方法 应用SPSS 26.0版统计学软件处理数据,计量资料以x±s表示,采用t检验,P<0.05差异表示有统计学意义。
2 结果
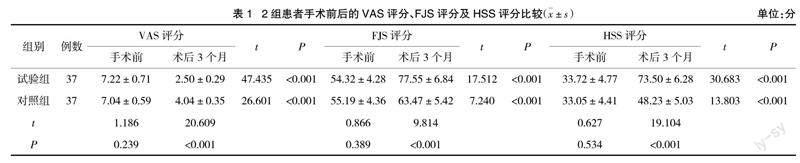
2.1 2组患者手术前后的VAS评分、FJS评分及HSS评分比较 2组术前各项评分差异不明显(P>0.05);术后3个月,2组患者的VAS评分显著低于术前,HSS评分、FJS评分显著高于术前,且试验组患者的改善幅度明显较对照组更大(P<0.05),见表1。
2.2 2组患者手术前后的影像学指标比较 2组术前各项影像学指标差异不明显(P>0.05);术后3个月,2组患者的膝关节活动度、最大屈曲度、LDFA、MPTA显著大于术前,Q角显著小于术前,且试验组患者的改善幅度明显较对照组更大(P<0.05),见表2。
3 讨论
膝关节退行性病变是临床上常见的慢性、进展性膝关节疾病,是环境改变、创伤、过度使用膝关节等因素造成关节软骨变性与破坏,关节边缘与软骨反应性骨赘生成,软骨下骨硬化,致使膝关节腔隙变窄,破坏膝关节完整性[7]。发病初期患者可能会出现关节肿胀、膝软、疼痛与行走困难,随着病情进展可能会导致膝关节功能完全丧失,运动功能出现严重障碍[8]。因此,缓解关节疼痛、延缓关节病变及最大限度恢复关节功能是临床治疗该病的原则。目前,临床治疗主要包括手术疗法及非手术疗法,其中非手术疗法主要是通过药物以缓解疼痛症状,但仅适用于早期病情较轻的患者。随着关节镜不断的发展,在各类骨、关节疾病的诊断及治疗中发挥重要作用,由于该术式具有微创优势,在一定程度上能够防止关节功能持续减退,缓解疼痛症状。
膝关节置换术是治疗膝关节病变的常用术式,通过清除增生骨质、松解软组织后置入人工膝关节、灌注骨水泥等操作达到改善膝关节功能、缓解疼痛的目的。有研究发现[9],对老年膝关节退行性骨关节炎患者采用关节置换手术治疗,可在一定程度上恢复其膝关节功能,可改善生活质量。有学者报道[10],关节置换术可明显减轻老年膝关节退行性骨关节炎患者的临床症状,增强关节功能,提高日常生活能力。本研究结果显示,试验组患者术后3个月的VAS评分显著低于对照组,HSS评分、FJS评分显著高于对照组(P<0.05),与上述研究结果相一致。提示膝关节退行性病变患者经膝关节置换术治疗,能够有效切除病变骨质,同时可清除关节腔内受损组织及炎性物质,避免炎性介質大量释放,并尽量减少伸膝装置损伤,减轻对周围软组织损伤,有效缓解疼痛,有利于患者术后尽早开展膝关节锻炼,促进膝关节功能恢复。Q角是临床上常用的物理检查指标,多用于评估下肢力线,能够反映下肢力线及下肢承重问题,同时可以反映髌骨向外侧移动程度,Q角的大小与髌骨关节疾病具有密切联系,其角度异常增大或减小会致使髌骨软骨面压力分布不均匀,也常作为髌骨关节疾病治疗效果的主要衡量指标。LDFA与MPTA在一定程度上能够反映膝关节外畸形程度,可为手术方案选择、术后疗效评估提供更为精确的指导。本研究结果发现,试验组患者术后的膝关节活动度、最大屈曲度、LDFA、MPTA显著大于对照组,Q角显著小于对照组(P<0.05),提示,膝关节置换术治疗能够根据患者的原发病灶、受损软骨等实际情况选择适宜假体植入,安装假体垂直于力线,对关节结构无影响,从而有效改善膝关节畸形,改善膝关节软组织张力,恢复患者的下肢正常力线,维持膝关节完整性,间接或直接减轻患者的膝关节内侧间室压力,降低膝关节应力负荷,重建膝关节功能,患者的关节屈曲活动度明显增加。
综上所述,膝关节置换术治疗后,膝关节退行性病变患者的疼痛程度明显缓解,膝关节活动度及最大屈曲度显著增加,可有效改善膝关节力线,纠正膝关节畸形,膝关节功能恢复良好,患者术后主观感受较佳,可作为临床首选术式。
参考文献
[1] 宋江玲,郑田田,张瑞.基于深度集成网络模型的膝关节退行性病变分级诊断方法[J].纯粹数学与应用数学,2022,38(3):309-321.
[2] STAVROS SPILIOPOULOS,PANAGIOTIS M KITROU,ELIAS N BROUNTZOS.Revisiting endovascular treatment in below-the-knee disease. Are drug-eluting stents the best option?[J].World Journal of Cardiology,2018,10(11):196-200.
[3] RETBERGEN T,DIERCKS R L,ANKER-VAN DER WEL I,et al.Preferences and beliefs of Dutch orthopaedic surgeons and patients reduce the implementation of "Choosing Wisely" recommendations in degenerative knee disease[J].Knee surgery,sports traumatology, arthroscopy : official journal of the ESSKA,2019,28(prepublish):1-17.
[4] 颜学亮,陈小明,张洁,等. 关节镜治疗退行性膝关节内侧半月板损伤患者的预后评价[J].中国内镜杂志,2018,24(1):39-44.
[5] RAVI POPAT,KONSTANTINOS TSITSKARIS,STEVEN MILLINGTON,et al.Total knee arthroplasty in patients with Paget's disease of bone:A systematic review[J].World Journal of Orthopedics,2018,9(10):229-234.
[6] SAMMA L,RASJAD C,PRIHANTONO S A,et al. Correlation between Body Mass Index (BMI), Visual Analogue Scale (VAS) score and knee osteoarthritis grading[J].Medicina Clínica Práctica,2021,4(S1):10-16.
[7] 李磊,吴昊.关节置换手术时机选择对老年膝关节退行性骨关节炎治疗效果的影响[J].实用临床医药杂志,2017,21(13):216-217.
[8] 张广兴.老年膝关节退行性骨关节炎患者年龄对关节置换术疗效的影响[J].中国伤残医学,2016,24(19):56-57.
[9] MURYLEV V.YU,ELIZAROV P.M.,MUZYCHENKOV A.V.,et al.Total cement knee arthroplasty in patients of 85–95 years old with terminal stage of degenerative knee disease[J].VESTNIK KHIRURGII IMENI I.I.GREKOVA,2018,177(6):49-53.
[10] T RHORALF.LIEBS,KAI ZIEBARTH,Steffen Berger. Randomized Controlled Trials for Arthroscopy in Degenerative Knee Disease: Was Conservative Therapy Appropriately Tried Prior to Arthroscopy?[J].Arthroscopy: The Journal of Arthroscopic and Related Surgery,2018,34(5):1680-1687.
(收稿日期:2022-10-07)
