超声造影诊断良恶性胃壁病变的临床价值及相关征象分析
2023-08-31张秀贵许文慧
张秀贵,许文慧
(聊城市退役军人医院超声科 山东 聊城 252000)
胃癌主要起源于胃黏膜细胞,具有高发病率、高死亡率特点,早期常无症状,即使出现上腹不适、饱胀不适等也不易引起患者重视,易与常规胃病相混淆,待出现明显上腹部肿块、呕血、疼痛等症状时,多已进展至中晚期,导致预后偏差[1-2]。同时,早期胃癌经手术治疗即可获得良好预后,远期存活率高,但晚期胃癌即使经过一系列治疗后仍存在较高远期复发转移风险,故早确诊、早治疗尤为重要。胃壁病变主要指胃黏膜发生水肿、溃烂、出血等一系列病变,其可由胃炎、胃溃疡等良性病变引起,也可由胃癌引起,不同病因所致的胃壁病变在危害性及治疗方案上存在巨大差异,还需明确病变的良恶性,以便针对性治疗[3-4]。超声造影检查为无创影像学技术,具有安全性高、操作简单等特点,不仅可获得病灶部位形态、大小、位置等影像学信息,还可借助造影剂来增强回声,并获得病灶处灌注情况,进一步丰富诊断信息,提高诊断的分辨力[5-6]。鉴于此,本研究旨在分析超声造影诊断良恶性胃壁病变的应用效果。报道如下。
1 资料与方法
1.1 一般资料
选取2020 年1 月—2022 年12 月聊城市退役军人医院收治的126 例胃壁病变患者,其中男70 例,女56 例;年龄43 ~75 岁,平均年龄(58.63±5.12)岁;体质量指数18 ~27 kg/m2,平均(23.54±1.49)kg/m2。患者及家属均签署知情同意书。纳入标准:①患者表现为上消化道出血、上腹疼痛、腹胀腹痛、恶心等症状;② 无超声造影检查禁忌证;③均为单发病变。排除标准:① 伴有腹水、胃蠕动亢进;②已接受相关治疗者;③影像学资料缺失者;④对造影剂过敏者。
1.2 方法
所有患者均进行超声造影检查,仪器选用GE VolusonE10 彩超仪,探头频率(3.5 ~5.0)MHz。指导患者检查前空腹8 h,并预先将速溶胃肠超声助显剂取出50 g 加入450 mL 开水内,搅拌均匀以后备用,冷却后指导患者服下,观察胃腔充盈状态。患者依次选取坐位、半坐位、平卧位、左右侧卧位等体位开展检查,从不同切面观察贲门、胃体、胃底、前后壁、大小弯、胃窦等部位黏膜的完整性、连续性及蠕动情况,并针对性放大病灶部位,仔细观察胃壁病变的大小、形态、边界等多反面特征;并将探头固定于胃窦单切面,对比充盈前后胃窦面积,期间记录胃半排空时间,并于充盈9 min内连续观测胃窦收缩次数,计算3 min 内胃窦收缩频率(ACF),测量3 次,取平均值,监测胃窦收缩幅度(ACA)变化。所有影像学资料均由两名高年资影像科医师双盲审阅,不一致意见需共同商讨。
1.3 观察指标
①以病理检查结果为金标准,统计良恶性胃壁病变检出情况;分析超声造影诊断良恶性胃壁病变的灵敏度、特异度、准确率、阳性预测值、阴性预测值;采用Kappa检验验证超声造影检查与手术病理的一致性。② 影像学征象:比较良恶性胃壁病变在病灶直径≥50 mm、黏膜纠集征、病灶形态不规则、胃壁多层回声交错、胃壁增厚不均等方面差异。③超声造影动态参数:比较良恶性胃壁病变在胃半排空时间、ACF、ACA 方面的差异。
1.4 统计学方法
采用SPSS 22.0 统计软件分析数据,符合正态分布的计量资料以均数±标准差(±s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验。一致性采用Kappa检验,Kappa值≥0.75 表示一致性良好;0.4 ~<0.75 表示一致性尚可;<0.4 则表示一致性较差。以P<0.05 为差异有统计学意义。
2 结果
2.1 超声造影诊断结果
126 例患者经病理检查检出恶性48 例,良性78 例;超声造影检出恶性病变46 例,良性病变80 例。超声造影诊断良恶性胃壁病变的灵敏度为93.75%(45/48)、特异度为98.72%(77/78)、准确率为96.83%(122/126);Kappa值=0.932,与病理检查结果一致性极好。见表1。
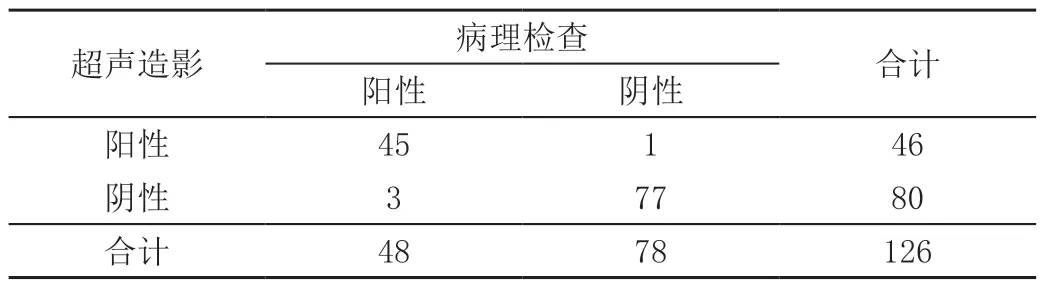
表1 超声造影诊断结果 单位:例
2.2 影像学征象
恶性胃壁病变患者病灶直径≥50 mm、病灶形态不规则、胃壁多层回声交错、胃壁增厚不均占比均显著高于良性胃壁病变患者(P<0.01)。见表2。

表2 两组影像学征象对比[n(%)]
2.3 超声造影动态参数
恶性胃壁病变患者胃半排空时间显著长于良性胃壁病变,ACF、ACA 均显著低于良性胃壁病变(P<0.01)。见表3。
表3 两组超声造影动态参数对比(±s)

表3 两组超声造影动态参数对比(±s)
病变类型 胃半排空时间/min ACF/(次·3min-1) ACA/%恶性(n=48) 82.65±6.27 2.49±0.36 32.44±3.25良性(n=78) 75.41±5.79 2.87±0.45 37.59±5.67 t 6.604 4.954 5.734 P<0.001 <0.001 <0.001
3 讨论
胃壁病变存在良恶性之分,其中良性多为胃炎、胃溃疡,该类疾病多由饮食不健康、幽门螺杆菌感染所致,在上述因素的持续作用下,可促使胃壁黏膜细胞发生损伤,从而出现溃疡、出血、水肿等病变,诱发腹痛、食欲不振等症状[7-8]。而恶性病变则为胃癌,其病因更为复杂,可涉及感染、饮食、环境、遗传等多方面因素,在上述因素的共同作用下,可引起胃黏膜细胞抑癌与癌基因失衡,从而出现细胞周期紊乱,增殖信号远高于凋亡信号,故可出现细胞不可控增殖现象,形成恶性肿瘤[9-10]。良恶性胃壁病变早期在症状方面相似性高,临床易混淆,但恶性病变存在侵袭性、转移性,使得两者治疗方案上存在显著差异,还需于早期明确病变类型,以便于针对性治疗,确保患者预后良好。
病理检查为胃壁病变良恶性鉴别的金标准,其可准确分辨病变良恶性,但创伤大、操作复杂、出结果周期长,无法满足早期快速诊断需求[11-12]。而影像学检查则具有操作简单、无创伤、可重复观察的特点,通过显示病灶所处位置、大小、形态等多方面信息,可为临床鉴别诊断提供重要参考。本研究结果显示,126 例患者经病理检查检出恶性48 例,良性78 例;其中超声造影检出恶性46 例,良性80 例;超声造影诊断良恶性胃壁病变的灵敏度为93.75%、特异度为98.72%、准确率为96.83%;Kappa值=0.932,与病理检查结果一致性极好;恶性胃壁病变患者病灶直径≥50 m m、病灶形态不规则、胃壁多层回声交错、胃壁增厚不均占比高于良性胃壁病变患者;恶性胃壁病变患者胃半排空时间长于良性胃壁病变,ACF、ACA 低于良性胃壁病变;提示超声造影能够检出良恶性胃壁病变的多方面特征差异,可提高诊断的准确率,减少漏诊、误诊发生。分析原因为,超声造影通过注入造影剂,能够促使血液内产生明显不同的界面,从而清晰区分受检目标与周围环境的差异,有助于增强血流及组织回声对比度,提高疾病诊断的分辨力、敏感性、特异性[13-14]。在胃壁病变检查过程中,指导患者服用造影剂能够使胃腔充盈,从而清晰显示胃肠壁结构及胃壁上的病变情况,且能够明确胃壁病变的范围、浸润程度、形态等多方面信息,以便于临床鉴别诊断[15]。在胃壁病变过程中,恶性病变的基本改变为管壁增厚、肿块形成,且病灶生长速度快、结构复杂,故经超声造影明显可见病灶直径大、形态不规则及胃壁增厚不均等征象。而良性胃壁病变多局限于黏膜层,无多层结构受累情况,故明确两者间的特征差异,能够准确鉴别疾病。同时,超声造影还能够明确造影剂在胃部的灌注情况,当造影剂进入胃腔5 m i n 后即可引起蠕动反射,蠕动波可从胃体部向幽门方向传播,而良恶性肿瘤在胃排空及蠕动方面也存在明显差异,恶性病变患者胃蠕动速度明显减慢,明确此特征也有助于鉴别良恶性。
综上所述,超声造影检查可明确良恶性胃壁病变影像学及胃蠕动特征,提高鉴别诊断的准确性,便于早确诊、早治疗,以更好改善患者预后。
