宫颈上皮内瘤变患者人乳头瘤病毒的感染特点及宫颈锥切术后感染转阴的风险因素分析
2023-08-15吴绿朱虹
吴 绿 朱 虹
2018年,全球报告的约570 000例宫颈癌新确诊患者中,超过310 000例发生死亡[1]。有研究[2-3]结果表明,超过90%的患者宫颈癌的发生与高危型人乳头瘤病毒(human papillomavirus,HPV)感染有关,HPV感染是宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)的主要起始因素。CIN是宫颈癌的前期病变,HPV持续性感染可能会显著增加CIN进展为宫颈癌的风险[4]。宫颈锥切术虽是治疗CIN的有效手段,但不能彻底清除HPV。据报道,宫颈锥切术后CIN的复发率为0.35%~69.00%[5]。HPV具有多种亚型,其中30多种亚型与宫颈病变密切相关,且不同地区HPV的感染亚型存在差异[6]。本文采用回顾性研究方法,探讨CIN患者HPV亚型的特点及可能影响宫颈锥切术后HPV感染转阴的风险因素,以期为CIN患者开展个体化治疗提供一定的指导依据。
1 对象与方法
1.1 研究对象 收集2017年1月—2020年3月在南昌大学第三附属医院门诊经宫颈活组织检查(简称活检)确诊为CIN且HPV感染呈阳性,后续行宫颈锥切术[冷刀锥切或宫颈环形电切术(LEEP术)]的175例患者资料。纳入标准:①行宫颈锥切术的患者在术前均接受至少1次的HPV分型检测,且结果提示HPV感染阳性;②病理检查结果证实为CIN;③所有患者在术后3、6、12个月定期随访行HPV检测和(或)液基薄层细胞学检查(thin-prep cytologic test,TCT),术后随访时间≥12个月;④临床相关资料完整,包括手术时间、手术方式、宫颈锥切术后病理检查结果,以及患者的年龄、绝经与否、孕产史和宫颈锥切术后病理切缘状态相关指标。排除标准:①宫颈锥切术后病理检查结果显示浸润性宫颈癌;②术前行TCT结果提示腺细胞异常、原位腺癌;③合并有其他恶性肿瘤病史;④术后因病灶残留行子宫全切术或再次行宫颈锥切术;⑤合并免疫系统疾病;⑥术后失访。根据纳入和排除标准,有29例患者在宫颈锥切术后行子宫全切术,30例失访;最终本研究共纳入116例患者,患者年龄范围23~76岁,年龄为(43.10±10.28岁),确诊为CIN 1级25例,CIN 2级52例,CIN 3级39例。本研究符合2013年修订的《赫尔辛基宣言》的要求。
1.2 方法
1.2.1 临床资料收集 通过査询南昌大学第三附属医院病历信息系统,收集患者的临床数据,包括患者的年龄、孕次、产次、绝经与否、初次性生活年龄、术前HPV分型检测结果、TCT结果、免疫组织化学(简称免疫组化)染色诊断结果、宫颈活检诊断结果,以及累及腺体、术后病理分级、术后病理切缘状态等。
1.2.2 术后随访及患者分组 采用门诊随访登记和电话随访的方式进行资料收集,记录患者宫颈锥切术后3、6、12个月的HPV复查结果。以宫颈锥切术后患者HPV感染是否呈阳性作为依据,将患者分为HPV阳性组和HPV阴性组。
1.3 判断标准
1.3.1 HPV感染亚型检测 采用HPV分型检测试剂盒(潮州凯普生物化学有限公司)检测23种HPV亚型,包括高危亚型18种(HPV 16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73、82、83)和低危亚型5种(HPV 6、11、42、43、81)。结果阳性者可诊断为HPV感染。
1.3.2 活检病理学检查 所有患者均进行阴道镜下活检及组织病理学检查。检查时应充分暴露宫颈管以免漏诊,在表面涂抹醋酸和碘液,在可疑病变区进行取样、活检。病理分级标准:低级别鳞状上皮内瘤变(CIN 1级)和高级别鳞状上皮内瘤变(CIN 2、3级)。
1.4 统计学处理 应用SPSS 19.0统计学软件。计数资料以频数(n)和(或)百分率(%)表示,单因素分析采用卡方检验,多因素分析采用二元logistic回归分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 CIN患者HPV感染亚型分布 术前HPV感染前3位的亚型分别为HPV 16、52、33型,比例分别为50.86%(59/116)、18.97%(22/116)、16.38%(19/116)。术前HPV单一亚型感染者61例,多重亚型感染者55例,其中感染HPV16型59例。宫颈锥切术后3个月,63例(54.31%)患者HPV感染转阴;53例持续感染,17例单一亚型感染,36例多重亚型感染,其中感染HPV 16型23例。宫颈锥切术后6个月85例(73.28%)转阴;31例持续感染,8例单一亚型感染,23例多重亚型感染,其中感染HPV 16型12例。宫颈锥切术后12个月95例(81.90%)转阴;21例持续感染,7例单一亚型感染,14例多重亚型感染,其中HPV 16型6例。术前、术后HPV感染亚型的分布情况见表1。

表1 术前、术后HPV感染亚型的分布情况 (n)
2.2 宫颈锥切术后影响HPV感染转阴的风险因素 术后3个月,HPV阳性组和阴性组分别有53和63例; 术后6个月,HPV阳性组和阴性组分别有31和85例;术后12个月,HPV阳性组和阴性组分别有21和95例。单因素分析结果显示,在术后3、6、12个月,HPV阳性组与阴性组间各病理分级患者占比的差异均有统计学意义(χ2=8.51、9.10、7.02,P=0.014、0.011、0.029)。在术后3、6个月,HPV阳性组与阴性组间不同HPV感染类型的患者占比的差异均有统计学意义(χ2=16.47、12.17,P值均<0.001),但在术后12个月两组间不同HPV感染类型的患者占比的差异无统计学意义(χ2=3.81,P=0.051)。在术后3、6、12个月,HPV阳性组与阴性组间术后各病理切缘状态的患者占比的差异均有统计学意义(χ2=6.39、18.84、24.46,P=0.014或P<0.001)。在术后3、6、12个月,HPV阳性组与阴性组间患者年龄、初次性生活年龄、孕次、产次、是否累及腺体、绝经与否、p16和Ki-67的免疫组化表达,以及术后HPV转阴的患者占比的差异均无统计学意义(P值均>0.05)。见表2。
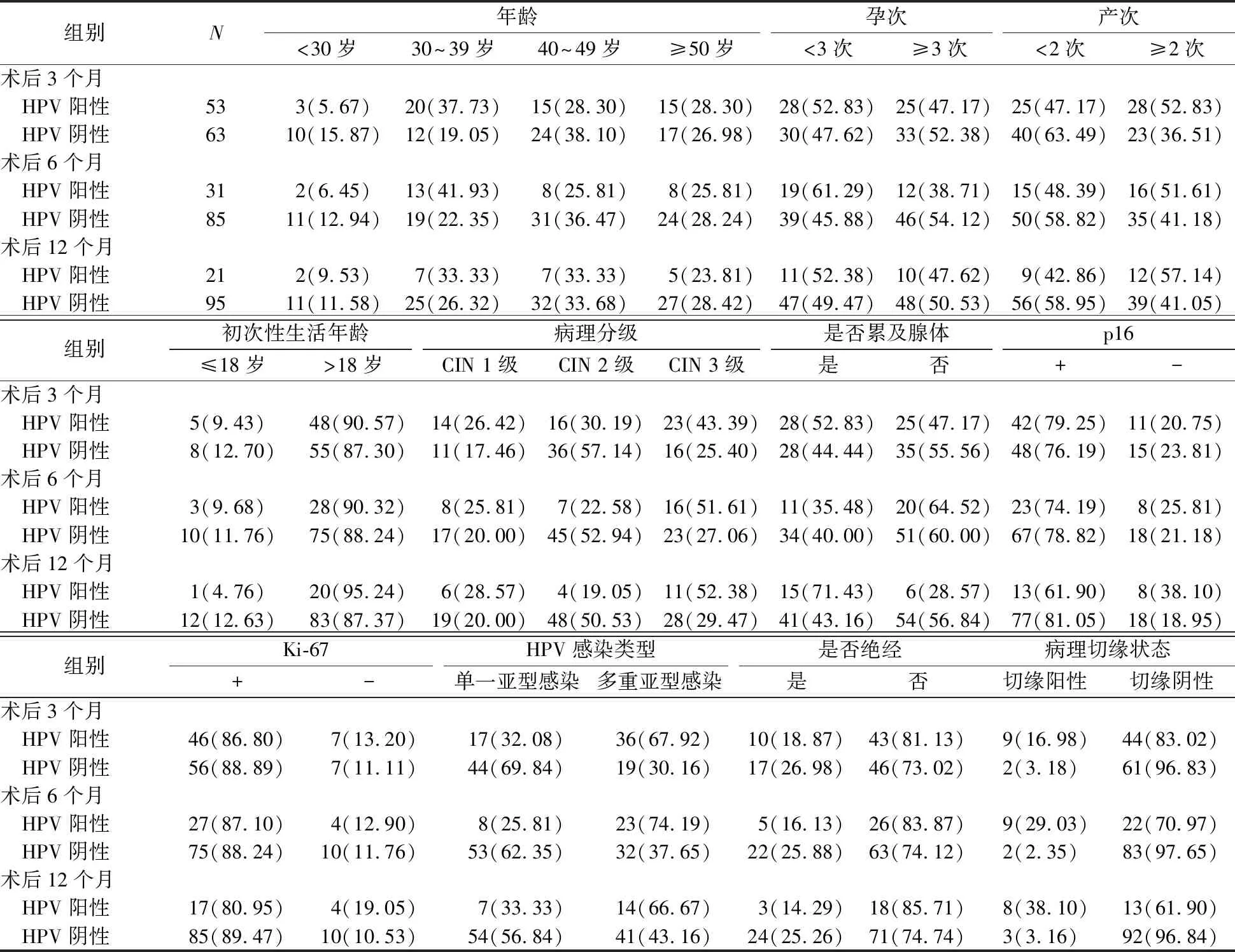
表2 宫颈锥切术后影响HPV感染转阴的单因素分析 [n(%)]
分别以宫颈锥切术后3、6、12个月复查的HPV感染为应变量,病理分级、HPV感染类型、术后病理切缘状态作为自变量,构建二元logistic回归分析模型,结果显示HPV多重亚型感染是影响宫颈锥切术后3、6个月HPV感染转阴的风险因素(P<0.001或P=0.001),病理分级是影响宫颈锥切术后3、6、12个月HPV感染转阴的风险因素(P=0.008、0.004、0.014);术后病理切缘阳性是影响宫颈锥切术后3、6、12个月HPV感染转阴的风险因素(P=0.023、0.001或P<0.001)。见表3~5。

表3 宫颈锥切术后3个月影响HPV感染转阴的多因素分析

表4 宫颈锥切术后6个月影响HPV感染转阴的多因素分析

表5 宫颈锥切术后12个月影响HPV感染转阴的多因素分析
3 讨 论
CIN是宫颈癌的前期病变,若不能进行有效的治疗和干预极易进展为宫颈癌[7]。HPV的长期持续感染与CIN的发生密切相关[8]。HPV已被确定有100多种亚型,包括高危型(如16、18、31、33型)和低危型(如6、11、42、43型)。中国HPV基因型的分布情况与世界其他地区基本相似,HPV 16、52和58型是中国常见亚型[9]。本研究结果显示,CIN患者前3位的HPV亚型主要为HPV 16、52、33型;无论是单一亚型感染,还是多重亚型感染,HPV 16型感染患者数量最多;宫颈锥切术后3、6、12个月HPV持续感染者中,HPV 16型持续感染的患者数量最多。CIN的复发与治疗后的HPV感染有关,持续的HPV 16型感染是复发最重要的危险因素。HPV 16基因组拷贝数的定量研究[10-12]显示,其与宫颈病变的进展密切相关,HPV 16亚型的感染率随宫颈病变级别的增高呈明显上升趋势,通过HPV分型检测可预测病变进展及预后,为CIN患者治疗提供指导。本研究结果显示,宫颈锥切术后3、6、12个月HPV感染转阴的患者比例分别为54.31%、73.28%、81.90%,宫颈锥切术后,HPV转阴率随时间延长而增高,这与沈小兰等[13]的研究结论一致。
宫颈锥切术是治疗CIN的有效方法,但不能完全根除HPV。据报道,宫颈锥切术后CIN复发率为0.35%~69.00%[5]。本研究通过随访对相关影响因素进行分析,结果提示HPV多重亚型感染、病理分级、术后病理切缘阳性是影响宫颈锥切术后HPV感染转阴的风险因素。有研究[14-16]结果表明,HPV多重亚型感染、CIN病变程度、术后病理切缘阳性是导致患者宫颈锥切术后残留病变复发的危险因素。因此对于HPV多重亚型感染、高级别CIN、术后病理切缘阳性患者应加强随访,适当缩短随访时间,必要时行阴道镜检查,视情况进行活检,以降低术后复发率。本研究结果显示,年龄、初次性生活年龄、孕次、产次、累及腺体、绝经与否、p16和Ki-67的免疫组化表达对宫颈锥切术后HPV感染转阴的影响均不显著。目前,宫颈细胞学检查是宫颈癌最常用的检查方法,但此方法灵敏度欠佳,易漏诊[17];HPV检测具有很高的灵敏度,可以检测到超过90%的CIN 2级及以上的病例[18-20],将HPV检测纳入到宫颈病变的检测中,作为宫颈细胞学检查的辅助手段,可以提高宫颈癌及癌前病变筛查的准确性。有研究[21]显示,p16/Ki-67和p16/MCM2双重染色在检测CIN方面显示出良好的准确性,具有比细胞学检查更高的灵敏度,被认为是管理高危型人乳头瘤病毒(HR-HPV)阳性女性的有效方法。p16和Ki-67阳性表达是病变进展的危险因素。因此,对于宫颈锥切标本,常规行p16和Ki-67蛋白质染色对预测疾病进展和预后具有临床意义[22]。
综上所述,CIN患者以HPV 16、52、33型感染为主,无论是单一亚型感染还是多重亚型感染,HPV 16型感染的患者数量最多。宫颈锥切术治疗CIN对清除HPV感染有效。HPV多重亚型感染、病理分级、术后病理切缘阳性是影响宫颈锥切术后HPV转阴的风险因素,积极控制这些相关风险因素有利于控制HPV的感染和CIN的复发。
