一期腹腔镜手术与分期内镜加腹腔镜手术治疗胆囊结石合并胆总管结石的临床效果和安全性比较▲
2023-08-14赵今张建丁俊
赵 今 张 建 丁 俊
(湖北省恩施土家族苗族自治州中心医院1 手术室,2 肝胆外科,湖北省恩施市 445000)
胆囊结石是肝胆外科的常见病,我国成人胆囊结石患病率为2.3%~6.5%,其中有10%~20%的患者合并胆总管结石[1]。近年来,随着我国人民生活水平的提高,胆囊结石合并胆总管结石的患病率呈上升趋势。外科手术是目前治疗胆囊结石合并胆总管结石的主要手段,手术方法主要包括传统开腹手术和微创手术。随着内镜技术和微创外科手术的不断发展,微创手术在肝胆外科中的应用越来越广泛,并逐渐取代传统开腹手术成为胆囊结石合并胆总管结石的首选治疗方案[2],其中一期腹腔镜手术和分期内镜加腹腔镜手术是目前治疗胆囊结石合并胆总管结石的两种主流方案[3-4],但以上两种手术方法各有优缺点,临床上如何个性化地选择手术方式目前尚未达成共识。因此,本研究对比一期腹腔镜手术与分期内镜加腹腔镜手术治疗胆囊结石合并胆总管结石患者的效果,旨在为临床治疗方案的选择提供参考。
1 资料与方法
1.1 临床资料 回顾性分析2017年1月至2019年4月在我院就诊的121例胆囊结石合并胆总管结石患者的临床资料。纳入标准:(1)术前经影像学检查诊断为胆囊结石合并胆总管结石,并经手术证实;(2)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级;(3)首次接受上腹部手术;(4)胆总管直径>8 mm,结石直径<15 mm,结石数目<5枚;(5)18岁≤年龄<80岁。排除标准:(1)合并肝内胆管结石者;(2)伴有胆道癌或其他癌症等恶性肿瘤者;(3)伴有肝外胆管变异、狭窄或乳头狭窄者;(4)病历资料不完整者;(5)合并重症胰腺炎或胆管炎者;(6)有内镜逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP)治疗史者。按照治疗方案将患者分为一期组69例和分期组52例,两组患者的一般资料差异均无统计学意义(均P>0.05),具有可比性,见表1。
1.2 手术方法
1.2.1 一期组:采用腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)+腹腔镜胆总管探查术(laparoscopic common bile duct exploration,LCBDE)+直接胆总管一期缝合/自行脱落J管引流一期缝合术治疗。(1)采用全身麻醉,取仰卧位为手术体位。常规消毒、铺巾后,采用传统四孔法进行手术。进入腹腔后先行腹腔探查,游离胆囊周围组织,充分暴露胆囊三角处解剖结构,用生物夹夹闭胆囊动脉并离断,再用生物夹夹闭胆囊管但不离断,以便在胆总管探查时提拉。明确胆总管解剖位置后,于胆囊管下方纵向切开胆总管,切口长为8.0~15.0 mm(根据结石大小进行调整)。通过剑突下孔置入5 mm胆道镜(OLYMPUS公司)及取石网篮,仔细探查上下胆管,用取石网篮取尽结石,然后再次使用胆道镜探查,明确肝内外胆管无结石残留及狭窄。将取石网篮通过十二指肠乳头,张网回抽,确保十二指肠乳头无结石且通畅。(2)当患者十二指肠乳头无狭窄及水肿且未伴有胆管炎及胰腺炎时,可行直接胆总管一期缝合,即使用4-0聚对二氧环己酮(polydioxanone,PDS)Ⅱ缝线间断全层缝合胆总管切口。对于其余患者,则行自行脱落J管引流一期缝合术,即在胆道镜直视下将斑马导丝经十二指肠乳头插入十二指肠肠腔,于单J管直管段末端预先使用6-0快速可吸收线制作10.0 mm的线环,将单J管弯曲段沿导丝向胆管远端推送,当单J管直管段末端到达胆总管切口下缘时退出导丝,然后自单J管直管段末端的可吸收线环内穿过1根5-0可吸收线,并将其缝合到胆管切口下缘,再用4-0 PDSⅡ缝线间断缝合胆总管前壁。最后常规切除胆囊,于Winslow孔留置潘氏引流管1根。
1.2.2 分期组:采用ERCP及内镜下乳头括约肌切开术(endoscopic sphincterotomy,EST)+择期LC治疗。(1)术前30 min肌内注射三莨菪碱20 mg+盐酸哌替啶50 mg,以减少患者术中的不适反应。取左侧卧位为手术体位,给予患者口服奥布卡因凝胶行表面麻醉后,插入十二指肠镜(OLYMPUS公司),找到十二指肠乳头,置入三腔造影管,使用10 mL碘海醇进行胆管造影,明确胆管解剖及结石位置、数目、大小、形状。然后在导丝引导下置入三腔十二指肠乳头切开刀(OLYMPUS公司),于乳头11点钟方向使用切割电流切开乳头口,置入取石网篮或扩张球囊器取出结石。再次造影确认无结石残余后,放置并固定鼻胆管。(2)术后禁食24 h,并给予吸氧、抑酸、抗感染、抑酶、预防胰腺炎等对症治疗。术后24 h复查血尿淀粉酶、血常规、肝功能,如术者病情稳定且无急性胰腺炎、胆系感染等并发症,则于术后1~2 d行LC治疗;若出现上述并发症,则先进行对症治疗,待病情稳定后再择期行LC。LC具体步骤同一期组。
1.3 观察指标 比较两组患者的手术成功率、残余结石率、围术期指标、社会经济指标、术后近期并发症发生率及术后远期并发症发生率。(1)一期组患者术中无中转开腹手术,分期组患者在ERCP及EST中无中转LCBDE或开腹手术,则视为手术成功。(2)一期组患者出院前进行超声或CT检查确定有无残余结石,分期组患者在LC术后1~3 d通过鼻胆管造影确定有无残余结石,计算两组残余结石率。(5)术后近期并发症为患者住院期间发生的并发症[5],包括腹腔出血、腹腔感染、胆瘘、胆道感染等;术后远期并发症为患者出院后1年内发生的并发症[6],包括结石复发和反流性胆管炎。(3)围术期指标包括手术时间、术中出血量、术后首次排气时间。分期组手术时间为ERCP及EST时间+LC时间,术中出血量为ERCP及EST中出血量+LC中出血量,术后排气时间为ERCP及EST后首次排气时间+LC后首次排气时间。(4)社会经济指标包括术后住院时间、住院费用。分期组患者若分两次住院,则住院费用为两次住院费用之和;其术后住院时间从ERCP及EST后开始计算,若分两次住院,则术后住院时间为两次住院时间之和。
1.4 统计学分析 采用SPSS 20.0软件进行统计学分析。计量资料以(x±s)表示,组间比较采用两独立样本t检验;计数资料以例数(百分比)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者手术成功率、残余结石率、围术期指标、社会经济指标的比较 一期组共有66例患者成功完成手术,其中术中行自行脱落J管引流一期缝合术21例、直接胆总管一期缝合45例;有2例因Calot三角粘连严重而中转开腹手术治疗,1例术中发现为Mirrizi综合征而中转开腹手术治疗;术后残余结石2例(2.9%),术后均经ERCP取净。分期组共有50例患者成功完成手术;有1例患者因结石较大且嵌顿而难以取出转行LCBDE,1例患者因插管失败转行LCBDE;术后残余结石3例(5.8%),其中1例为择期LC术后发现,2例于ERCP后发现,均再行ERCP取净。两组患者的手术成功率、残余结石率、手术时间、术中出血量及术后排气时间比较,差异均无统计学意义(均P>0.05),而一期组的术后住院时间短于分期组,住院费用少于分期组(均P<0.05)。见表2。
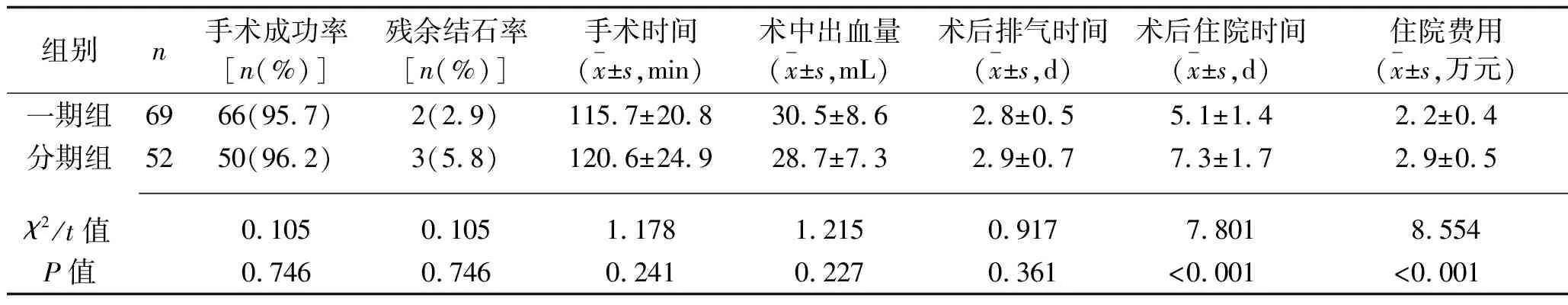
表2 两组患者手术成功率、残余结石率、围术期指标、社会经济指标的比较
2.2 两组患者术后近期并发症发生率及术后远期并发症发生率的比较 两组患者的术后近期并发症发生率及术后远期并发症发生率比较,差异均无统计学意义(均P>0.05)。见表3。
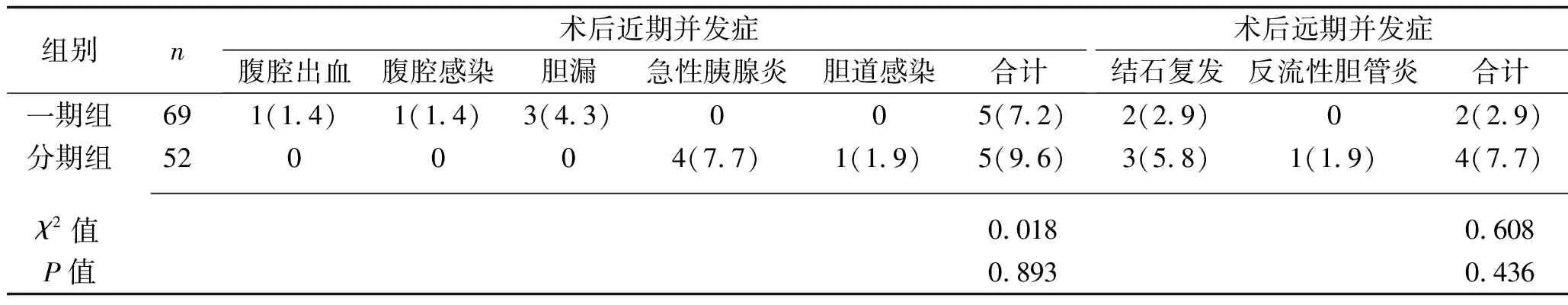
表3 两组患者术后近期并发症发生率及术后远期并发症发生率的比较[n(%)]
3 讨 论
胆囊结石合并胆总管结石是常见的外科急腹症之一,以寒战与高热、腹痛、黄疸为主要临床表现,严重者可因出现急性梗阻性化脓性胆管炎而危及生命[7]。如何为胆囊结石合并胆总管结石患者选择有效、合适的治疗方案,一直是肝胆外科医师探讨的重要课题。近年来,随着微创外科手术的进步及外科医生微创手术经验的积累,胆囊结石合并胆总管结石的治疗方法已由传统的单一开腹手术过渡到多元化微创手术[8]。一期腹腔镜手术与分期内镜加腹腔镜手术是目前治疗胆囊结石合并胆总管结石的两种主要微创治疗方案,但哪种治疗方案更具优势仍无定论。
1993年张诗诚等[9]率先在国内报告了LCBDE的临床应用效果,随后LC+LCBDE成为治疗胆囊结石合并胆总管结石的重要外科手段。起初LC+LCBDE+T管引流术是治疗胆囊结石合并胆总管结石的主流术式,但术后患者需长期携带T管,其生活质量受到影响。LC+LCBDE+直接胆总管一期缝合/自行脱落J管引流一期缝合术是目前常用的优化一期腹腔镜手术方案。其中,直接胆总管一期缝合的适应证较为严格,包括十二指肠乳头无水肿、胆总管下端通畅且无狭窄、胆总管直径>8.0 mm及无急性梗阻性化脓性胆管炎等[10],因此其无法完全代替T管引流术。而自行脱落J管引流一期缝合术的适应证已接近于T管引流术的适用范围,因此采用该术式既可以不用放置T管引流,又能通过有效的胆道引流起到减压作用[11]。但部分患者在留置J管后出现短暂的淀粉酶异常升高,而少数J管无法自行脱落者须经十二指肠镜拔出。Classen等[12]和Kawai等[13]于1974年分别报告了采用EST治疗胆总管结石的效果,该术式由于具有保持胆总管完整性、可多次操作、简便快捷及治疗效果好等优点,受到广泛的关注。目前分期内镜加腹腔镜手术已成为治疗胆囊结石合并胆总管结石的另一种主流微创治疗方案,尤其是对于麻醉风险大、合并重症胰腺炎或胆源性胰腺炎腹腔感染的高龄者,该治疗方案优势更为明显。但接受该手术治疗的患者需承受两次手术打击,且该方案容易引起Oddi括约肌功能破坏,其术后并发症发生率较高。
本研究中,两组手术成功率、残余结石率比较差异均无统计学意义(均P>0.05),与既往研究[14-17]结果相近。本研究结果还显示,两组患者的术后近期并发症发生率及术后远期并发症发生率比较,差异均无统计学意义(均P>0.05),与其他文献报告的结果[16,18]基本一致。一期组中有个别患者术后近期出现胆漏、腹腔感染、少量腹腔出血,原因可能是该微创治疗方案虽然保护了患者的Oddi括约肌功能,但胆总管的完整性被破坏,故而术后易出现胆漏,进而引发腹腔感染。但上述患者经持续腹腔引流、抗感染及对症治疗后痊愈。术后远期随访发现一期组中有2例患者出现结石复发,均经再次ERCP取石后康复。分期组中有个别患者术后近期出现急性胰腺炎、胆道感染,可能与ERCP及EST后乳头功能损伤、乳头水肿相关,均经抗感染、抑酶、抑酸、胃肠减压等保守治疗后痊愈。术后远期随访发现分期组中有3例患者出现结石复发、1例出现反流性胆管炎,结石复发患者均经再次ERCP取石后康复出院,而患者术后发生反流性胆管炎的原因可能为ERCP及EST破坏了Oddi括约肌功能,经胆道重建及保守治疗后康复出院。以上结果提示,一期腹腔镜手术和分期内镜加腹腔镜手术均是治疗胆囊结石合并胆总管结石安全、有效的微创手术方案。但本研究术后随访时间较短,今后可延长随访时间,以进一步观察两种术式的远期效果。
本研究结果显示,两组患者的手术时间、术中出血量及术后排气时间比较,差异均无统计学意义(均P>0.05),而一期组的术后住院时间短于分期组,住院费用少于分期组(均P<0.05),与既往研究结果[19-20]不完全相符。徐垚等[19]的研究表明,相比于ERCP及EST,LC+LCBDE治疗胆囊结石合并胆总管结石的手术时间更长,而本研究中两组患者的手术时间差异并不明显,原因可能与术者的手术操作娴熟程度有关。这两种手术方式均可通过改进技术手段和提高操作熟练度来缩短操作时间。相比于ERCP及EST,笔者所在医院开展腹腔镜手术的时间更早,数量更多,这也是导致本研究中两组手术时间差异不明显的重要因素。本研究结果表明,相比于分期组,一期组在术后住院时间及住院费用方面更具优势,这与既往研究结果[14,20]相似。分期组患者术后住院时间延长的主要原因为需要进行两次手术,部分患者甚至需要住院两次。目前尚无指南明确指出ERCP及EST后行LC的具体时间。笔者所在医院一般在ERCP及EST术后第1~2天行LC,主要是基于以下两点:(1)ERCP及EST术后当天患者可能存在肠道积气;(2)术后第1~2 天患者的胆囊水肿较轻,手术操作较安全。而分期组患者住院费用较高,除了与住院时间延长所致的相关费用增加有关,还与ERCP及EST过程中需使用价格较高的一次性耗材有关。
综上所述,一期腹腔镜手术和分期内镜加腹腔镜手术均是治疗胆囊结石合并胆总管结石安全、有效的微创手术方案,而一期腹腔镜手术的术后住院时间更短、住院费用更低。在实际临床中,需严格掌握手术适应证,应根据患者具体情况选择个性化的治疗方案。
