维生素D、淋巴细胞亚群与2型糖尿病患者颈动脉斑块的相关性研究
2023-08-14庄翠侠季学磊祝腊香杨俊平
庄翠侠,季学磊,祝腊香,杨俊平,陈 燕,王 妍
(芜湖市第二人民医院 1.全科医学科;2.内分泌科,安徽 芜湖 241000)
2型糖尿病(type 2 diabetes mellitus,T2DM)是一种代谢紊乱性疾病,其患病率逐年升高,最新统计数据显示,中国糖尿病和糖尿病前期发病率分别为12.8%和35.2%[1],已高居全球首位,近年研究发现血清维生素D水平降低与T2DM风险增加有关[2],血清维生素D水平低的人群更容易发展成糖尿病[3],这可能是维生素D水平过低加剧了高风险人群的糖尿病发生率。与此同时,一项Meta分析显示,中高剂量补充维生素D(>1 000 IU/d),显著降低了T2DM的发病风险[4],提示每日膳食补充维生素D可以显著降低糖尿病的发生概率。心脑血管病变是糖尿病患者最主要并发症,其病理基础为血管的动脉粥样硬化。由于颈动脉壁增厚和斑块被认为是动脉粥样硬化的早期形态学改变,也是全身动脉粥样硬化的早期标志,因此糖尿病并发的动脉粥样硬化常常导致患者出现颈动脉斑块[5]。研究发现糖尿病并发颈动脉斑块的患者具有更低的血钙水平和维生素D水平,维生素D浓度可作为全身动脉粥样硬化的预测指标,尤其是25羟维生素D3[25-hydroxyvitamin D3,25(OH)D3]的水平和动脉粥样硬化的程度显著相关[6-7]。
T2DM患者细胞免疫同样存在异常,细胞亚群的紊乱与血糖升高和胰岛β细胞早相分泌功能缺陷明显相关,尤其是CD3、CD4和CD8+T细胞,联合三者检测有利于评估T2DM患者胰岛分泌功能[8]。有研究认为糖尿病患者的胰岛素分泌水平与CD8+T细胞呈负相关,患者体内的CD4+T细胞和CD3+T细胞更少[9]。也有研究表明外周血CD4+T细胞CCR5表达水平的升高与颈动脉狭窄具有正相关性,CD4+T细胞的活化或许参与了颈动脉斑块的形成及发展[10-11]。上述结果表明颈动脉斑块是否和糖尿病患者的免疫系统之间具有相关性目前尚不清楚。因此本研究探究糖尿病并发颈动脉斑块和维生素D以及淋巴细胞之间的相互关系,观察三者之间是否具有相关性,以此提示患者的糖尿病发展程度和有效的治疗措施。
1 资料和方法
1.1 一般资料 收集芜湖市第二人民医院2020年10月~2022年11月住院的T2DM患者41例作为研究对象,其中男21例,女20例,年龄28.00~88.00(62.90±12.49)岁;根据颈动脉彩超结果提示有无颈动脉斑块将患者分为对照组17例和斑块组24例。所有T2DM患者符合《中国2型糖尿病防治指南(2020版)》诊断标准。排除严重肝肾功能障碍、糖尿病酮症等糖尿病急性并发症、自身免疫性及其他内分泌性疾病、恶性肿瘤、感染、结缔组织病及其他骨代谢疾病以及近期服用任何能影响体内维生素D含量的药物。本研究经医院伦理委员会批准[2022论文伦审第(4)号],所有受试者均已知情同意。
1.2 方法
1.2.1 收集患者一般资料 所有患者入院后,首先详细询问患者的病史,包括既往病史、吸烟、饮酒、运动等生活方式信息并记录患者在静息状态下测量身高、体质量,测量血压,次日清晨空腹采静脉血,采用AVDIA2400全自动生化仪测定(德国西门子公司)检测各项指标,如空腹血糖(FPG)、糖化血红蛋白(HbAlc)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C);血清总25羟维生素D[25(OH)D]水平浓度检测由金域医学检验中心和检验科分别完成。
1.2.2 颈动脉彩超检查 颈动脉的动脉硬化程度采用美国GE公司生产的Vivid7彩色多普勒超声仪检测颈动脉来评估,探头频率为7.5~12.0 MHz,通过检查双侧颈总动脉、颈外动脉及颈动脉内膜中层厚度(Intimamedia thickness,IMT),将IMT≥1.2 mm或局限性回声突出官腔确定为斑块。
1.2.3 外周血T细胞数量检测方法 采用流式细胞仪以单克隆抗体免疫荧光法检测淋巴细胞亚群T细胞、B细胞和NK细胞。采用常用的荧光标记例如FITC、PE、PerCP和APC等分别偶联抗体CD3、CD8、CD16、CD56、CD4、CD45和CD19。以外周血PBMC约100 μL分别加入相应荧光抗体20 μL,混匀后室温避光孵育20 min,离心5 min,弃上清,用PBS漂洗后上机检测,采用美国Beckman Coulter公司流式细胞仪检测细胞占比并统计细胞数量。
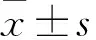
2 结果
2.1 两组患者临床及生化指标比较 结果显示,斑块组患者年龄大于对照组(P<0.05),总25(OH)D水平和CD3+CD4+T细胞比例均低于对照组(P<0.05),而两组患者其他指标差异均无统计学意义(P>0.05)。详见表1。

表1 斑块组与对照组临床及生化指标对比
2.2 T2DM患者颈动脉斑块的多因素Logistic回归分析 根据单因素分析结果,按照P<0.10的标准,共有年龄、收缩压、总25(OH)D水平和CD3+CD4+T细胞比例等7个变量进入多因素Logistic回归模型(向前法)。结果显示,总25(OH)D水平(OR=1.176,95%CI:1.011~1.368)及CD3+CD4+T细胞比例低(OR=1.129,95%CI:1.007~1.266)为颈动脉斑块形成的独立危险因素(P<0.05),见表2。

表2 T2DM患者颈动脉斑块的Logistic回归分析
2.3 T2DM患者总25(OH)D水平与各淋巴细胞亚群的相关性分析 结果显示,总25(OH)D与CD3+T细胞(r=0.105)、CD19+B细胞(rs=-0.105)、CD3+CD4+T细胞(r=0.206)、CD3+CD8+T细胞(r=-0.132)、NK细胞(rs=-0.063)和CD4/CD8(rs=0.132)相关性均无统计学意义(P>0.05)。
3 讨论
已知糖尿病可产生多种并发症,其中最严重的就是可能导致全身动脉粥样硬化,糖尿病对大血管的损害先后表现为大血管内壁内膜增厚,粥样斑块形成,管腔狭窄,最终导致动脉粥样硬化,检测颈动脉中央层厚度及斑块形成情况可实时检测动脉粥样硬化的早期形态改变,是全身动脉粥样硬化的早期标志。因此,检测颈动脉中央层血管内壁增厚以及斑块形成情况可以作为预测糖尿病严重程度的重要指标。本研究显示,总25(OH)D水平可作为T2DM患者发生颈动脉粥样硬化的独立影响因素,这与文献报道相符[6,12]。总25(OH)D水平低是T2DM患者颈动脉粥样硬化的危险因素,可在糖尿病早期获知血清总25(OH)D水平,以此评估糖尿病患者动脉粥样硬化的风险,可以尽早进行干预,以防脑卒中、冠心病等心血管并发症的发生。
在免疫细胞中,T细胞被认为是调节动脉粥样硬化的关键因素[13]。文献报道,T2DM患者的淋巴细胞亚群会出现变化,并与胰岛素分泌水平密切相关[11,14],因此淋巴细胞亚群可以提示T2DM患者的严重程度和并发症风险。有文献报道,在单纯急性脑梗死患者[15]和急性冠脉综合征患者[16]中,T细胞免疫功能失调和颈动脉斑块具有相关性。提示免疫细胞功能失调和颈动脉斑块的形成具有直接关系。目前,有研究认为糖尿病患者的胰岛素水平与CD8+T细胞呈负相关,患者往往具有更高的CD8+T细胞,而具有更少的CD4+T细胞和CD3+T细胞,并且CD4+/CD8+降低[9]。也有文献认为CD4+T细胞在糖尿病合并动脉粥样硬化的患者中是数量增多的[17]。因此关于糖尿病和淋巴细胞的数量之间的关系,目前的结果尚不十分可靠。本研究显示,伴有颈动脉斑块的T2DM患者的CD3+CD4+T淋巴细胞比例较对照组明显降低,提示糖尿病患者机体免疫失调可能参与到动脉粥样硬化过程中,这与上述结果类似[9]。本研究具有一定局限性:单中心回顾性小样本研究所得结果仍需多中心、大样本临床研究来验证;由于纳入样本量较少,仅将病例分为斑块组和对照组未能体现患者间颈动脉斑块的不同严重程度。
综上所述,本研究提示总25(OH)D水平低为糖尿病患者颈动脉斑块形成的独立危险因素,而淋巴细胞亚群中CD3+CD4+T细胞比例也可能与颈动脉斑块形成相关,未来仍需扩大样本进一步探索。
