小儿坏死性小肠结肠炎预后的相关危险因素分析及干预措施
2023-08-11刘林泉邢晓倩赵青青
刘林泉,邢晓倩,赵青青
坏死性小肠结肠炎(necrotizing enterocolitis,NEC)为小儿常见消化系统危重疾病,其发生率为1%~5%[1];NEC主要表现为呕吐、腹胀、便血,病情持续进展可累及多器官,导致肠道坏死、呼吸功能障碍、机体严重炎性反应等,预后较差[2-3]。NEC主要通过内科或外科手术治疗,随着近年医疗技术的不断发展,NEC患儿治愈率逐渐提升;但部分患儿预后仍较差,因此探究、明确NEC患儿预后的相关危险因素,对提高小儿NEC治愈率、改善患儿预后具有重要意义[4-5]。基于此,本研究选取我院收治的262例NEC患儿,旨在分析其预后相关危险因素,为临床制定干预措施提供参考依据。现报道如下。
1 资料与方法
1.1 一般资料
选取2019年2月—2021年10月我院收治的262例NEC患儿为研究对象,其中男160例,女102例,周龄23~46(34.20±4.92)周,本研究经我院伦理委员会审批通过。
1.2 纳入与排除标准
1)纳入标准:符合《实用新生儿学》第4版[6]中NEC的诊断标准;存在腹胀、呕吐或便血,腹部X线片显示肠管异常充气或有门静脉充气征、麻痹性肠梗阻、肠壁积气;患儿家属均了解本研究并当面签署知情同意书。2)排除标准:存在先天性肠道畸形;存在遗传代谢性疾病;伴有先天性严重缺陷;存在过敏性疾病。
1.3 调查方法
给予禁食、胃肠减压、抗生素(卡拉霉素、氨苄青霉素等)治疗、维持水电解质平衡等常规措施;根据患儿病情程度,行单纯腹腔引流术、肠切除一期端端吻合术等手术治疗。
1.3.1 资料收集
以病历收集、跟踪检查结果等方式进行资料收集,包括一般资料、喂养情况、临床表现及实验室检查指标。其中一般资料包括患儿性别、周龄、出生体重、是否胎膜早破;喂养情况包括经口喂养天数、病前有无口服益生菌、静脉营养治疗时间;临床表现包括NEC分期(Walsh分期标准)[6]、有无心率增快或减慢、是否微循环灌注不良、是否休克、是否肠鸣音消失、是否呼吸衰竭、是否代谢性酸中毒、有无硬肿症、有无非营养性吸吮训练、有无机械通气;实验室检查指标包括血常规检查中白细胞计数(WBC)、血小板计数(PLT),炎性介质中白介素-8(IL-8)、白细胞分化抗原14(CD14)。
1.3.2 预后评估标准
X线检查示液气平面、肠壁积气基本消失,呕吐、腹胀、便血等症状消失为治愈,计为良好预后。X线检查示液气平面、肠壁积气仍存在,呕吐、腹胀、便血等症状无明显改善、基本没改善或加重为恶化,计为不良预后。
1.4 观察指标
1)比较两组患儿一般资料、喂养情况。2)比较两组患儿临床表现。3)比较两组患儿实验室检查指标。4)多因素Logistic回归分析NEC患儿预后的相关危险因素。
1.5 统计学方法
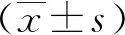
2 结果
2.1 两组患儿一般资料、喂养情况比较
262例NEC患儿治愈158例,恶化104例。两组患儿性别、周龄、出生体重、经口喂养天数、静脉营养治疗时间比较差异无统计学意义(P>0.05);两组患儿病前口服益生菌情况比较差异有统计学意义(P<0.05),见表1。
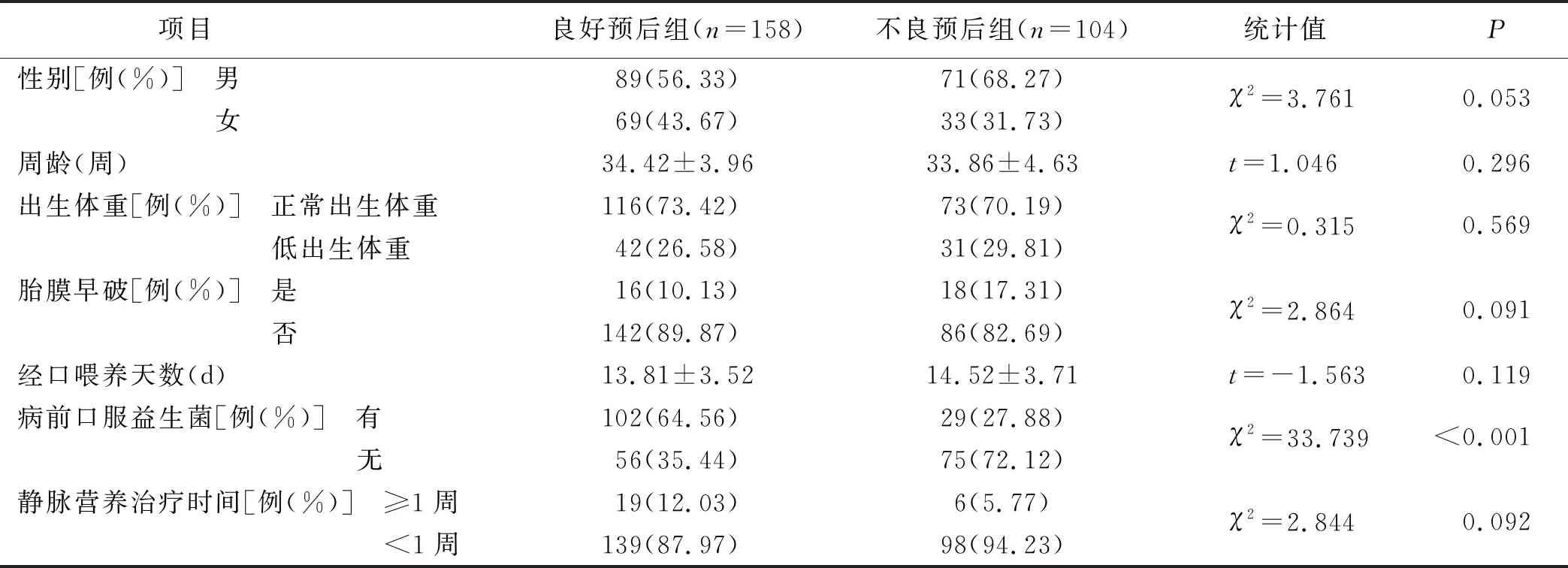
表1 两组患儿一般资料、喂养情况比较
2.2 两组患儿临床表现比较
两组患儿NEC分期、呼吸衰竭、非营养性吸吮训练、机械通气情况比较差异有统计学意义(P<0.05),见表2。
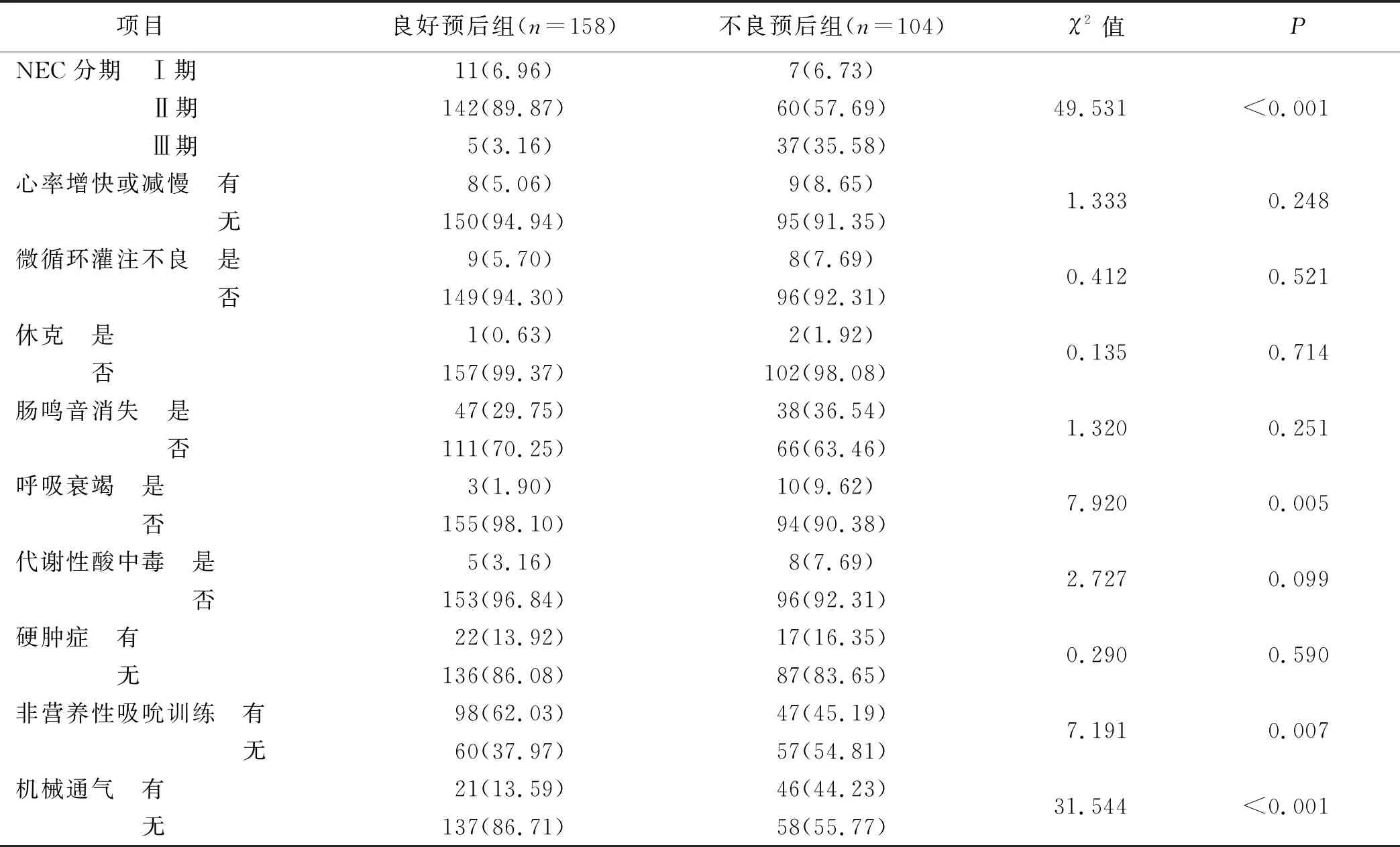
表2 两组患儿临床表现比较 单位:例(%)
2.3 两组患儿实验室检查指标比较
两组患儿IL-8、CD14水平比较差异有统计学意义(P<0.05),见表3。

表3 两组患儿实验室检查指标比较
2.4 NEC患儿预后影响因素的Logistic回归分析
以NEC患儿预后为因变量,以单因素分析差异有统计学意义的指标(病前口服益生菌、非营养性吸吮训练、NEC分期、呼吸衰竭、机械通气、IL-8、CD14)作为自变量(赋值方式见表4),进行多因素Logistic回归分析。结果显示,病前口服益生菌、非营养性吸吮训练是NEC患儿预后的保护因素,NEC分期(Ⅲ期)、呼吸衰竭(是)、机械通气(有)、IL-8(≥202.93 pg/mL)、CD14(≥13.69%)是NEC患儿预后的危险因素(P<0.05),见表5。

表4 自变量赋值
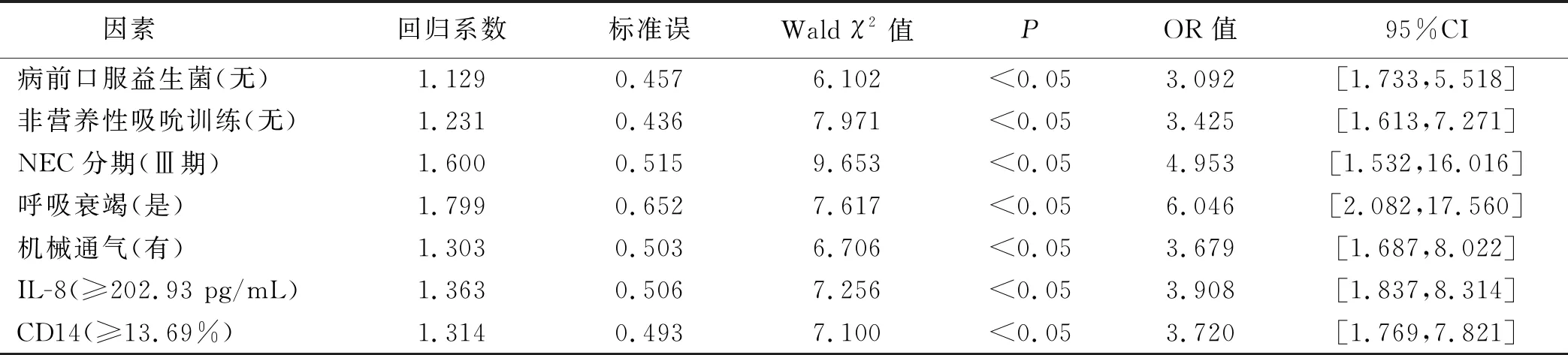
表5 NEC患儿预后影响因素的Logistic回归分析
3 讨论
3.1 NEC患儿预后的相关危险因素分析
本研究结果显示,两组患儿病前口服益生菌情况、非营养性吸吮训练情况、NEC分期、呼吸衰竭情况、机械通气情况、IL-8及CD14水平比较差异有统计学意义(P<0.05),与赵修浩等[7]关于益生菌对NEC患儿的影响研究结果相似。进一步进行Logistic回归分析结果显示,病前口服益生菌、非营养性吸吮训练是NEC患儿预后的保护因素,NEC分期为Ⅲ期、呼吸衰竭、机械通气、IL-8≥202.93 pg/mL、CD14≥13.69%是NEC患儿不良预后的危险因素(P<0.05),可见上述因素与NEC患儿预后相关。经分析,人体肠道内益生菌具有维持肠黏膜屏障功能,益生菌可于小儿喂养过程中酌情添加,增强小儿免疫力,有利于防止NEC发生;同时,益生菌可调节NEC患儿肠道黏膜炎性反应,促进其病情恢复[7-8]。非营养性吸吮训练具有刺激口腔黏膜感觉神经作用,促胃泌素分泌、提高迷走神经兴奋性,抑制胃肠道内细菌增殖,促进胃肠道动力改善,进而有效预防NEC[9-10]。
NEC分期为Ⅲ期的患儿肠道损伤严重,易引发病原菌移位,导致肠源性败血症等加重NEC病情,造成不良预后;且手术治疗也难以有效改善Ⅲ期患儿预后,因此早期诊断、治疗,避免病情恶化至Ⅲ期,对改善NEC患儿预后具有重要意义[11-12]。若NEC患儿存在呼吸衰竭,可引发酸中毒、肠道缺氧,加重肠道缺血、坏死程度,造成其消化、吸收、蠕动功能减弱,使NEC患儿病情恶化,预后较差[13-14]。行机械通气的NEC患儿病情较重,肠道存在严重缺氧缺血性损伤,且机械通气过程中气道管理操作可能造成食管黏膜防御功能及完整性受损,易引起肠道菌群失调,增加患儿肠道感染风险,加重病情进展[15-16]。NEC病情进展与细菌异常定植相关,IL-8为白细胞趋化因子,正常状态下,机体抗炎与促炎处于平衡状态,NEC患儿肠道黏膜中IL-8水平升高,IL-8活化并介导中性粒细胞参与炎症反应,抗炎与促炎状态失衡,致使机体出现炎症损伤,促使NEC患儿病情恶化[17-18]。CD14可特异性结合细菌致病成分脂多糖,通过Toll样受体4(TLR4)信号促使IL-8等相关炎性因子高水平表达,诱发肠道炎症反应,造成肠道炎性损伤,不利于NEC患儿预后。
3.2 干预措施
1)应加强小儿健康喂养相关知识宣教,早期喂养中适当添加益生菌,以增强小儿肠道免疫及胃肠道防御能力,有效预防小儿NEC病情发生与进展[19-20]。2)针对NEC确诊患儿,给予非营养性吸吮训练,增强患儿胃肠道动力。3)重视NEC早期诊断,对于Ⅰ、Ⅱ期NEC患儿进行积极有效治疗,及时纠正、缓解临床症状,最大限度避免病情进展至Ⅲ期,改善NEC患儿预后。4)对于存在呼吸衰竭、行机械通气治疗等病情严重的NEC患儿,应在保证治疗效果的同时,避免治疗过程中胃肠道功能再损伤,及时调整治疗方案,以改善NEC患儿预后[21-22]。5)密切监测NEC患儿IL-8、CD14等相关指标水平,对状态异常患儿进行针对性干预,避免肠道炎性损伤加重,阻止NEC患儿病情恶化,促进其预后改善。以影响NEC患儿预后的因素为依据,针对性制定临床干预措施,对NEC治疗方案的制定、患儿预后改善具有指导作用。但本研究对相关实验室指标的检测项目较少,对影响NEC患儿预后的影响因素探究尚有不足,更多相关因素需临床进一步检测研究明确。
综上所述,NEC患儿预后与病前口服益生菌、非营养性吸吮训练、NEC分期、呼吸衰竭、机械通气、IL-8、CD14等多种因素有关。根据相关因素制定针对性干预措施,检测IL-8、CD14等水平,可有效防治NEC,改善NEC患儿预后。
