腹腔镜经腹腹膜前疝修补术与腹腔镜完全腹膜外疝修补术对腹股沟疝患者机体微炎症指标及预后的影响
2023-08-05黄锦训
黄锦训
联勤保障部队第九〇〇医院莆田医疗区 (福建莆田 351100)
腹股沟疝(inguinal hernia,IH)指腹腔内脏器通过腹股沟区的缺损、破孔或薄弱区,向外突出于皮下形成的肿块,可引发胃肠道不适、腹痛等症状[1-2]。若不尽早治疗,IH 病情将持续进展,甚至可引起疝嵌顿、肠坏死等严重并发症,影响患者的生活质量[3]。目前,临床主要采用腹腔镜疝修补术治疗IH 患者,通过修补腹股沟区、复位腹腔脏器以缓解腹痛、腹部不适等症状,促进患者康复[4]。腹腔镜经腹腹膜前疝修补术(transabdominal preperitoneal prosthesis,TAPP)、腹腔镜完全腹膜外疝修补术(totally extraperitoneal hernia repair,TEP)均为治疗IH 患者的腹腔镜疝修补术,具有微创、术后康复快、疼痛感低等特点[5-6]。但TAPP、TEP 进入腹膜前间隙的路径存在差异,治疗IH 各有优缺点。鉴于此,本研究探讨TAPP 与TEP 对IH患者机体微炎症指标及预后的影响,以期为该类患者手术方案的选择提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取2020 年2 月至2022 年3 月联勤保障部队第九〇〇医院莆田医疗区接收的82 例IH 患者作为研究对象,按照随机数字表法分为对照组与试验组,各41 例。对照组男29 例,女12 例;年龄45~71 岁,平均(58.16±3.41)岁;体质量指数20.15~26.58 kg/m2,平均(23.21±1.28)kg/m2;病变部位,左侧18 例,右侧23 例。试验组男25 例,女16 例;年龄48~70 岁,平均(58.78±3.17)岁;体质量指数20.09~26.67 kg/m2,平均(23.19±1.27)kg/m2;病变部位,左侧19 例,右侧22 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审批[2020 审(025)号],患者均已签署研究知情同意书。
纳入标准:符合IH 相关诊断标准[7];首次发病;可耐受相关手术方案;精神正常,具备一定读写能力。排除标准:近期有腹部手术史;嵌顿疝、难复性疝或缺损较大;伴凝血功能障碍;伴感染性、传染性疾病;合并重要脏器功能不全;伴精神疾病。
1.2 方法
对照组采用TAPP 治疗:术前常规禁食、禁饮,行气管插管全身麻醉,体位取头低足高位,足高于头15°~30°;于脐下做一长约5 mm 的弧形切口,切口深度达皮下后转为纵向切口,切开腹白线至腹膜前脂肪组织,钝性分离组织,形成间隙;置入10 mm 套管,连接气腹机,充入二氧化碳气体,控制压力为10 mmHg(1 mmHg=0.133 kPa);置入腔镜,应用镜推法分离腹膜外间隙,并于患侧腹直肌外侧缘、脐下两横指部位分别置入5 mm 套管,游离腹膜外间隙,充分暴露耻骨结节、腹股沟韧带、血管等组织,根据患者病情选择分离方式,其中斜疝采用钝性撕离法,直疝采用剥离疝囊法;置入补片,使其覆盖于腹股沟区,采用生物胶固定;缝合腹膜切口,检查是否存在活动性出血,排出气体,缝合脐部切口。
试验组采用TEP 治疗:术前准备、麻醉方式、体位同对照组;于脐下5 mm 入路,建立气腹,置入10 mm 腹腔镜(30°),于脐平面下层腹直肌部位做5 mm 操作孔,切开腹膜,辨别脐外侧、脐中韧带等组织,切开中间腹膜,游离腹膜前间隙,分离疝囊,置入补片,使其覆盖缺损区,采用可吸收线缝合腹膜,于腹膜外放置补片,排空气体,缝合切口。
1.3 观察指标
(1)手术指标:比较两组手术用时、术中失血量、术后排气时间、住院时间、住院费用。(2)微炎症指标:分别于术前、术后24 h 抽取两组空腹肘静脉血5 ml,以10 cm 离心半径、3 000 r/min转速离心10 min 后取血清,采用酶联免疫吸附法测定肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、超敏C 反应蛋白(hypersensitive C-reactive protein,hs-CRP)、白细胞介素-6(interleukin-6,IL-6)水平,试剂盒均购自上海酶联生物科技有限公司。(3)并发症:比较两组术后1 周尿潴留、肠粘连、感染等并发症发生情况。
1.4 统计学处理
采用SPSS 23.0 统计软件进行数据分析。计量资料以±s表示,采用t检验。计数资料以率表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 手术指标
试验组手术用时长于对照组,术后排气时间、住院时间均短于对照组,住院费用少于对照组,差异有统计学意义(P<0.05);两组术中失血量比较,差异无统计学意义(P>0.05),见表1。
表1 两组手术指标比较(±s)

表1 两组手术指标比较(±s)
?t 6.562 1.250 5.275 2.835 11.307 P<0.001 0.215 <0.001 0.006 <0.001
2.2 微炎症指标
术前,两组血清TNF-α、hs-CRP、IL-6 水平比较,差异均无统计学意义(P>0.05);术后24 h,两组血清TNF-α、hs-CRP、IL-6 水平均高于术前,但试验组均低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组血清微炎症指标水平比较(±s)
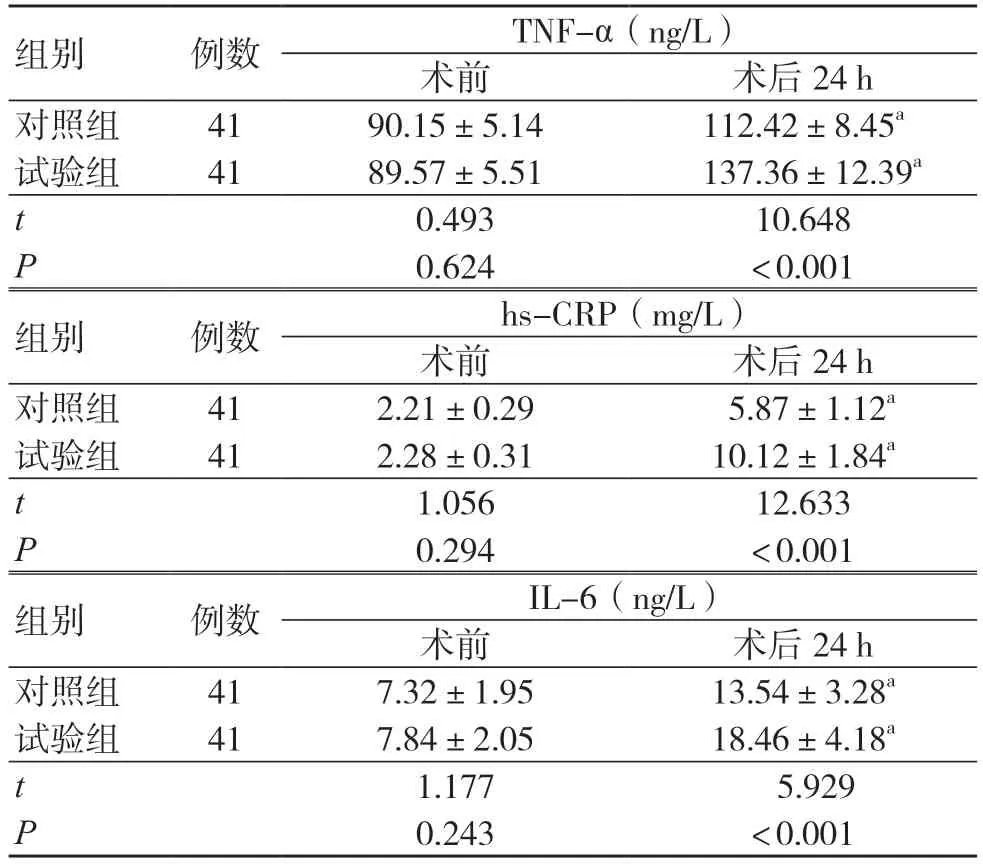
表2 两组血清微炎症指标水平比较(±s)
注:与同组术前比较,aP<0.05;TNF-α 为肿瘤坏死因子-α,hs-CRP 为超敏C 反应蛋白,IL-6 为白细胞介素-6
组别 例数 TNF-α(ng/L)术前 术后24 h对照组 41 90.15±5.14 112.42±8.45a试验组 41 89.57±5.51 137.36±12.39a t 0.493 10.648 P 0.624 <0.001组别 例数 hs-CRP(mg/L)术前 术后24 h对照组 41 2.21±0.29 5.87±1.12a试验组 41 2.28±0.31 10.12±1.84a t 1.056 12.633 P 0.294 <0.001组别 例数 IL-6(ng/L)术前 术后24 h对照组 41 7.32±1.95 13.54±3.28a试验组 41 7.84±2.05 18.46±4.18a t 1.177 5.929 P 0.243 <0.001
2.3 并发症
试验组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组并发症发生情况比较[例(%)]
3 讨论
IH 病因尚未完全明确,可能与患者腹腔内压力较大、腹壁薄弱等因素有关,其发病机制在于腹壁肌肉强度下降,腹内压骤增导致腹腔内脏移位,逐渐移至腹壁缺损部位,形成包块[8-10]。目前,临床常采用疝修补术治疗IH 患者。传统开放性手术虽可有效改善患者病情,但创口较大,术后恢复较慢,不利于预后[11]。随着微创技术的发展,腹腔镜疝修补术被广泛用于IH 患者治疗中,效果显著。但腹腔镜疝修补术入路较多,TAPP、TEP 等不同入路术式可能会对IH 患者的治疗效果及预后产生不同影响。
本研究结果显示,试验组手术用时长于对照组,术后排气时间、住院时间均短于对照组,住院费用少于对照组,可见相较于TAPP,TEP 可缩短患者康复时间,减少其住院费用。其原因为,TAPP 通过将腹腔镜探入腹膜前间隙探查IH 患者的腹腔情况,具有操作空间大、解剖清晰等优势,更利于医师探查患者的隐匿疝、疝内容物情况等,且无需解剖腹股沟管,对IH 周围神经的损伤较小,可有效降低疾病复发风险。TAPP 多依靠外物固定补片,手术费用较高,且将补片固定后需关闭腹膜,导致患者术后排气时间、住院时间延长[12]。不同于TAPP,TEP 经腹壁直接进入腹膜前间隙,于腹腔前间隙操作,对患者内脏损伤较轻,更利于术后康复;且该术式切口较小,术中可利用按压的方式固定补片,治疗费用较少,患者接受度较高;且该术式直接于腹膜前进行相关操作,无需缝合腹膜,手术创伤更小,可有效缩短患者的住院时间[13]。但TEP 亦存在一定缺点,如术中需人造手术空间,且手术空间较狭窄,不利于手术操作的实施,导致手术时间较长。临床可强化手术医师的技能培训,使其熟练掌握TEP 相关技能,以缩短手术时间。
有研究表明,手术创伤可引起炎症级联反应,导致患者处于微炎症状态,TNF-α、hs-CRP、IL-6均为临床较为常见的炎症因子,能够反映人体炎症反应情况[14]。本研究结果还显示,术后24 h,试验组血清TNF-α、hs-CRP、IL-6 水平均低于对照组,可见相较于TAPP,TEP 可减轻患者的术后微炎症反应。其原因为,TAPP、TEP 手术路径不同,TEP可直接于腹膜前进行相关操作,操作简单,不会损伤患者脏器,术后微炎症状况更轻[15]。而TAPP 术中需打开腹膜,且术后需缝合腹膜,对IH 患者的创伤相对较大,患者术后微炎症反应较重。
本研究结果另显示,试验组并发症发生率低于对照组,可见相较于TAPP,TEP 治疗IH 患者可减少并发症发生,改善患者预后。其原因为,TEP利用腹内压固定补片,更符合人体生理机能,可有效减少术后感染、尿潴留等并发症的发生;而TAPP 术中打开、缝合腹膜的操作易导致腹膜关闭不全,增加继发肠粘连风险;且术中利用外物固定补片也会增加患者感染、肠粘连的发生风险,致使预后不良[16]。
综上所述,TAPP、TEP 均可有效治疗IH 患者,相较于TAPP,TEP 可减轻IH 患者的术后微炎症反应,加快康复进程,减少住院费用,且安全性更高。
