二甲双胍联合门冬胰岛素对妊娠期糖尿病患者血糖水平及母婴结局的影响
2023-08-02宋敏田重兴朱钦慧
宋敏,田重兴,朱钦慧
成武县人民医院产科,山东菏泽 274200
妊娠期糖尿病(gestational diabetes mellitus, GDM)是妊娠期间常见的合并症之一,无明显、特异性临床表现,经临床糖耐试验可确诊[1]。GDM 可引发产妇感染、羊水过多、高血压等母体并发症,还可能增加胎儿高血糖、巨大儿、新生儿低血糖等胎儿并发症的风险,对产妇及胎儿的健康影响较大[2]。目前,临床对于GDM 患者的治疗以药物为主。门冬胰岛素是种超短效胰岛素,是治疗各型糖尿病的常用药物之一,能够降低患者血糖水平,减轻临床症状,降低不良影响。门冬胰岛素短期效果良好,但药效持续时间较短,整体控糖效果不够理想[3]。二甲双胍为口服降血糖药,其主要作用于糖代谢的过程,并可提高肌肉、脂肪对葡萄糖的摄取和利用,起到良好降糖效果[4]。本研究选取2021 年9 月—2022 年9月成武县人民医院收治的90 例GDM 患者,分析二甲双胍与门冬胰岛素联合应用在GDM 患者中的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的90 例GDM 患者,按照随机数表法分为两组,各45 例。对照组年龄21~39 岁,平均(30.41±4.64)岁;孕周22~36 周,平均(29.57±2.32)周;身高154~168 cm,平均(161.02±3.29)cm;体质量46.5~82 kg,平均(64.33±4.09)kg。观察组年龄20~40 岁,平均(30.48±4.55)岁;孕周23~37 周,平均(29.61±2.39)周;身高154~167 cm,平均(160.94±3.17)cm;体质量47~82 kg,平均(64.22±4.05)kg。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:符合《妇产科学》[5]中GDM 的诊断标准,经糖耐试验确诊为GDM者;单胎;经健康宣教、饮食指导等常规方法干预无效者;产检资料完整者。
排除标准:本研究药物禁忌者;重要脏器功能障碍者;甲状腺功能异常者;既往有糖尿病史者;家族糖尿病遗传史者。
1.3 方法
两组患者均接受饮食指导,并参与运动训练。对照组给予门冬胰岛素注射液(国药准字S20200008,规格:3 mL∶300 U)治疗,于晚餐前皮下注射,初始注射剂量为0.2~0.3 IU/(kg·d),之后依据患者血糖水平增减2 IU,持续给药直至胎儿娩出。观察组在此基础上口服盐酸二甲双胍(国药准字H20094132,规格:0.25 g),5 mg/次,2次/d,持续给药直至胎儿娩出。
1.4 观察指标
血糖水平:治疗前后(分娩前3 d),采用血糖仪(浙械注准20192220484,型号:200)测定患者空腹血糖(fasting plasma glucose, FPG)、餐后2 h 血糖(2-hour postprandial blood glucose, 2 hPG),并用乳胶免疫凝集法测定糖化血红蛋白(glycated hemoglobin,HbA1c)水平。
胰岛功能:治疗前后,采集患者静脉血4 mL,使用全自动生化分析仪(苏械注准20192220228,型号:AS-380)检测空腹胰岛素(fasting insulin, FINS)、胰高血糖样肽-1(glucagon-like peptide-1, GLP-1),胰岛素抵抗指数(homeostasis model assessmentinsulin resistance, HOMA-IR)=FPG×FINS/22.5,记录计算后的数值。
母婴结局与并发症:包括子痫前期、早产、新生儿黄疸、胎儿窘迫、巨大儿。
不良反应:包括低血糖、恶心呕吐、腹胀、皮疹。
1.5 统计方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料符合正态分布,以(±s)表示,进行t 检验;计数资料以[n(%)]表示,进行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者血糖水平比较
治疗后,观察组FPG、2 hPG、HbA1c 低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者治疗前后血糖水平比较(±s)

表1 两组患者治疗前后血糖水平比较(±s)
images/BZ_112_271_387_2275_487.png对照组(n=45)观察组(n=45)t 值P 值10.28±1.24 10.31±1.25 0.114 0.909 8.82±0.76 7.01±0.57 12.781<0.001 11.35±2.43 11.36±2.39 0.020 0.984 8.87±1.02 6.17±0.98 12.805<0.001 12.98±2.36 13.02±2.25 0.082 0.935 10.08±1.17 8.47±1.02 6.958<0.001
2.2 两组患者胰岛功能比较
治疗后,观察组FINS、HOMA-IR 低于对照组,GLP-1 高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后胰岛功能比较(±s)
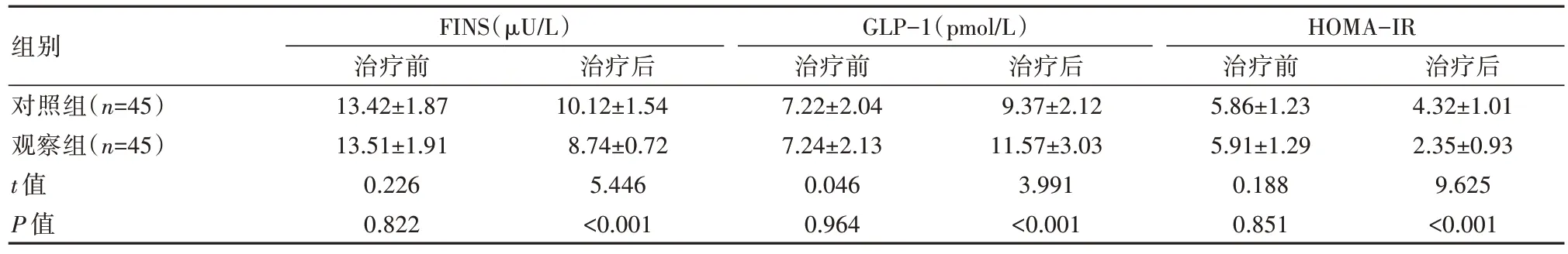
表2 两组患者治疗前后胰岛功能比较(±s)
images/BZ_112_271_825_2275_929.png对照组(n=45)观察组(n=45)t 值P 值13.42±1.87 13.51±1.91 0.226 0.822 10.12±1.54 8.74±0.72 5.446<0.001 7.22±2.04 7.24±2.13 0.046 0.964 9.37±2.12 11.57±3.03 3.991<0.001 5.86±1.23 5.91±1.29 0.188 0.851 4.32±1.01 2.35±0.93 9.625<0.001
2.3 两组母婴结局与并发症发生情况比较
治疗后,观察组子痫前期、早产、新生儿黄疸、胎儿窘迫、巨大儿的不良结局发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组母婴结局与并发症发生情况比较[n(%)]
2.4 两组患者不良反应发生情况比较
两组不良反应发生率对比,差异无统计学意义(P>0.05)。见表4。
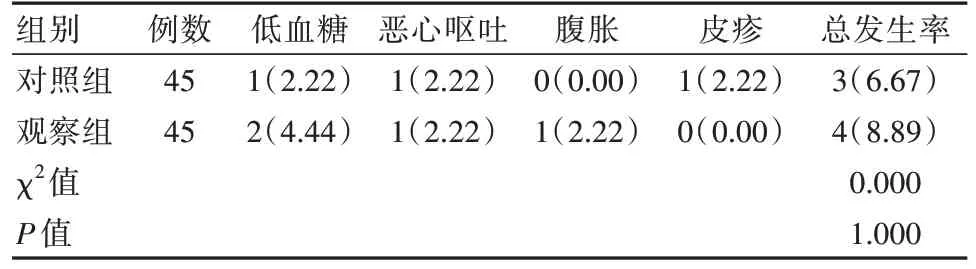
表4 两组患者不良反应发生率比较[n(%)]
3 讨论
GDM 病因复杂,主要与妊娠阶段特殊的生理变化有关,如葡萄糖需求量、胰岛素抵抗增加,但胰岛素分泌相对不足,从而导致孕妇发生GDM[6-7]。若未及时诊断治疗,随着病情进展,可增加母婴不良结局的发生风险。因此,探索合理有效的治疗措施临床意义较大。
血糖水平是临床检测糖尿病病程发展的有效手段,也是最直接的诊断依据,能够对医疗方案的调整起到辅助作用[8-9]。其中HbA1c 是血红蛋白与血清中糖类相结合的产物,能够有效反映患者的血糖水平,且水平稳定,是临床监测糖尿病控制的常用指标之一[10-11]。门冬胰岛素具有起效快、药效时间短等特点,虽能够快速降低血糖水平,但长期效果不足,且胰岛素使用过量可导致患者发生低血糖,故临床还需要联合其他药物治疗[12]。本研究结果显示,治疗后,观察组FPG、2 hPG、HbA1c、FINS、HOMA-IR及子痫前期、早产、新生儿黄疸、胎儿窘迫、巨大儿的不良结局发生率低于对照组(P<0.05),GLP-1 高于对照组(P<0.05),两组不良反应发生率相近(P>0.05),说明二甲双胍联合门冬胰岛素在GDM 患者中的应用效果显著,能够有效调节血糖浓度,改善胰岛功能,减少母婴不良结局与并发症的发生,且不良反应较少,有较高的安全性。柳杨等[13]的研究结果显示,二甲双胍联合胰岛素治疗GDM 能有效控制血糖,改善妊娠结局,与本研究结果有一致性。分析原因为:门冬胰岛素为速效胰岛素,皮下注射后,能够快速的降低血糖水平,其主要作用机制为:通过与肌肉及脂肪细胞的胰岛素受体相结合,刺激外周葡萄糖的吸收,并对肝糖原的释放产生抑制效果,减少肝脏葡萄糖的生成,从而发挥降血糖的作用[14-15]。二甲双胍能够抑制肝脏葡萄糖合成,减少肠道葡萄糖的吸收,并通过增加外周组织胰岛素的敏感性,来提高内源性胰岛素的作用,使脂肪、骨骼肌等对葡萄糖的利用率得以提高[16]。此外,二甲双胍能够活化蛋白激酶,减弱脂肪酸、胆固醇与蛋白质的配合,增强脂肪酸的利用率,从多方面发挥降低血糖的效用[17-18]。在门冬胰岛素的基础上加用二甲双胍能够发挥协同互补作用,延长控制血糖的时长,促使患者血糖趋于正常,减轻高血糖对孕妇及胎儿的不良影响,改善胰岛功能。
综上所述,二甲双胍与门冬胰岛素在GDM 患者中应用效果显著,能够快速调节血糖,改善胰岛功能,减少母婴不良结局,且有较高的安全性。
