腹膜后巨大去分化脂肪肉瘤1例报告
2023-07-28黄科峰方晓熠金文义
黄科峰 邓 辉 周 怡 宋 君 方晓熠 金文义 王 燕 田 螺
湖北省襄阳市联勤保障部队第991医院放射诊断科 (湖北 襄阳 441003)
1 病例资料
患者,女,68岁。因“右侧腹部疼痛、腹胀半年”入院。患者于半年前无明显诱因出现右侧腹部疼痛,为隐痛,间断性发作,体重明显减轻,伴进食后腹胀,无恶心、呕吐,无心慌、心悸,未予重视及治疗,外院CT检查提示腹腔巨大肿瘤,门诊以“腹腔肿瘤”收入院。既往体健,否认“高血压病、糖尿病、冠心病、肺心病”等慢性病史,否认“肝炎、结核、菌痢”等传染病史,否认外伤、手术及输血史,预防接种史随社会进行。查体:体温:36.4℃,脉搏:71次/分,呼吸:18次/分,血压:100/65mmHg;神志清楚,表情一般,查体合作,皮肤及巩膜无黄染,浅表淋巴结未触及肿大,双肺呼吸音清,未闻及干湿性啰音,心率71次/分,心肺查体未见明显异常。专科检查:腹部膨隆,软,右侧中腹部可触及巨大肿块,有触痛,活动度差,无反跳痛。实验室检查:白细胞计数3.0×10^9/L↓,红细胞计数4.12 0^12/L,血红蛋白103g/L↓,红细胞压积0.337↓,血小板计数278×10^9/L,ABO血型AB型,RH血型陽性,血凝 D-二聚体960ng/mL↑,生化 白蛋白32.9g/L↓,丙氨酸氨基转移酶5U/L↓,肌酐24umol/L↓,α-羟丁酸脱氢酶265U/L↑,超敏C反应蛋白10.58mg/L↑,降钙素原测定0.10ng/mL,心肌钙蛋白I0.00ng/mL,甲胎蛋白1.75ng/mL,癌胚抗原0.8ng/mL,糖类抗原125 10.0U/mL,糖类抗原153 8.3U/mL,糖类抗原199 16.1U/mL,乙肝表面抗原-,乙肝表面抗体-,丙型肝炎抗体-,梅毒螺旋体抗体阴性,艾滋病病毒抗体-,N端脑利钠肽前体250pg/mL↑,粪常规 隐血试验++,尿常规 酸碱度7.0↑。全腹部CT平扫及动态增强(图1-图5):右侧腹腔及腹膜后腔可见巨大混杂密度肿块,占据2/3腹腔,约40cm×30cm,包绕右肾脏及右肾上腺,向上压迫肝脏及胆囊,向前内压迫胃、胰腺及肠管移位,向下达盆腔,病变以脂肪密度为主,其内见多发软组织密度结节与肿块“漂浮”在脂肪中,分界清晰,呈骤然截断征。动态增强软组织肿块及结节呈不均匀强化,脂肪密度区未见明显强化,并可见腰间动、静脉、肠系膜上静脉及生殖血管受压内移,发出数支滋养血管分布于肿物表面。
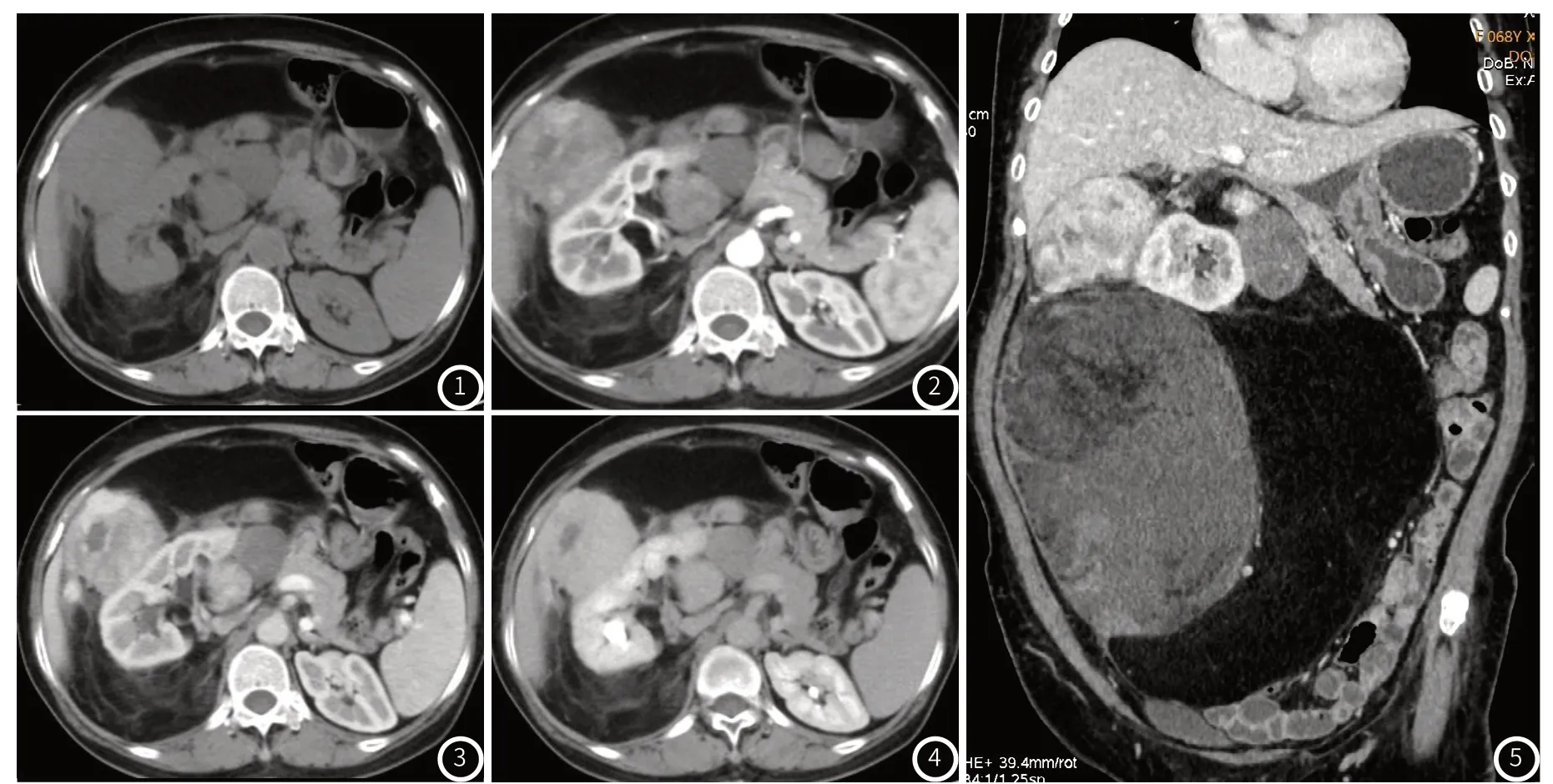
图1 右腹膜后腔、腹腔可见巨大混杂密度肿块,占据2/3个腹腔,病变以脂肪密度为主,其内“漂浮”多个大小不等软组织密度结节,分界清晰,呈骤然截断征,巨大肿瘤包绕右肾,压迫推移周围组织和脏器。图2 与图1同层动态增强动脉期,可见病变内软组织密度结节灶明显不均匀强化,脂肪密度区未见明显强化。图3 与图1同层动态增强门静脉期,病变内软组织密度结节灶持续不均匀强化,且各结节强化程度不一,脂肪密度区仍未见明显强化。图4 与图1同层动态增强延迟期,病变内软组织密度结节灶强化减低,脂肪密度区未见强化。图5 冠状面重建,可见肿块巨大,上达肝下缘,下达盆腔,包绕右肾,周围脏器受压移位,病变以脂肪密度和软组织密度为主,二者分界清晰,呈骤然截断征。
入院后完善术前准备,择期手术。手术探查:腹膜后见一大小约40cm×30cm×15cm肿物,由质硬、质软肿物组成,上达肝右叶脏面并粘连紧密,下达髂嵴,左侧达侧腹膜;其中质硬肿物有三处,分别位于右肾外下侧与髂腰肌间、右肾上端、右肾门处,与右肾粘连紧密,体积分别为 20cm×12cm×10cm、7cm×4cm×3cm、5cm×3cm×3cm;质软肿物有4处,成脂肪肉瘤样分别位于腹腔中及左侧、齐肾门脊柱右侧旁、回盲部系膜处,体积分别为 20cm×15cm×5cm、4cm×3cm×3cm、3cm×2cm×2cm;2cm×1cm×1cm;包膜完整,与周围组织界限清,胃、十二指肠、结肠、小肠被推向左侧,右肾受压上移,右侧输尿管位于肿物下方,腰间动、静脉、肠系膜上静脉及生殖血管受压内移并发出数支滋养血管分布于肿物表面。手术步骤:麻醉成功后,先取截石位,由泌尿外科行输尿管镜右侧输尿管导管置入术。再取平卧位,常规消毒铺巾,沿上述切口依次切开皮肤、皮下、腹直肌、腹膜,保护切口,打开侧腹膜。直视下打开后腹膜,探查如上述。沿肿物表面分离,注意保护下腔静脉及生殖血管及输尿管。边分离边止血,依次结扎并离断表面滋养血管,术野彻底止血,分离肝右叶脏面并粘连。于巨大质硬、质软肿物分界处取活检,送快速冰冻,病理科电话回报:考虑脂肪肉瘤。先将巨大质硬肿物完整切除,再切除巨大质软肿物,分离与右肾粘连紧密处质硬肿物时,请泌尿外科上手术台会诊,见肾门大血管被侵犯,分离困难,易出血,建议连右肾一并切除,于手术室外向患者家属说明病情,患者家属同意切除右肾。抽出输尿管导管,以肾蒂钳钳夹肾动、静脉,切断后断端给予结扎、缝扎。切除脊柱旁肿物时切除部分肾上腺。于回盲部肠系膜处切除两较小肿物,将腰大肌处脂肪、血管给予清扫,回盲部肠系膜脂肪组织给予清扫。大量温蒸馏水冲洗,吸净液体后创面喷洒胶体敷料,升结肠旁沟处放置一根引流管,还纳结肠及小肠,依次缝合各切口,外用无菌纱布覆盖。术毕。
病检学诊断:1.(腹腔)软组织恶性肿瘤,考虑为去分化脂肪肉瘤;2.(右)肾实质细胞水肿,肾门于肿瘤粘连处见脂肪肿瘤浸润;3.(右侧)输尿管慢性炎。
免疫组化:CD34(部分+),S-100(+),MDM-2(部分+),CDK-4(+),P16(+),P53(少量+),MUC-4(-),TLE-(-),CD99(少许+),EMA(-),SOX-10(-),STAT-6(+/-),SMA(-),Ki-67(Li:约20%)。
2 讨 论
腹膜后脂肪肉瘤是腹膜后最常见的腹膜后肿瘤,但在临床上较为少见,总体发病率低[1-2],由于其位置深,发病隐匿,并且极少数患者有早期临床表现,很难通过临床表现去明确诊断[3],大多数病人就诊时肿瘤已巨大,且有肿瘤侵犯重要血管和脏器,手术难以切除,甚至需要联合脏器切除。本文报道的病例病变体积巨大,包绕右肾,压迫周围脏器和组织,联合右肾脏切除。
2013年WHO将脂肪肉瘤分为以下5种类型[4-5]:(1)高分化脂肪肉瘤;(2)黏液型脂肪肉瘤;(3)去分化脂肪肉瘤;(4)多形性脂肪肉瘤;(5)非特指性脂肪肉瘤。其中去分化脂肪肉瘤从非典型脂肪瘤性突然过度到非脂肪性的高级别肉瘤区域。
腹膜后脂肪肉瘤最主要的临床表现是腹痛腹胀,腹部膨隆,同时会伴有消化道压迫症状,病程较长[6]。本例患者腹部膨隆伴腹痛、腹胀,外院CT体检发现,肿瘤最大径达40cm。实验室检查未见特异性异常,肿瘤标志物无特殊。
去分化脂肪肉瘤是指分化好的脂肪肉瘤中出现高度恶性非脂肪源性肉瘤[7],由具有多向分化潜能的成纤维细胞和原始间叶细胞演化而来。CT检查是诊断腹膜脂肪肉瘤首选检查方法[8],分辨率高,并可进行肿瘤和血管的三维成像,清晰显示肿瘤与周围脏器及血管的关系,指导手术方案制定。去分化脂肪肉瘤影像学有一定特征改变,术前可作出明确诊断和初步病理分型。CT平扫肿瘤形态多不规则边界较清晰,密度不均匀,主要由脂肪密度和软组织密度构成,二者分界清晰,呈骤然中断征。CT增强多不均匀强化,囊变、坏死区及脂肪成分无明显强化,软组织成分区域强化明显,且可延迟强化。本例肿瘤巨大,脂肪密度中“漂浮”多个软组织密度结节,大小不等,软组织密度结节与脂肪密度区分界清晰,骤然中断。
去分化脂肪肉瘤首次术后复发率达20%,30%的复发病例3年发生转移,二次术后复发率达44%[9]。肿瘤的手术、分级、年龄等均跟预后关系密切[10],我们应该提高手术技巧,根治性手术后3年应密切随访,随访方法为CT检查,了解复发及转移情况,积极探寻综合治疗方案,最大程度提高患者生存率。
