血清IL-2、IL-6、IL-10 与分化型甲状腺癌诊断及侵袭性的相关性分析
2023-07-11代毅陈昱幸子陈勇许正丁锦华
代毅,陈昱幸子,陈勇,许正,丁锦华
甲状腺癌在世界癌症发病率中排名第九,是女性第五常见的恶性肿瘤[1]。临床上,诊断甲状腺良恶性结节一般采用高分辨率超声及细针穿刺细胞学检查。B 超具有一定的诊断主观性,而穿刺细胞学检查由于取样标本较少,可能存在假阴性。因此需要寻找更有效的检查指标来弥补目前临床诊疗的不足。白细胞介素(ILs)是属于细胞因子超家族的小蛋白信号分子,在自身免疫性甲状腺疾病中的作用至关重要[2]。各种血清白细胞介素在临床上可作为不同肿瘤的诊断、预后标志物[3]。然而,关于血清白细胞介素水平在分化型甲状腺癌(DTC)中作用的研究很少。因此,本研究分析血清IL-2、IL-6、IL-10水平与DTC 诊断及侵袭性之间的关系,报道如下。
1 资料与方法
1.1 一般资料 纳入2021 年12 月至2022 年5 月在宁波市医疗中心李惠利医院手术治疗的甲状腺结节患者,且行甲状腺全切除术,并对切除标本进行免疫组化分析。纳入标准:经病理证确诊为DTC 或甲状腺了良性肿瘤,所收集的各项临床资料均记录完整。排除标准:(1)既往有甲状腺恶性肿瘤病史或甲状腺恶性肿瘤家族史者;(2)既往有免疫系统相关疾病或口服激素替代治疗者;(3)术前全血细胞或C反应蛋白异常者;(4)既往有其他肿瘤病史者;(5)在诊疗期间有其他活动性疾病者;(6)术后因甲状腺出血或其他原因进行二次手术者。本研究接受宁波市医疗中心李惠利医院医学伦理委员会的审查。
1.2 研究方法 通过问诊,电话咨询,查询患者入院、门诊资料等方式获取患者临床资料,包括年龄、性别、术前及术后第3 天血清细胞因子水平(包括IL-2、IL-6、IL-10)、术前甲状腺功能指标、术前全血细胞及C反应蛋白水平、是否合并其他基础疾病、术后病理类型,如为恶性肿瘤,还包括肿瘤最大直径、是否为多灶性甲状腺癌、淋巴结转移数目、远处转移情况、TNM分期、是否为甲状腺外浸润、是否血管侵犯等。肿瘤TNM分期以2017 年美国AJCC指南为标准。
1.3 统计方法 采用SPSS26.0统计软件进行分析。符合正态分布的计量资料以均数±标准差表示,组间比较采用t 检验;计数资料比较采用2检验;影响因素分析采用多元Logistic回归模型,计算危险度(OR)和95%可信区间(CI);通过构建受试者工作特征(ROC)曲线,计算曲线下面积(AUC),以确定其诊断效能。P <0.05表示差异有统计学意义。
2 结果
2.1 一般情况 共纳入患者241 例,根据病理结果分为良性组和DTC 组,其中DTC 175 例,良性病变66 例。女性患者约占71.8%,高于男性患者;平均年龄(47.2±12.8)岁,血清甲状腺球蛋白(Tg)高于正常值(通常血清Tg 水平在0 ~60 U/ml 中波动)21 例(8.7%),其中DTC 组16 例(9.1%),良性组5 例(7.5%),见表1。DTC 组患者均为原发性甲状腺癌,其中甲状腺滤泡癌(FTC)3 例,甲状腺乳头状癌(PTC)172 例。平均肿瘤最大径为(8.08±6.88)mm,其中肿瘤直径<10mm患者128例(73.1%),≥10mm患者47 例(26.9%)。有淋巴结转移74 例(42.3%),甲状腺外浸70例(40.0%),双侧甲状腺癌27例(15.4%),多灶肿瘤40例(22.9%),脉管癌栓阳性19例(10.9%),合并桥本甲状腺炎(HT)23 例(13.1%)。根据肿瘤TNM 分期,I 期159 例(90.9%),II 期16 例(9.1%)。

表1 患者临床基本特征
2.2 良恶性甲状腺肿瘤血清细胞因子水平比较 D TC 组血清IL-2、IL-10 水平均高于良性组,血清IL-6水平低于良性组(均P <0.05),见表2。ROC 曲线分析,IL-2、IL-6、IL-10 曲线下面积AUC 分别为0.640、0.624、0.597,根据约登指数分析,血清IL-2、IL-6、IL-10 水平在良性患者和DTC患者之间的截至点分别为1.18、2.18、1.95pg/ml。以上3 种指标进行联合诊断,ROC 曲线下面积AUC 为0.702,见封三彩图1a ~d。
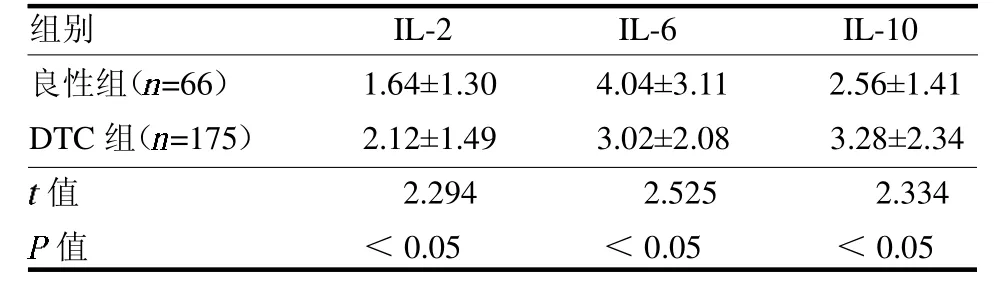
表2 良恶性甲状腺肿瘤血清细胞因子水平比较 pg/ml
2.3 DTC 患者术前及术后第3 天血清细胞因子水平比较 由于部分患者术后第3 天未进行血清细胞因子测定,最终纳入157 例。DTC 患者中血清IL-2水平在术后第3 天明显降低(P <0.05),血清IL-6水平在术后第3 天明显升高(P <0.05),血清IL-10水平在术后第3 天无明显变化(P >0.05),见表3。

表3 DTC 患者术前及术后第3 天血清细胞因子水平 pg/ml
2.4 DTC 患者血清细胞因子水平与临床病理特征的关系 甲状腺外浸润、合并HT 患者IL-2 水平较对应组高(均P <0.05);女性、Tg 阳性、双侧甲状腺癌阴性、多灶性阴性、I 期患者血清IL-6 水平较对应组高(均P <0.05);肿瘤最大径≥10 mm、双侧甲状腺癌、多灶性、淋巴结转移、甲状腺外浸润患者IL-10水平较对应组高(均P <0.05);不同年龄、病理类型,是否脉管癌栓组IL-2、IL-6、IL-10 水平差异均无统计学意义(均P >0.05),见表4。

表4 DTC 患者临床病理特征与血清IL-2、IL-6、IL-10 水平的关系 pg/ml
3 讨论
甲状腺癌与炎症过程密切相关,良恶性甲状腺肿瘤通常与细胞因子失调有关[4]。在肿瘤微环境中,炎性细胞因子一方面可以维持肿瘤恶性表型的特征;另一方面,它们可以使炎性细胞和免疫细胞聚集,诱导肿瘤基质重塑并刺激血管生成[5]。
IL-2 可促进活化T 细胞的增殖[6],在PTC 组织中表达较高,尤其是在PTC 合并HT 的组织中。并且在PTC 合并HT 的组织中,IL-2 与HLA I 类、CD3和CD8 的表达呈正相关[7]。本研究结果与之相类似。
IL-6 在特定条件下可诱导促炎和抗炎作用。在肿瘤微环境中,IL-6 与其受体相互作用,诱导促炎细胞因子的产生;此外,IL-6 可以通过向肿瘤细胞传递特异性信号,从而促进肿瘤的增殖、侵袭和抗凋亡[8]。Provatopoulou 等[9]认为与健康对照组相比,良性甲状腺疾病和PTC患者的血清IL-6 水平显著升高,并且与肿瘤侵袭性相关。此外,有研究认为PTC 患者术前血清IL-6 水平较高,术后恢复到正常水平[10]。但也有研究显示,IL-6 和IL-10 在良恶性甲状腺疾患中差异均无统计学意义[11]。这些结果可能是由于不同的白细胞介素测量方法和较低的样本量造成的。本研究通过绘制ROC 曲线发现,IL-6 曲线下面积AUC 为0.624,其特异性和敏感性并不突出,有待更大样本量以及更精准的血清测量方法来支撑研究成果。
IL-10 是一种抗炎和免疫抑制的细胞因子。一方面,它可以抑制促炎因子的合成,增强B细胞产生和分化的上调;另一方面,它通过抑制免疫细胞的抗肿瘤活性来促进免疫逃逸,从而影响肿瘤的进程[12]。有研究认为,甲状腺疾病患者血清IL-10 水平高于健康人群[9]。高水平的血清IL-10 与DTC 患者的肿瘤侵袭性相关[11]。另有研究认为,在甲状腺癌组织中IL-10 的水平表达较高,其表达水平与甲状腺外浸润和较大肿瘤显著相关[13]。本研究结果与之相似。
本研究结果显示,血清IL-2 水平在术后第3 天明显下降,IL-6 水平在术后第3 天明显上升,IL-10水平无明显变化。血清IL-6、IL-10 水平可能与DTC患者肿瘤侵袭性相关。然而,白细胞介素在甲状腺癌中的临床应用仍存在一定的局限性。首先,目前只有少数白介素在甲状腺癌的发生发展中起到一定的作用,而其他白细胞介素的潜在机制尚不清楚。其次,白细胞介素在甲状腺癌中的临床研究结果存在差异,这可能是由于不同的方法和不同的样本量有关。此外,白细胞介素水平受许多疾病的影响,如机体很多炎症反应可能造成白细胞介素一过性增高。随着未来的研究,白细胞介素将为临床医生和患者提供更多的帮助。
