蜡样芽孢杆菌性眼内炎的临床治疗观察
2023-07-11常花蕾冯茂飞
朱 娟,陈 涛,常花蕾,冯茂飞
0 引言
眼外伤导致的感染性眼内炎主要病原菌为表皮葡萄球菌,其次为金黄色葡萄球菌、链球菌和杆菌[1-2],而蜡样芽孢杆菌引起的眼内炎很少见[3]。其病情发展迅速,可在短时间内造成眼内炎和视网膜损害,即便采取迅速积极的治疗,也可能导致失明或眼球摘除[4]。随着玻璃体手术的发展和广谱抗生素的应用,外伤性眼内炎的治疗效果有了很大改善,但由于缺乏对蜡样芽胞杆菌性眼内炎的认识,未能早期诊断及治疗,治疗效果仍不理想。早期明确诊断、确定病原体是治疗的关键所在。本研究旨在回顾性分析2019-01/2021-12陕西省眼科医院眼外伤中心收治的外伤性蜡样芽孢杆菌性眼内炎患者15例的临床资料,以期为蜡样芽孢杆菌性眼内炎的早期诊断和治疗提供参考。
1 对象和方法
1.1 对象回顾性分析2019-01/2021-12经细菌学培养确诊为蜡样芽孢杆菌性眼内炎并于本院接受手术及药物治疗的患者15例15眼的临床资料,其中男14例,女1例;平均年龄48.07±16.94岁;平均病程37.26±27.89h;右眼11例,左眼4例。纳入患者中4例为农民,8例为建筑工人,3例为汽修工人,均为工作中受伤。纳入标准:(1)符合蜡样芽胞杆菌致外伤性眼内炎的典型临床表现,同时细菌培养为蜡样芽孢杆菌;(2)开放性眼外伤,既往无其他眼部疾病史。排除标准:细菌培养为非蜡样芽胞杆菌或无细菌生长。本研究经本院伦理委员会审批通过,所有患者均对治疗方案知情同意。
1.2 方法
1.2.1 术前检查纳入患者术前均接受详细的眼科检查,包括视力(国际标准视力表)、眼压、裂隙灯生物显微镜检查眼前节、眼底检查及眼眶计算机断层扫描(CT)检查等。
1.2.2 治疗方案纳入患者中5例角膜穿通伤患者入院2h内行角膜裂伤清创缝合,术前经角膜缘穿刺口抽取房水0.1mL进行细菌及真菌培养,术毕前房注射万古霉素1mg(1mg/0.1mL);10例眼球穿通伤合并外伤性白内障、眼内异物患者入院2h内行清创、白内障切除、玻璃体切除、眼内异物取出及硅油填充手术,建立玻璃体手术三通道后经玻璃体平坦部切割抽吸玻璃体液0.2mL进行细菌及真菌培养,术毕玻璃体腔注射万古霉素1mg(1mg/0.1mL)。术后全身静脉滴注万古霉素1g和头孢他啶1g,2次/日,后依据细菌培养和药敏试验结果及时调整抗生素用量为静脉滴注万古霉素1g,3次/日,用药2d后监测万古霉素血药浓度;局部给予左氧氟沙星滴眼液、妥布霉素滴眼液、普拉洛芬滴眼液点眼,6次/日。
1.2.3 药物敏感试验所有标本(房水/玻璃体液)均采用纸片法行药物敏感试验,含药纸片由上海生物制品所提供。选取左氧氟沙星、环丙沙星、庆大霉素、万古霉素、头孢曲松钠、头孢他啶、妥布霉素、红霉素、青霉素等抗生素纸片进行药物敏感试验,根据抗生素纸片抑菌环直径的大小判断药物敏性,抑菌环直径<11mm者为耐药(R),抑菌环直径11~15mm者为中度敏感(I),抑菌环直径>15mm者为敏感(S)。
1.2.4 随访观察出院后随访3~12(平均7.53±2.74)mo,随访期间采用与术前相同的仪器设备和检查方法进行相关检查,观察眼球外观、视力、眼压等情况。将视力分为无光感、光感、手动、指数、≥0.01共5个等级,与术前相比,术后视力每升高1级为视力提高,手术前后视力等级无变化为视力不变,术后视力每下降1级为视力下降。根据末次随访时眼部情况评定临床疗效,如感染控制,眼球保留则为有效;如感染不能控制,眼球摘除则为无效。
统计学分析:采用SPSS 18.0统计学软件进行统计分析。相关性分析采用Spearman相关分析法。P<0.05时认为差异具有统计学意义。
2 结果
2.1 术前眼部及全身情况术前,10例患者合并不同程度的头痛、发热、乏力等全身症状;15例患者均有眼部剧痛症状。入院视力3眼无光感,12眼光感~手动。受伤类型5眼为单纯角膜穿通伤,10眼为眼球穿通伤合并外伤性白内障、眼内异物。15眼均出现眼睑红肿,球结膜混合充血,结膜水肿呈面包圈样,不同程度的角膜水肿;10眼角膜缘环形浸润甚至形成溃疡(图1);3眼前房积脓1~3mm,晶状体表面纤维素性渗出,合并外伤性白内障的患者晶状体前囊破裂,皮质溢出,晶状体呈乳白色混浊,眼底窥不清;眼眶CT提示,10眼存在玻璃体腔金属异物。纳入患者实验室检查均提示白细胞、中性粒细胞、C反应蛋白、降钙素原升高,术前资料见表1。

图1 角膜环形溃疡。

表1 纳入患者术前基本资料
2.2 术后情况术后,3眼出现角膜溶解、坏死、穿孔(图2),转为全眼球炎,玻璃体切除术后5~8d行眼内容物剜除术。1眼合并眶蜂窝组织炎,眼眶CT显示眶内软组织肿胀,眼外肌增粗,视神经增粗毛糙,且感染有向颅内蔓延趋势并于术后第5d行眼内容物剜除术。上述4眼剜除的眼内容物均行病理检查证实为眼内化脓性炎症。余11眼术后经调整抗生素治疗后病情稳定出院。纳入患者出院视力5眼无光感,2眼光感,2眼手动,6眼指数。

图2 全角膜溶解伴穿孔。
2.3 随访观察和临床疗效末次随访时,所有患者眼睑肿胀消退,眼球保留患者角膜溃疡瘢痕愈合形成角膜白斑,无角膜失代偿。5例5眼单纯角膜穿通伤患者均无眼内出血、视网膜脱离、增殖性视网膜病变等并发症发生。4例4眼眼内容物剜除患者结膜愈合良好,无脓性、血性分泌物。所有患者眼眶CT均显示眶周软组织肿胀消退,皮下脂肪间隙清晰;复查白细胞、C反应蛋白均恢复正常。
纳入患者中,11眼眼球保留,治疗有效(11/15,73%);4眼眼内容物剜除,治疗无效(4/15,27%)。无眼内异物者5眼治疗均有效(5/5,100%);存在眼内异物合并外伤性白内障行白内障切除、玻璃体切除、球内异物取出、万古霉素玻璃体腔注射、硅油填充术者10眼,其中6眼治疗后眼球保留(6/10,60%),4眼治疗后病情恶化最后行眼内容物剜除(4/10,40%)。眼球保留的11眼中,视力下降1眼(1/11,9%),视力不变1眼(1/11,9%),视力提高1级4眼(4/11,36%),视力提高2级5眼(5/11,45%),治疗后视力较治疗前明显改善;术后眼压正常者8眼;行玻璃体切除联合硅油填充术者3眼出现术后一过性眼压升高,予局部降眼压药物处理后恢复正常。相关性分析显示,病程与最终矫正视力呈负相关(rs=-0.762,P=0.001),提示病程越短,视力越好,眼球及视力保留的可能性越大。纳入患者手术方式及术后基本资料见表2。
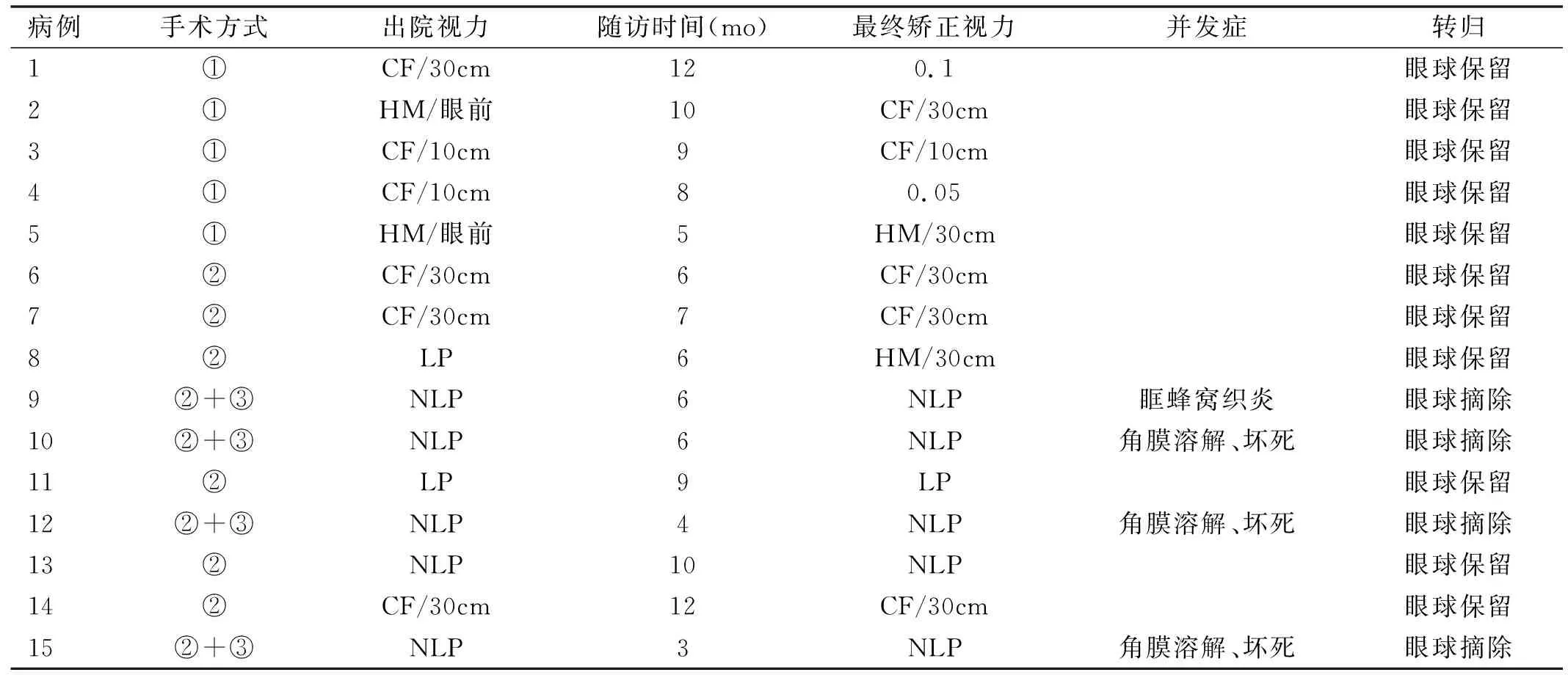
表2 纳入患者手术方式及术后基本资料
2.4 药物敏感试验和抗生素使用情况纳入患者15例15眼玻璃体液及房水样本培养均为蜡样芽孢杆菌生长,并经质谱鉴定确认。药物敏感试验结果显示,敏感药物为万古霉素、左氧氟沙星、环丙沙星、妥布霉素,对头孢他啶、头孢曲松钠、青霉素耐药(表3)。

表3 纳入患者对常用抗菌药物敏感性 %
3 讨论
蜡样芽孢杆菌属于革兰氏阳性芽孢杆菌,广泛存在于土壤、污水及灰尘中的腐生物,具有极强的亲金属性。当感染眼部后快速复制以及产生的溶血素、细胞毒素K、磷脂酶C、金属蛋白酶及胶原酶等对视网膜具有极大的毒性[5-6],导致视网膜溶解坏死、暴发性眼内炎、玻璃体积脓等,可在24h毁坏整个眼球[4]。国外学者Ramadan等[7]对兔眼模型注射蜡样芽孢杆菌102CFU,在感染12h可达到109CFU,在感染20h可出现角膜水肿和角膜环形溃疡,玻璃体积脓;视网膜结构在感染4h内视网膜层完整,6h视网膜结构轻微破坏,8h后开出现严重破坏,20h视网膜结构大部分丧失,因此,提倡应尽早开始治疗。本研究纳入患者15例15眼中,出现角膜环形溃疡患者就诊时间均超过24h,其中4眼病情发展迅速,经清创缝合联合白内障切除、玻璃体切除、万古霉素治疗后仍发生角膜溶解、全眼球炎。分析这4例患者是由于入院前病程时间长,就诊时均超过48h,眼部感染症状严重,且均为眼内异物合并晶状体破裂,眼部情况复杂,最终导致眼球摘除,所以尽早治疗,才能避免眼球摘除。本研究进行相关性分析显示,病程与最终矫正视力呈负相关(rs=-0.762,P=0.001),提示病程越短,治疗效果越好,眼球保留的可能性越大。
本研究纳入的患者均为眼外伤,早期进行了手术治疗,其中5眼进行了角膜清创缝合联合玻璃体腔万古霉素注射;10眼存在眼内异物合并外伤性白内障行白内障切除、玻璃体切除、球内异物取出、万古霉素玻璃体腔注射、硅油填充术,其中6眼治疗后保留眼球(60%)。既往研究发现玻璃体切除手术能够直接清除眼内细菌及其毒性产物和炎症细胞,取出眼内异物,处理眼内炎造成的其他并发症[8]。黄艳明等[9]对15例蜡样芽孢杆菌性眼内炎行玻璃体切除术后观察发现,在高度怀疑可能为蜡样芽孢杆菌感染时应争取在2h内行清创及玻璃体切除联合硅油填充手术。研究表明,硅油能使微生物生长受到抑制,同时硅油内注入抗生素可以提高抗生素的抗菌效果[10]。这与本研究的治疗方案是一致的。孙遍进等[11]发现蜡样芽孢杆菌进入玻璃体腔后首先攻击眼后组织,然后逐渐迁移至眼前节,引起强烈的炎症反应,故一旦怀疑蜡样芽孢杆菌感染,应尽早行玻璃体切除术。Callegan等[12]在兔蜡样芽胞杆菌性眼内炎实验中发现,感染后4h内行玻璃体切除联合万古霉素玻璃体腔注射能有效控制感染,更大程度地保留视网膜功能,提示早期玻璃体切除术是有效的。这与本研究结果一致,证明早期玻璃体切除手术是抑制细菌发展的有效方法。
对于急性细菌性眼内炎通常将玻璃体腔注射万古霉素或头孢他啶作为经验性治疗,直到获得玻璃体细菌培养结果[13-14]。本研究中,15例患者均眼内注射万古霉素1mg(1mg/0.1mL)[15],术前均留取了房水或玻璃体液及时送检,经细菌培养显示为蜡样芽胞杆菌感染。药敏试验结果提示万古霉素、左氧氟沙星、环丙沙星、妥布霉素为敏感抗生素,及时调整药物,使用万古霉素1g,静脉滴注,3次/日,第5次给药前30min采血检测血药浓度,对于血药谷浓度低于10mg/L的患者调整万古霉素为25~30mg/kg,12h给药1次,直至达到血药谷浓度。末次随访时,11眼(73%)眼球保留,治疗有效,其中视力提高9眼(82%),视力不变1眼(9%),视力下降1眼(9%),治疗后视力较治疗前明显改善,证明万古霉素对于蜡样芽孢杆菌性眼内炎治疗有效。
本研究纳入的蜡样芽孢杆菌性眼内炎患者15例15眼中,病程7~96h,存在不同程度的角膜水肿及角膜溶解,存在眼内异物的患者10例10眼行玻璃体切除术时存在视野不清,手术难度较大,未能将玻璃体完全切除。Dave等[10]使用眼内镜辅助玻璃体切除术治疗蜡样芽胞杆菌性眼内炎,可避开眼前段混浊,直视下切除玻璃体,清除玻璃体内毒性物质,区分正常及坏死的视网膜,处理视网膜裂孔及脱离的视网膜并填充硅油。在以后的治疗中,对于角膜水肿溶解情况严重,手术视野差的患者,利用内窥镜进行玻璃体切除是一种新的治疗思路。
综上所述,外伤后蜡样芽孢杆菌所致眼内炎的临床特征主要为累及玻璃体的穿通伤,溅入眼内的金属异物,可能沾染泥土。临床表现为受伤24h内即开始剧烈眼痛,同时视力急剧下降,眼睑肿胀,眼球突出,角膜环形溃疡,常伴发热、白细胞增多等全身症状。万古霉素是蜡样芽胞杆菌的敏感抗生素,在首次使用时应监测血药谷浓度,对于严重蜡样芽胞杆菌性眼内炎的患者首剂负荷剂量有助于万古霉迅速达到理想的血药浓度。蜡样芽胞杆菌性眼内炎视力预后通常较差,应将治疗重点放在视网膜保护、炎症和感染控制上,以防止治疗期间视力丧失。研究发现,应用Toll样受体TLR2/4抑制剂(OxPAPC)可控制蜡样芽孢杆菌的炎症反应及对视网膜的损害[6]。开放性眼外伤、土壤污染的眼内异物均是蜡样芽胞杆菌性眼内炎的高危因素,在工业或农业工作环境中使用护目镜能避免外伤性眼部损伤,有效防止这种致盲性眼病。
