儿童新发1型糖尿病院外治疗及监测方案对糖化血红蛋白的影响
2023-07-10许丽君孙美媛张艳蓉刘晓梅
陶 娜, 许丽君, 黄 奇, 孙美媛, 杨 旭, 张艳蓉, 刘晓梅
(昆明医科大学附属儿童医院 内分泌遗传代谢科, 云南 昆明, 650000)
1型糖尿病(T1DM)是一种因胰岛β细胞损坏而最终导致胰岛素分泌减少和高血糖为特征的疾病[1-2], 占儿童和青少年糖尿病的90%以上,目前全球的发病率不断上升。在全世界范围内,儿童及青少年T1DM在院外不同血糖管理方式上存在很大差异[3]。为了解云南省儿童新发T1DM院外血糖管理情况,本研究比较新发T1DM患儿院外不同治疗及监测方式对糖化血红蛋白(HbA1c)的影响,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2020年12月—2021年12月在本院接受治疗的新发T1DM患儿128例,将其中资料完整的48例新发T1DM患儿纳入本研究,年龄1~12岁,中位年龄4.75岁,男27例,女23例。分组方法: ① 依据2018年国际儿童青少年糖尿病协会(ISPAD)的HbA1c控制目标(7.0%)[3], 以出院9个月内HbA1c中位数将患儿分为达标组(HbA1c<7.0%)和未达标组(HbA1c≥7.0%)。② 根据胰岛素注射方式分为使用胰岛素泵持续皮下胰岛素输注组(CSII组)和多次胰岛素皮下注射组(MDI组)。③ 在血糖监测方面,本研究T1DM患儿在入院后纠正糖尿病酮症酸中毒后,即采用院内即时监测法(POCT)监测血糖,住院期间指导患者及照护者掌握毛细血管血糖监测的方法,监测时间点血糖代表的意义以及根据血糖调整胰岛素用量。出院后患者进行自我血糖监测(SMBG),6~8次/d,部分患者采用扫描式葡萄糖监测(FGMS)。根据治疗方案联合监测方案分为4组,即持续皮下胰岛素输注联合瞬感扫描式葡萄糖监测组(CSII联合FGMS组)、持续皮下胰岛素输注联合自我血糖监测组(CSII联合SMBG组)、多次胰岛素皮下注射联合瞬感扫描式葡萄糖监测组(MDI联合FGMS组)、多次胰岛素皮下注射联合自我血糖监测组(MDI联合SMBG组)。比较治疗方案及血糖监测方式对新发T1DM患儿血糖控制的影响。
1.2 纳入标准和排除标准
纳入标准: (1) 所有患儿符合以下T1DM诊断标准[2]。① 有典型的糖尿病临床表现或高血糖危象,随机血浆葡萄糖≥11.1 mmol/L或空腹血浆葡萄糖≥7.0 mmol/L, 或口服糖耐量试验(OGTT)后2 h血浆葡萄糖≥11.1 mmol/L; ② 无胰岛素抵抗; ③ C肽低于正常或检测值下限; ④ 呈胰岛素依赖性。(2) 新发糖尿病患儿。(3) 年龄<18周岁者。(4) 患儿及其家属均已知晓本研究内容,家属签署知情同意书。排除标准: ① 有胰腺或胰岛细胞移植病史者; ② 正在服用口服降糖药物或影响胰岛素敏感性的药物者。本研究获得云南省昆明市儿童医院伦理委员会批准。
1.3 方法
1.3.1 研究方法: 本研究的新发TIDM患儿均被告知出院后每3个月门诊随访1次,在本科糖尿病专科门诊完成病历资料采集和体格检查,完善并记录HbA1c检测结果。采集内容包括首次住院年龄、居住环境、监护人文化程度、性别、体质量指数(BMI)、胰岛素注射方式、血糖监测方式、血糖监测频率、低血糖发生次数等资料。
1.3.2 实验方法: 检测采用高效液相色谱法,仪器型号为日本LCMS8045。对所有患儿定期进行相关知识宣教,进行合理饮食及适量运动的指导。MDI组每日三餐前为短效胰岛素或速效胰岛素类似物,睡前为精蛋白生物合成人胰岛素或长效胰岛素类似物。CSII组给予短效胰岛素或速效胰岛素持续皮下注射,三餐前予大剂量输注。
1.3.3 监测方法: 瞬感FGMS采用雅培公司生产的FGMS系统。本研究根据循证医学证据,告知家属及患儿使用该设备的安全性及临床获益的证据后,得到家属的知情同意,并获得昆明市儿童医院伦理委员会批准,共有14例4岁以上的患儿使用FGMS获得血糖监测数据。
1.4 统计学分析

2 结 果
2.1 HbA1c达标组与HbA1c未达标组一般资料比较
48例患儿病初HbA1c平均值为11.56%, 出院9个月内中位数HbA1c达标率仅31.25%; HbA1c达标组(n=15)患者年龄更小, CSII使用率及FGMS使用率更高,低血糖发生次数更少,差异均有统计学意义(P<0.05); 患儿性别、居住环境、监护人文化程度、BMI、血糖监测频率比较,差异均无统计学意义(P>0.05)。见表1。
2.2 MDI组和CSII组不同时点HbA1c比较
根据家属的意愿,将48例选择不同治疗方案的患儿分为MDI组29例和CSII组19例。MDI组男17例,女12例,发病年龄6.33(4.71, 10.21)岁; CSII组男10例,女9例,发病年龄2.71(2.08, 4.04)岁; CSII组患儿年龄小于MDI组患儿年龄,差异有统计学意义(P<0.05)。2组患儿病初HbA1c比较,差异无统计学意义(P>0.05); 出院9个月内,随着出院时间的延长, 2组胰岛素治疗后HbA1c降低,在出院6个月时HbA1c降到最低,在出院9个月时又缓慢升高,各时点的HbA1c比较,差异有统计学意义(P<0.05)。见表2。

表2 MDI组和CSII组不同时点HbA1c比较
2.3 不同治疗方案联合监测方式患儿不同时点HbA1c比较
CSII联合FGMS组、CSII联合SMBG组、MDI联合FGMS组、MDI联合SMBG组患儿年龄比较,差异有统计学意义(P<0.05)。4组患儿病初HbA1c比较,差异无统计学意义(P>0.05); 4组HbA1c在治疗3个月时快速下降,治疗6个月时平缓下降,治疗9个月时平缓升高,除治疗3个月与9个月比较差异无统计学意义(P>0.05)外,其他时点的差异均有统计学意义(P<0.05); 组间多重比较显示,通过9个月的治疗, CSII联合FGMS组在快速降低HbA1c幅度方面优于MDI联合SMBG组,差异有统计学意义(P<0.05)。见表3。
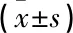
表3 不同治疗方案及监测方式患儿不同时点HbA1c比较
3 讨 论
既往研究[4-5]显示多数T1DM患儿的寿命较短,血糖控制不理想,并发症较多。昆明市儿童医院是在云南省首先开展儿童T1DM强化治疗的医疗中心,为了提高T1DM儿童的血糖管理水平,本研究对T1DM患儿院外血糖控制的现状进行调查,分析影响血糖达标的危险因素,以期根据调查的实际情况不断改善糖尿病患儿的管理方式,减少T1DM患儿的并发症,提高T1DM患儿的生存期。
T1DM患儿的长期治疗多遵循“五驾马车”的原则,即胰岛素治疗、血糖监测、健康教育、运动和饮食配合[6]。在胰岛素治疗方面,本研究采用每日多次皮下胰岛素注射(MDI)和持续皮下胰岛素输注(CSII)两种方式进行胰岛素强化治疗。在蜜月期时,根据情况适当调整胰岛素的注射次数和注射剂量,治疗目标是使儿童的HbA1c<7.0%。传统的胰岛素强化治疗模式MDI成本较低,是儿童T1DM的主要治疗方式[7], 但由于MDI需要根据血糖不断调整剂量,对于低年龄儿童及饮食不规律的儿童仍难以实现血糖的精准控制。CSII可最大程度上模拟人体生理胰岛素分泌,减少每日皮下注射操作,减轻注射痛苦,理论上配合血糖监测可使血糖得到更好的控制[8]。横跨大西洋的3个大型注册登记中心的超过54 000例T1DM儿童和青少年的数据[9]表明, CSII在英格兰和威尔士的使用率为14%, 德国和奥地利为41%, 美国为47%, 在所有年龄组中选择CSII治疗方案比率逐年增加,但在年龄<6岁的T1DM患儿中,选择使用CSII比率增加最多,从1996年0.4%增加到2014年的79.2%[10]。
中国胰岛素泵的使用率处于国际较低水平,北京儿童医院5年中各年份的胰岛素泵的总体使用率均维持在10%左右[3], 与英格兰和威尔士相似,低于德国、奥地利及美国。本中心2020—2021年收治新发T1DM共128例,规律随访48例,理论上新发T1DM患儿较病程长的患儿仍残存胰岛功能,但本研究发现新发T1DM患儿血糖控制情况总体仍欠佳,血糖达标率为31.25%, 而新的糖尿病管理技术运用如CSII联合FGMS的使用是改善血糖控制的主要因素。本研究选择CSII治疗者19例,其中5例长期配合FGMS血糖监测,新发T1DM中CSII的使用率为14.8%。48例患者出院3个月后首次HbA1c监测发现仅31.25%的患者血糖达标; 采用随访中检测的HbA1c中位数为统计指标,发现达标组较未达标组患者年龄更小,低血糖发生次数更少,使用FGMS的比率更高,差异均有统计学意义(P<0.05), 考虑与低年龄段患儿生活及治疗由父母照护,执行力及依从性较好及FGMS使用实时监测血糖有关,提示FGMS使用在小年龄段患儿血糖控制上有良好效果,且未发现相关不良反应。血糖达标组和不达标组在居住环境、监护人文化程度、性别、患儿BMI等方面比较,差异均无统计学意义(P>0.05), 提示居住环境、监护人文化程度及患儿性别可直接影响血糖监测情况,而血糖管理知识学习是可被低学历及低经济监护人掌握的。
48例患儿选择不同的治疗方案,分为MDI组和CSII组,在低年龄段的患儿治疗方案选择中,家属更倾向于选择CSII, 考虑与低年龄段胰岛素反复注射困难有关。杨洪秀等[11]对91例T1DM患儿长期使用CSII治疗的血糖控制效果优于MDI治疗,本中心随访数据提示较MDI治疗, CSII治疗可快速改善低年龄段患儿高HbA1c状态。对于根据不同治疗方式及监测方式分组,结果提示仅CSII联合FGMS组与MDI联合SMBG组存在显著差异(P<0.05),持续皮下胰岛素输注联合FGMS血糖控制效果优于多次皮下注射联合点测组,提示CSII联合FGMS的使用也是改善血糖控制的主要因素,考虑与瞬感FGMS及时发现血糖波动状态及胰岛素泵及时纠正补充小剂量注射有关,联合使用对早期改善低年龄段患儿高HbA1c状态有利,与KORDONOURI O等[12]研究结果一致。
本研究通过回顾性分析方法对新发T1DM患儿出院后短期内HbA1c影响因素进行分析,通过不同分组方法多维度分析胰岛素注射方式及血糖监测方法对新发T1DM短期内HbA1c的影响, FGMS系统作为新的血糖监测手段,使用简捷,数据稳定可靠,虽然中国只注册18岁以上儿童可以使用,但在本研究中有14例4岁以上患者使用该设备并获得了较好的血糖控制效果,未发现不良事件。
本研究的局限性: 参加本研究登记的患者数量较少,时间监测短,且患者及家属自身就重视糖尿病的管理,愿意不断参加糖尿病教育,从而使血糖控制相对较好,故而在真实情况下患有T1DM的儿童及青少年的一般人群中,血糖控制可能比本研究结果更差。本研究未评估饮食和运动方面对血糖管理的影响。
