腹腔镜引导肝叶切除+胆道镜取石对肝内胆管结石患者肝胆功能、应激指标及并发症的影响
2023-07-05张生建危国庆黄会华
张生建 危国庆 黄会华
邵武市立医院普外科 (福建 南平 354000)
肝内胆管结石属于常见疾病,在国内华南、西南、东南沿海等地域多发,其主要症状为呕吐、上腹部疼痛等,少数患者出现食欲不振、精神萎靡等症状,是良性胆道疾病致死的主要因素[1]。因手术治疗肝内胆管结石可快速缓解症状、提升治愈率。临床以往选取腹腔镜肝叶切除术、肝实质胆管切开取石术治疗,但效果未能达到目的。最新型的胆道镜系统手术视野更加清晰,可以通过腹腔镜辅助灯微创技术,经胆道镜取出胆囊内的结石,避免切除胆囊,微创可视,复发率低[2]。相关资料显示,腹腔镜肝叶切除术联合胆道镜取石术治疗取石成功率较高[3]。本研究选取2019年1月至2021年12月到我院就诊的80例肝内胆管结石患者,现对二者联合效果进行分析,报道如下。
1 资料与方法
1.1 一般资料选取我院2019年1月至2021年12月收治的肝内胆管结石患者80例。
纳入标准:与临床症状结合,通过CT、MRI、经胆道造影等影像学检验确诊为肝内胆管结石者;均符合相关手术指征;对研究内容了解,签署知情同意书。排除标准:伴有感染性疾病或全身免疫性疾病者;凝血功能异常者;不能耐受手术者;伴有机体重要器官功能异常者;精神状态异常者。经双盲法均分,人数40例/组。对照组:男17例、女23例,年龄31~65岁,均值(48.32±4.15)岁,病程1~10年,均值(5.32±2.12)年;观察组:男15例、女25例,年龄31~64岁,均值(48.52±4.23)岁,病程2~10年,均值(5.41±2.06)年;对两组基线治疗比较,检验结果无统计学差异(P>0.05),均衡可比。本研究经院伦理委员会批准同意。
1.2 方法所有患者均接受腹腔镜引导肝叶切除手术,让患者保持头高脚低仰卧位,行气管内插管全麻。在脐部上方1cm行一切口为观察孔,建立气腹。术中保持气腹压力<12mmHg。如患者需采取左肝叶切除术治疗,在左侧锁骨中线肋缘下方2cm部位行一小切口为主操作孔。如患者采取右肝叶切除术治疗,在剑突下方行一小切口为副操作孔。肝、胃韧带分离,阻断肝门,对肝左外叶、右外叶动脉进行分离。取超声刀对圆韧带、镰状韧带分离,腔静脉韧带打开后,分离肝静脉。肝外叶使用电凝钩切除。
对照组联合肝实质胆管切除取石术,在直视下经左或右肝管开口部位,将胆管切开,取出结石。通过肝断面胆管对残留结石清除,使用可吸收线缝合胆管,引流管放置在胆管中,对肝创面止血,缝合手术切口。
观察组联合胆道镜取石术,对胆总管前臂切开,在胆管上行一切口,长0.5cm,用网篮、取石钳将结石取出。如胆道狭窄,可借助胆道镜扩张胆管,随后取石;如结石体积较大,需先碎石,再取石;如结石呈沙泥样、絮状物,可用吸引管排除结石。取吸收线对胆管缝合,引流管放置在胆管中,对肝创面止血,缝合切口,术毕。
1.3 判定指标(1)观察两组临床手术治疗效果,包括手术治疗时长、术后出血量、结石清除率。(2)观察两组术后肝胆功能[4]:抽取患者术后空腹静脉血,运用全自动生化分析仪测定GGT(谷氨酰转移酶)、ALT(丙氨酸转氨酶)、ALP(碱性磷酸酶)指标。(3)观察两组术前、术后应激指标:抽取患者术前、术后空腹静脉血5ml,离心后运用酶联免疫吸附法测定肾上腺素、皮质醇水平。(4)观察并发症指标:胆漏、反流性胆管炎、腹腔积液。
1.4 统计学分析采用SPSS 25.0统计学处理,(%)率为所有计量资料的表达形式,运用χ2检验,(±s)为所有计数资料的表达形式,运用t检验,P<0.05示数据差异存在统计意义。
2 结 果
2.1 临床手术治疗效果观察组手术治疗时长较对照组更短,术后出血量较对照组更少,结石清除率较对照组更高,组间比较差异显著(P<0.05),见表1。

表1 临床手术治疗效果(n,%)
2.2 两组术后肝胆功能指标对比术后观察组肝胆功能指标包括GGT(85.12±26.32)U/L、ALT(45.56±10.92)U/L、ALP(104.68±24.32)U/L水平低于对照组,组间比较差异显著(P<0.05),见表2。
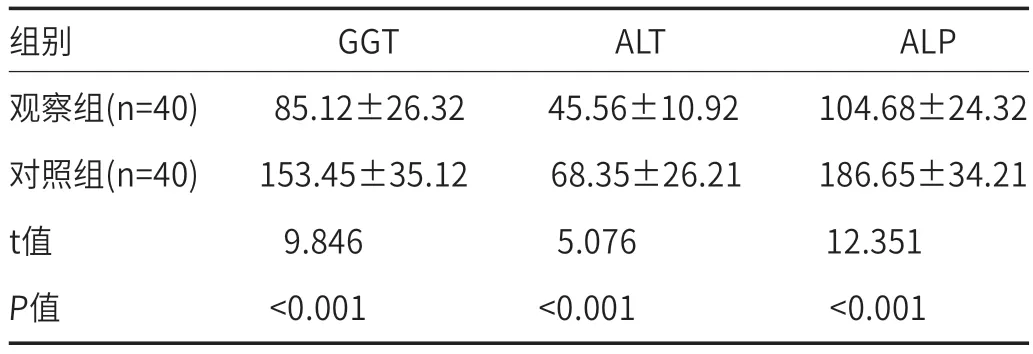
表2 两组术后肝胆功能指标对比(U/L)
2.3 两组应激指标水平对比两组术前应激指标水平比对无差异(P>0.05),与术后对照组比较,观察组肾上腺素(119.65±12.03)ng/mL、皮质醇(188.62±24.65)nmol/L水平均更低(P<0.05);见表3。
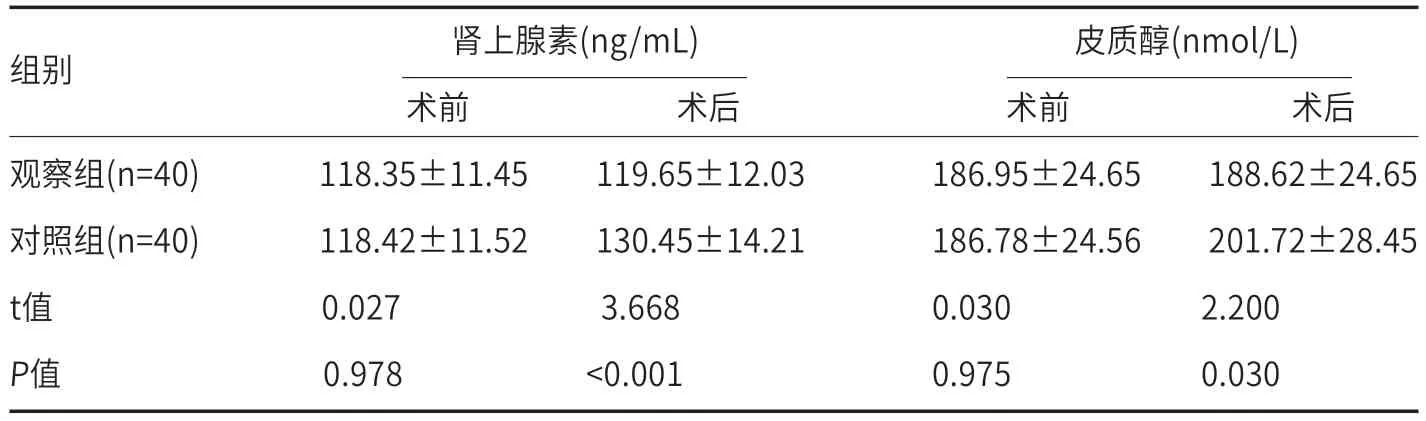
表3 两组术后两组应激指标水平对比
2.4 两组并发症对比观察组并发症发生率5.00%较对照组22.50%更低,差异显著(P<0.05)。见表4。
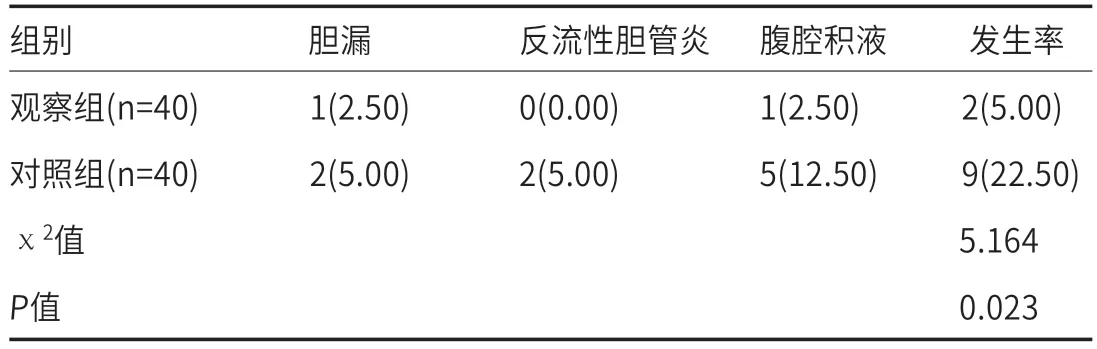
表4 两组并发症对比[例(%)]
3 讨 论
肝内胆管结石常发生在肝左外叶或者右后叶部位,因结石对肝内胆管造成阻塞,引发胆汁淤积、肝细胞水肿、肝功能损伤以及胆汁性肝硬化等[5]。因人们饮食和生活习惯发生明显变化,胆结石发生率升高。有研究表示,肝内胆管结石在胆结石疾病中占比20~30%左右[6]。临床治疗原则为尽最大可能解除胆管狭窄、梗阻,彻底清除结石,感染组织、结石部位彻底切除,利于胆汁引流顺畅,防止结石复发。在第一次手术时候需要尽量取净结石、防止严重并发症,但是因为肝胆管复杂的病理生理及结构,通常外科手术治疗后也有可能伴有结石残留和复发,后续可能需要再次胆道镜治疗或者再次手术治疗[7]。
临床治疗中,以往多选取开腹肝叶切除术治疗,因具有较大创伤性,未被广大患者和医疗学者认可。在外科手术发展中微创治疗成为主要方向,腔镜技术发展迅速,成为疾病治疗的首选方法,其具有轻应激反应、小创伤、低并发症、利于恢复的优点[8]。因此将腹腔镜与胆道镜取石术有效、合理的进行联用对结石患者而言意义重大。根据研究结果显示,观察组手术治疗时长较对照组更短,术后出血量较对照组更少,结石清除率较对照组更高(P<0.05),表明腹腔镜引导肝叶切除、胆道镜取石联合治疗手术时间更短、出血量更少,更有利于快速清除结石,且创伤更小,安全可靠。观察组术后GGT、ALT、ALP水平相比对照组低(P<0.05);证实腹腔镜引导肝叶切除联合胆道镜取石治疗具有显著优势,因肝内胆管等解剖组织结构相对复杂,胆道镜具有灵活弯曲的特点,因此应用率较高[9]。胆道镜具有小创伤,且视野清晰的优势,在直视下进行取石,取石效果提升,避免损伤周围组织[10]。腹腔镜引导肝叶切除、胆道镜取石方法联合应用,可获得清晰的胆管内部影像,保证清晰的手术视野,便于对脏器之间结构进行准确辨识,更准确地找到病灶与周围组织间隙,损伤程度减少[11]。依照肝脏自然解剖界面对肝脏进行离断,可完整切除病变胆管和相关病灶,同时避免胆管和血管受到极大损伤,使肝脏管道系统机构完整性得到保证,肝功能改善明显。观察组术后肾上腺素、皮质醇水平较对照组低(P<0.05);肾上腺释放肾上腺素,属于激素、神经传送体;皮质醇属于机体抵抗伤害的一种激素。研究结果表明手术治疗难免会对机体造成应激反应,但采取腹腔镜引导肝叶切除、胆道镜取石联合治疗可显著减轻患者应激反应[12]。此外观察组并发症发生率相比于对照组低(P<0.05),证实腹腔镜引导肝叶切除、胆道镜取石手术联合治疗可显著控制胆漏、
反流性胆管炎、腹腔积液发生,保证手术安全性,促进患者康复,效果更优。
综上所述,对于肝内胆管结石疾病,采取腹腔镜引导肝叶切除、胆道镜取石联合治疗,肝胆得到明显改善,应激指标水平趋于正常范围,并发症得到控制,利于患者预后,临床上可大力推广。
