经皮肺动脉置管溶栓术治疗急性中高危肺栓塞
2023-06-27任权赵辉吴振中吴晶晶王英冯军伟胡红耀
任权 赵辉 吴振中 吴晶晶 王英 冯军伟 胡红耀
急性肺栓塞(pulmonary embolism,PE)是静脉血栓栓塞症(venous thromboembolism,VTE)最严重的临床表现,在致死性心血管疾病中仅次于冠心病和卒中[1]。急性肺栓塞引起肺动脉压升高,压力超负荷导致右心室衰竭,是肺栓塞死亡主要原因[2]。目前国内外指南均强调对急性肺栓塞进行危险度分层,对中高危患者建议尽早恢复肺动脉血流,降低致死率[1-3]。我国对中高危肺栓塞的治疗仍以抗凝和静脉溶栓为主,早期救治效率低下,治疗手段单一[4]。随着介入技术的发展和广泛开展,经皮导管介入技术(溶栓术、碎栓术、抽吸术、祛栓术)也逐步应用于肺栓塞的治疗,但目前国内开展经皮导管技术治疗急性肺栓塞的经验较少。本研究观察经皮肺动脉置管溶栓术治疗急性中高危肺栓塞的疗效及安全性。
资料与方法
一、一般资料
回顾性分析2018年7月~2022年2月在武汉大学人民医院放射介入科接受经皮肺动脉置管溶栓术治疗的急性中高危肺栓塞患者16例。男11例,女5例,年龄21~67岁,平均(45.6±11.6)岁,发病时间2h~14d。入选患者经临床表现及检查检验明确诊断为急性中高危肺栓塞。主要临床表现为呼吸困难、胸痛、晕厥、咳嗽、心悸。所有患者完善凝血六项、动脉血气分析、超敏肌钙蛋白I(ultra-TNI)、N-末端脑钠肽前体(NT-proBNP)、肝肾功能、电解质、血常规、心电图、超声心动图、下肢静脉彩色多普勒超声、CT肺动脉造影(CTPA)等辅助检查。患者入院后给予卧床休息、吸氧、低分子肝素皮下注射、监测生命体征等治疗。本研究通过武汉大学人民医院伦理委员会审批[2021L-Q026(C01)],并与患者或其家属签署知情同意书。
入选标准:(1)经CTPA明确肺栓塞。(2)患者同时存在右室功能不全的影像学证据和心肌生物学标志物升高。(3)发病不超过2周。(4)既往无严重心肺疾病病史。
排除标准:(1)有溶栓禁忌证。(2)发病超过2周。(3)不能卧床配合者。(4)对比剂过敏。
二、治疗方法
1 手术方法
根据术前下肢静脉彩超评估,选取健侧股静脉入路,应用Seldinger技术穿刺健侧股静脉,留置套管,手推造影剂明确穿刺侧髂总静脉、髂外静脉、股静脉无异常后置入6F导管鞘,经鞘管按100IU/kg行肝素化处理,用5F猪尾导管造影了解下腔静脉形态、直径并明确双侧肾静脉开口,若术前下肢静脉彩超证实合并下肢深静脉血栓形成,则在肾静脉开口下方0.5~1.0cm置入可回收下腔静脉滤器,以降低血栓脱落加重肺栓塞的风险,随后交换6F长鞘,将长鞘送至肾静脉上方约2.0cm处,再将5F猪尾导管通过长鞘送至左右肺动脉主干造影,明确肺栓塞程度和范围并测量肺动脉压力,将猪尾导管置于主要病变侧的肺动脉主干并注入20万U尿激酶,随后用肝素盐水封管并将长鞘及猪尾导管妥善固定。
2 抗凝、溶栓方法
术后猪尾导管连接微量泵,持续灌注尿激酶溶栓,每8小时监测血常规、凝血六项,根据血浆纤维蛋白原(fibrinogen,FIB)值调节尿激酶泵入速度和剂量,每日最大用量不超过80万U,当FIB低于1.5g/L减少尿激酶用量,当FIB低于1.0g/L则停止溶栓治疗。D-二聚体(D-Dimer)指标变化先高后低,当监测D-Dimer不再明显升高时也停止溶栓治疗,置管溶栓时间不超过5天。患者入院确诊后立即启动抗凝治疗,低分子肝素纳注射液4100U皮下注射,每12小时一次,出院前桥接华法林(与低分子肝素纳重叠4~5d,调整华法林剂量使INR维持在2.0~3.0之间)或直接口服利伐沙班片(15mg,每天2次,3周;继以20mg,每天1次),嘱患者规范抗凝至少6个月,置入下腔静脉滤器的患者于术后两周内回收下腔静脉滤器。
三、疗效及安全性评价
记录患者术前及术后呼吸频率(RR)、心率(HR)、氧饱和度(SaO2)、氧分压(PaO2)、D-二聚体(D-Dimer)、NT-proBNP、ultra-TNI,观察手术并发症、术中不良反应及临床症状改善情况,并在术后复查CTPA,了解肺栓塞面积变化及肺血流恢复情况。疗效评价指标[5]为:患者临床症状改善、血氧水平上升,影像表现栓塞面积缩小、肺血流灌注增加。
四、统计学方法
结 果
16例患者均完成经皮肺动脉置管溶栓术,其中9例(56.3%)合并下肢深静脉血栓形成行下腔静脉滤器置入术,手术成功率100%。16例患者平均溶栓时间为 (3.91±0.83)天,平均尿激用量(200.91±50.09)万U,16例患者经置管溶栓术治疗后复查CTPA:11例(68.8%)患者栓塞动脉完全开通,5例(31.2%)患者栓塞动脉部分再通,栓塞面积明显缩小,肺血流灌注增加(图1~3)。16例患者临床症状(呼吸困难、胸闷、心悸等)较术前均得到明显改善,血氧饱和度及氧分压逐步恢复并与术前比较差异有统计学意义(P<0.05)。患者术前和术后观察指标及统计结果(如表1)。
在溶栓治疗过程中,1例患者出现肉眼血尿,减少尿激酶用量后血尿消失;所有患者未出现心律失常、脑出血、消化道出血、肾功能不全等并发症,无死亡病例。
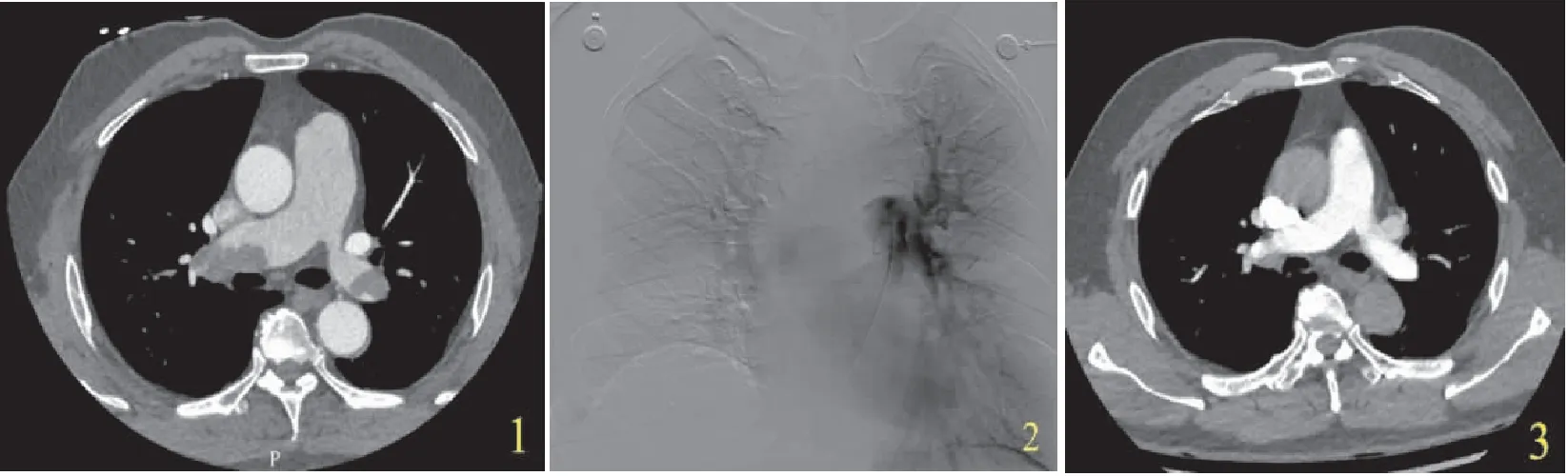
图1~3 46岁女性患者,因呼吸困难伴胸痛4小时入院 图1 入院胸痛三联示双侧肺动脉主干栓塞 图2 5F猪尾导管置于肺动脉主干行溶栓治疗 图3 术后复查CTPA示双侧肺动脉完全再通

表1 治疗前后相关监测指标比较
所有患者术后规律抗凝治疗,并于2周内取出下腔静脉滤器。术后3、6个月随访均未再次出现呼吸困难、胸闷等不适,其中3例患者6个月后复查肺动脉CTA残留少量血栓,给予延长抗凝时间3~6个月。
讨 论
急性肺栓塞是临床上高致死率、高误诊率的常见病,也是住院患者常见并发症[6]。急性肺栓塞起病隐匿且缺乏特异性临床表现,极易被忽视,部分病人得不到及时有效的救治,大大提高了致死率和慢性血栓性肺动脉高压发生率,严重影响生活质量。因此,早期诊断急性肺栓塞,及时有效的治疗,尽快恢复肺动脉血流,降低右室负荷,减少急性肺栓塞患者死亡率及改善预后意义重大。目前肺血流再灌注治疗选择有:静脉溶栓、外科切开取栓、经皮导管介入治疗。传统静脉溶栓局部药物浓度低、起效时间长且出血风险高[7],有研究[8]显示中高危型肺栓塞患者行静脉溶栓增加了大出血和卒中的风险,而外科手术取栓创伤大且技术要求高,无法大范围开展。经皮导管介入治疗是通过腔内技术开通阻塞血管,增加肺血流量,降低右室负荷,风险相对较小[9-10]。
目前,对于血流动力学稳定的急性中高危肺栓塞患者,国内外指南均推荐密切监测,及早发现血流动力学改变,及时启动补救性再灌注治疗[1-2,11]。而在实际诊疗过程中,急性中高危肺栓塞患者一旦病情加重,出现血流动力学不稳定,病情恶化迅速,需要立刻联系麻醉科、心外科、重症医学科等相关科室行高级别呼吸循环支持治疗(如ECMO和右心室辅助装置)以维持病人生命体征,再行补救性灌注治疗,大大增加救治难度和成本。相比静脉溶栓和外科取栓,经皮肺动脉置管溶栓术有其独特的优势:(1)增加局部溶栓药物浓度,减少全身剂量,溶栓效率高,出血风险小。(2)手术创伤小,技术简单,易于被接受和实施。(3)建立股静脉-中心静脉通道,病情加重时可利用此通道及时治疗。本研究纳入患者均是急性中高危型肺栓塞,虽无休克低血压表现,但实验室指标已提示出现右室功能不全,部分患者合并下肢深静脉血栓形成,病情有随时加重可能,评估患者风险后行经皮肺动脉置管溶栓术,治疗期间均未发生高危型肺栓塞和颅内出血等严重并发症,且治疗后患者肺血流灌注及右室功能得到及时改善,临床症状、实验室指标及影像学表现均明显改善。
经皮导管介入术治疗急性肺栓塞并发症主要包括远端栓塞、肺动脉穿孔、肺出血、心包填塞、心律失常、溶血、肾功能不全及穿刺相关并发症,其中溶栓最常见并发症为出血,包括致命性的脑出血[12]。本研究中采用单独置管溶栓术,未联合球囊碎栓术及机械祛栓术,减少了介入操作对心肺的刺激而引发的相关并发症;1例患者溶栓过程中出现肉眼血尿,减少尿激酶用量后血尿消失;所有患者未出现脑出血、消化道出血、肾功能不全等并发症,无病情加重死亡患者,治疗过程安全。
综上所述,对无溶栓禁忌的急性中高危肺栓塞患者,采取经皮肺动脉置管溶栓术可以显著缓解患者临床症状,恢复肺血流灌注,降低肺动脉压力,从而减少死亡率和改善预后。经皮肺动脉置管溶栓术操作简单,风险小,易于推广应用。本研究为回顾性分析,样本量少,未与静脉溶栓及外科取栓行随机对照分析,存在一定局限性。
