术中球囊扩张容积-Meckel腔体积比值与PMC治疗原发性三叉神经痛疗效的关系
2023-06-26郭贤放廖声潮
莫 凯 郭贤放 姚 鑫 廖声潮
原发性三叉神经痛(primary trigeminal neuralgia,PTN)为神经外科常见的颅神经功能性疾病,主要治疗方案包括药物治疗(卡马西平、奥卡西平、加巴喷丁等)和手术治疗,其中手术治疗包括微血管减压术、三叉神经根选择性部分切断术、经皮穿刺三叉神经半月节射频热凝毁损术、Meckel 腔球囊压迫术、Meckel 腔甘油注射术和立体定向放射治疗。在经皮穿刺微球囊压迫术(percutaneous microballoon compression,PMC)中,如何将球囊准确置入Meckel 腔,以及给予适当的压力及压迫时间,是保证手术疗效的关键。2019年3月至2021年8月采用PMC治疗PTN共41例,通过测量球囊扩张容积与Meckel 腔体积的比值,计算出该比值的有效区间,以其为参考依据对术中球囊扩张容积进行把控,从而提高手术疗效,现报道如下。
1 资料与方法
1.1 病例选择标准接受过药物治疗,但因效果不佳或因药物副反应而不能耐受,拒绝开颅手术治疗;首次接受手术治疗;术前行桥小脑角区MRI 检查排除继发性三叉神经痛;术中球囊呈现梨形或类似梨形,球囊压迫时间为2 min。
1.2 研究对象本文共纳入41 例PTN,其中男21 例,女20例;年龄38~85岁,平均62岁;平均病程3年;疼痛位于左侧18例、右侧23例;三叉神经第一支疼痛1例,第二支疼痛2 例,第三支疼痛9 例,第一、二支同时疼痛1例,第二、三支同时疼痛28例。
1.3 术前评估术前颅脑CT 扫描及三维重建了解卵圆孔形态及大小,规划穿刺路径。利用SIEMENS SOMATOM Definition Flash 双源CT 行全颅CT 薄层扫描,层厚0.75 mm,影像数据经GE AW 4.7 软件进行三维重建(图1)。
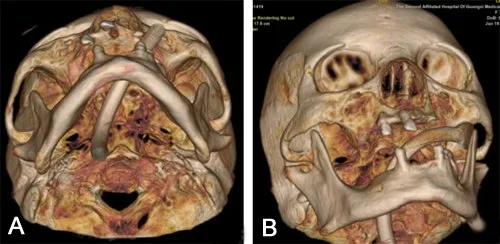
图1 头部CT三维重建显示卵圆孔形态并规划穿孔路径
1.4 Meckel腔体积的测定 利用GE SIGNA PIONEER 3.0 T MRI 3D FIESTA-C 序列 进行颅底3D 扫描并采集数据,层厚0.8 mm,体素0.8 mm×0.6 mm×0.8 mm,视野220mm×220 mm×35 mm,TE=2.2 ms,TR=4.5 ms,反转角度60°。所获数据经GE AW 4.7软件进行MRI 三维重建,并测量Meckel 腔体积(图2)。

图2 头部MRI三维重建测定Meckle腔体积
1.5 手术方法取平卧位,头部后仰10°~15°。先进行卵圆孔及头颅侧位X 线检查,进针点为患侧口角外3 cm,方向为矢状面同侧瞳孔下方1 cm,冠状位颧弓水平外耳道前3 cm,进针6 cm,到达卵圆孔处。穿刺套管不超过卵圆孔内口,置入球囊管,球囊导管末端Mark 点在斜坡后2~5 mm,缓慢向球囊内注射造影剂,直至在蝶鞍下方与斜坡线附近,充盈成乳头凸向颅后窝的梨形出现(图3)。压迫半月节2 min后排空球囊,穿刺点压迫5 min。
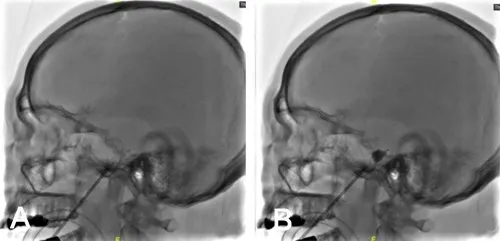
图3 经皮穿刺微球囊压迫术中X线透视
1.6 疗效评估采用门诊、电话进行随访,随访时间6~18个月,评估标准参考巴罗德神经病学研究所疼痛预后(Barrow Neurological Institute,BNI)分级:Ⅰ级,没有疼痛,不需服药;Ⅱ级,偶尔疼痛,不需服药;Ⅲ级,服药后疼痛可以控制;Ⅳ级,服药后疼痛较术前稍有缓解,但不能控制;Ⅴ级,疼痛无缓解。Ⅰ~Ⅱ级为有效,Ⅲ~Ⅴ级为无效。
1.7 统计学方法采用SPSS 18.0软件分析;计量资料以±s表示,采用t检验;计数资料采用χ2检验;以P<0.01为差异具有统计学意义。
2 结果
2.1 手术疗效术前BNI 分级Ⅲ级15 例,Ⅳ级18 例,Ⅴ级8例。术后随访显示,BNI分级Ⅰ级31例,Ⅲ级2 例,Ⅳ级3 例,Ⅴ级5 例。手术有效31 例,无效10例;手术有效率为75.6%(31/41)。
2.2 Meckel腔体积及球囊扩张容积测量结果 术前MRI 扫描三维重建测量Meckel 腔体积范围在0.13~1.14 cm3,术中球囊扩张容积范围在0.12~1.2 ml,球囊扩张容积与Meckel腔体积比值范围在0.89~1.92。
2.3 手术疗效的影响因素分析无效组和有效组的年龄、性别、病程、疼痛侧别、Meckel 腔体积、术中球囊扩张容积均无统计学差异(P>0.05;表1);但是,有效组术中球囊扩张容积与Meckel腔体积的比值明显大于无效组(P<0.05;表1)。

表1 PMC治疗PTN疗效的影响因素
3 讨论
1983 年,Mullan 和Lichtor[1]首次报道PMC 治疗PTN。在国内,马逸等[2]于2003 年首次报道PMC 治疗PTN。PMC具有手术时间短、创伤小、操作简单及疗效确切的优点,受到越来越多病人的选择。术中球囊的位置、形状、压力及压迫时间决定PMC 的疗效。本文10 例术后无效,其术中球囊扩张容积与Meckel腔体积比值为(0.98±0.12)。我们推测其原因可能与球囊充盈不足而导致未能完全置入Meckel腔有关。Meckel 腔位于颅中窝底的颞骨岩尖上外侧,为颅后窝向颅中窝后内侧突入的硬脑膜凹陷,包裹三叉神经后根直至三叉神经节的中部,形如三个指头的手套状向前伸展,下颌神经通过卵圆孔出颅[3]。PMC 术中将球囊置入Meckel 腔,通过对半月节的压迫损毁作用而起效。我们行CT 三维重建卵圆孔形态,规划穿刺路径以提高穿刺准确率。有学者提出使用钝圆管芯针穿刺、CT三维成像测量卵圆孔大小及模拟穿刺、个体化3D 导板、神经导航及机器人辅助技术的应用来协助穿刺定位,均取得不错的疗效[4~8]。尽管如此,目前仍主要根据球囊形状来判断其是否已准确置入Meckel 腔。PMC 中将球囊充气至梨形,往往预示着其已正确置入Meckel 内。但在实际操作中,球囊往往呈现出多种形状,如梨形、哑铃形、椭圆形、类圆形等,其原因可能与球囊未能准确置入Meckel 腔、卵圆孔和Meckel 腔存在解剖变异以及经皮穿刺治疗史造成腔内粘连、疤痕形成有关。本文PMC后无效的10例中,术中球囊均呈现梨形或类似梨形,但仍未达到预期疗效。我们推测,球囊形状作为形态学指标,球囊未能呈现标准梨形时,术者的判断可能存在一定误差。而术前测量Meckel腔体积较容易,术中对球囊扩张容积的调整简单可控,因此将术中球囊扩张容积与Meckel腔体积比值作为量化指标,在球囊形态学表现不典型的情况下,联合形态学指标对球囊位置进行评估,有望进一步提高手术疗效。
本文31例术后疼痛完全缓解,其术中球囊扩张容积与Meckel 腔体积比值为(1.46±0.26)。我们推测此时的球囊压力是合适的。Lee和Chen[10]指出,将相同容积的球囊置入Meckel 腔、卵圆孔外及颅后窝三个不同位置,以球囊置于Meckel 腔内时压力值为最大,此时手术效果亦为最佳。李春辉等[11]报道术中球囊压力控制在0.15~0.20 MPa,可有效提高疗效并减少并发症。因此,术中球囊扩张容积/Meckel 腔体积比值在一定程度上能间接评估球囊压力,且不需额外的测压工具,操作简单易行,可作为评估手术疗效的参考指标。
需要特别指出的是,球囊压迫时间亦为影响手术疗效的重要指标。本文病例术中球囊压迫时间均为2 min,而对于术后复发病人,我们将球囊压迫时间延长至3 min,均取得不错的疗效。何睿林等[12]分析不同压迫时长的PMC 治疗PTN 的疗效发现,术中压迫2 min,能保证良好疗效。而王蕊等[13]则提出短时间、重复压迫术亦能保证治疗有效。这表明术中球囊压迫时间,文献报道不一,仍未能达成一致。增加球囊压迫时间可能在长期严重疼痛、多次手术病史及术后复发的病例中有较好的效果。
综上所述,术中球囊扩张容积-Meckel腔体积比值作为量化的独立性指标,临床应用简单易行,可作为评估PMC 治疗PTN 疗效的参考依据。但本研究为回顾性研究,样本量较小,远期疗效仍需进一步随访,且Meckel腔形态存在个体差异,因而存在一定的局限性,有待未来更多病例研究及多中心研究进一步证实。
