炎症评分NLR和PLR对糖尿病肾病患者的诊断价值及相关性研究
2023-06-10孙小惠路艳芳刘东伟段家宇高丹
孙小惠,路艳芳,刘东伟,,段家宇,高丹,
(1.郑州大学第一附属医院 中西医结合肾病科,河南 郑州 450052;2.郑州大学 肾脏病研究所,河南 郑州 450052;3.河南省肾脏病研究中心,河南 郑州 450052)
糖尿病肾病(diabetic nephropathy,DN)是最常见的慢性肾脏病,是糖尿病患者终末期肾病(end-stage renal disease,ESRD)和死亡的主要原因[1]。DN增加了其他糖尿病并发症的风险,如心血管疾病、心力衰竭、感染[2-3]等,造成了巨大的社会负担。最近多项研究表明,炎症在DN的进展中起着关键作用,大量的炎症细胞因子,包括白细胞介素-1和白细胞介素-6都参与了DN的发病[4]。但是,由于成本较高和技术困难,这些炎症标志物较少用于临床实践。白细胞是最常见的炎症指标之一。然而,仅根据白细胞、中性粒细胞或淋巴细胞计数存在一定的局限性。炎症评分是一种简单易得的预测肿瘤预后的方法,如中性粒细胞-淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)、血小板-淋巴细胞比值(platelets-to-lymphocyte ratio,PLR)是综合2种外周血细胞计数的新型标志物,其可以通过血常规简单计算得出。NLR反映了中性粒细胞和淋巴细胞水平之间的平衡。NLR可以作为多种疾病的炎症标志物。研究显示,NLR可以作为恶性肿瘤[5]、心血管疾病[6]、自身免疫性疾病[7]等的炎症标志物。与NLR类似,PLR是一个易于检测的、新型非特异性炎症指标。研究显示,PLR与肿瘤诊断、监测和预后相关[8]。但是炎症评分在DN中的应用尚不清楚,目前较少研究评估NLR和PLR与肾穿刺活检确诊的DN之间的关系。本研究的目的是评估NLR和PLR诊断DN的价值以及其与DN的关系。
1 对象与方法
1.1 研究对象对2019年6月至2022年1月在郑州大学第一附属医院经肾穿刺活检诊断为DN的2型糖尿病(type 2 diabetes mellitus,T2DM)患者进行回顾性分析。纳入标准:年龄大于或等于18岁;肾活检确诊为DN;病例资料完善;近期未使用糖皮质激素、免疫抑制药物。排除标准:肾脏病理显示合并其他病理类型(膜性肾病和微小病变性肾病等);近期急性心肌梗死;活动性感染;癌症;自身免疫性疾病;肝硬化;开始血液透析;影响中性粒细胞和淋巴细胞的血液病(骨髓增生异常综合征等)。本研究共纳入125例DN患者。选择同期内分泌科住院的尿白蛋白与肌酐比值(urine albumin-creatinine ratio,uACR)低于30 mg·g-1且未合并糖尿病视网膜病变的32例T2DM患者作为对照组。本研究中T2DM的诊断和分类以世界卫生组织公布的标准[9]为依据,或用糖尿病药物治疗。DN的病理诊断标准是基于肾脏病理学协会国际专家组制定的病理分级标准[10]。本研究经医院医学伦理委员会批准,编号:2020-K-Y-0400-002。
1.2 一般资料和临床指标从电子医疗病历中收集患者的一般资料,包括性别、年龄、吸烟史、心血管疾病、脑血管疾病和高血压、身高、体重、体重指数(body mass index,BMI)、收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)。收集T2DM组和DN组入院后(肾活检前1周内)的临床指标,包括糖化血红蛋白、空腹血糖、甘油三酯、总胆固醇、血清肌酐、尿素、尿酸、白蛋白、估计肾小球滤过率(estimated glomerular filtration rate,eGFR)、24小时尿蛋白总量(24 hours urine total protein,24 h TP)以及完整的血细胞计数,包括白细胞总数、中性粒细胞绝对数、淋巴细胞绝对数、血红蛋白和血小板。记录糖尿病病程和DN组的病理分级。NLR定义为中性粒细胞绝对数除以淋巴细胞绝对数,PLR为血小板绝对数除以淋巴细胞绝对数。

2 结果
2.1 一般资料和实验室指标与T2DM患者相比,DN患者的糖尿病病程更长,合并高血压和吸烟患者占比更高(P<0.05)。T2DM患者和DN患者在BMI、心血管事件、脑血管事件、甘油三酯、总胆固醇、空腹血糖和糖化血红蛋白方面,差异无统计学意义(P>0.05)。DN组的SBP、DBP较T2DM组高(P<0.05)。实验室检查结果表明DN组血红蛋白、尿素、肌酐、尿酸、中性粒细胞绝对数和24 h TP、NLR和PLR较T2DM组高,白蛋白、eGFR和淋巴细胞绝对值较T2DM组低(P<0.05)。见表1、2。
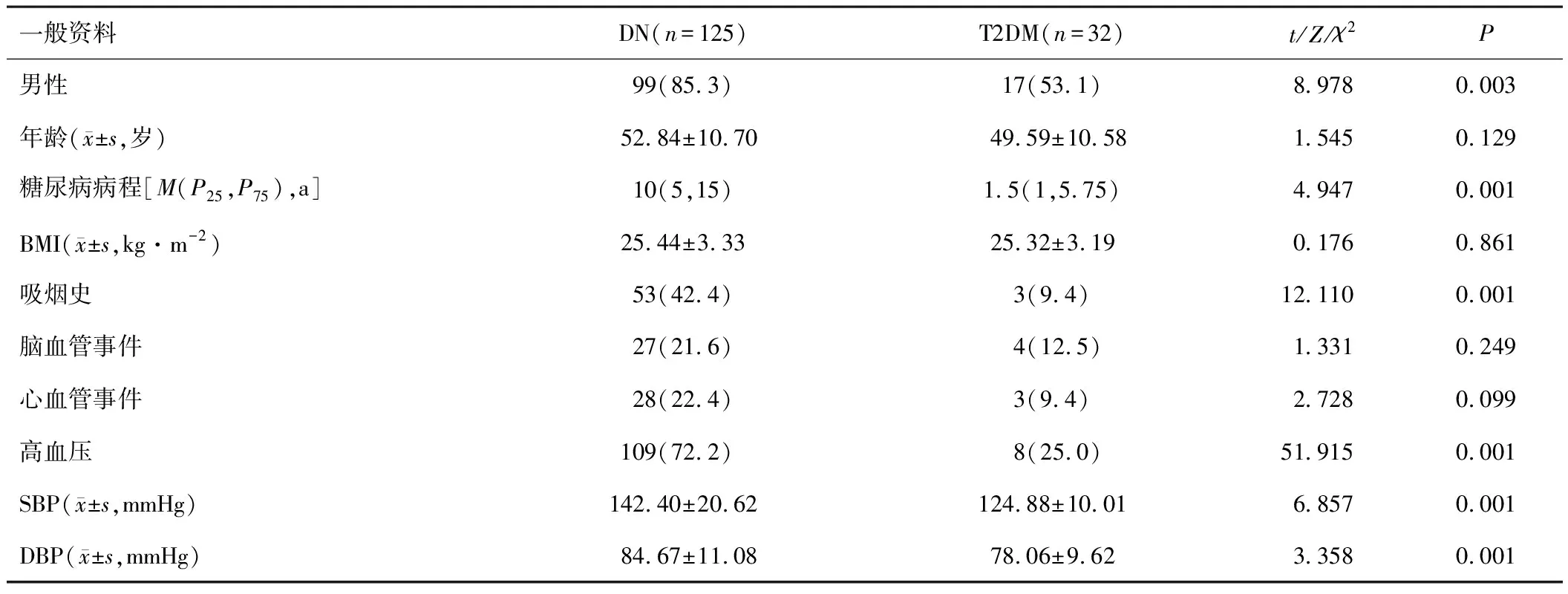
表1 DN组与T2DM组一般资料比较
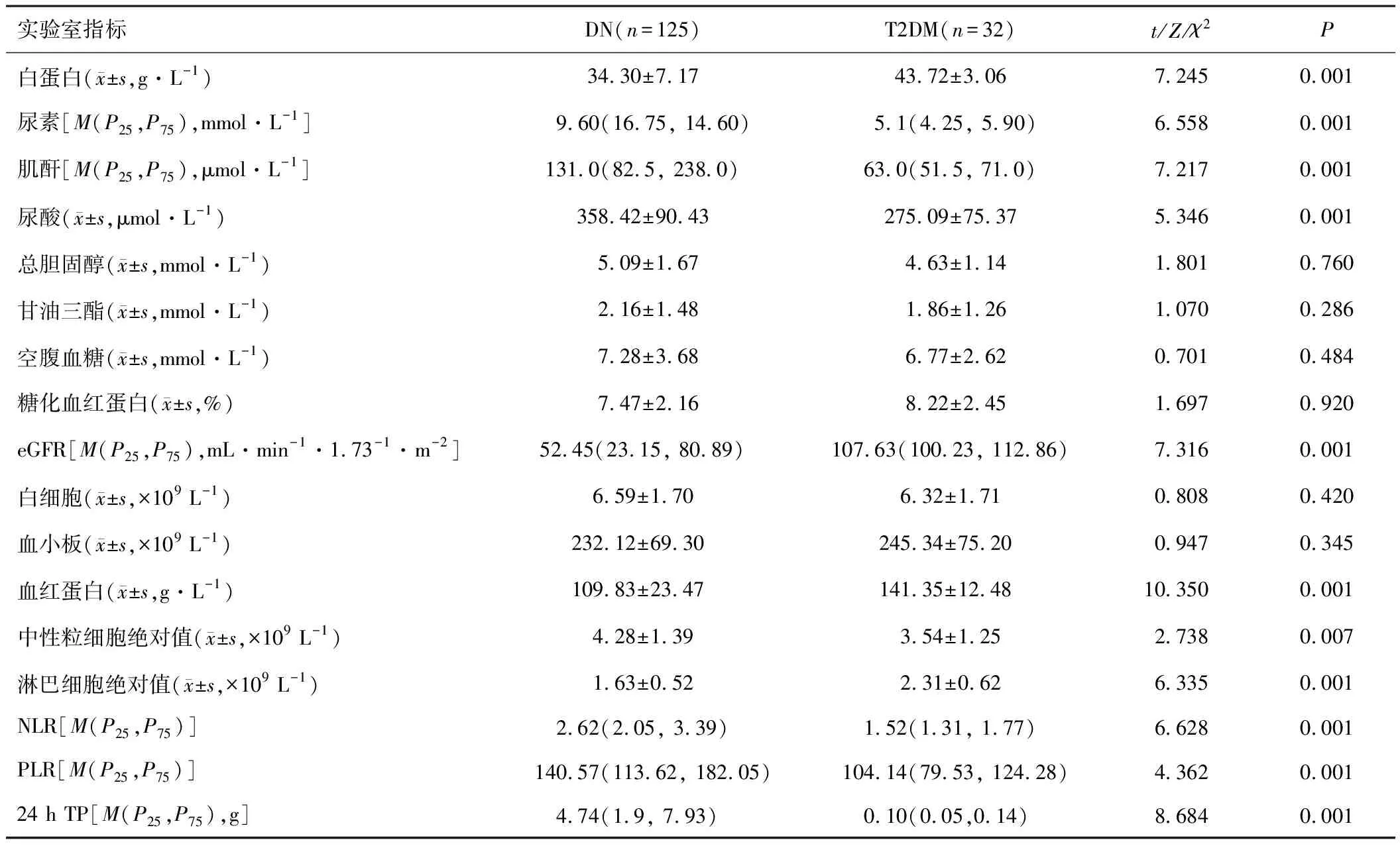
表2 DN组与T2DM组实验室指标比较
2.2 NLR和PLR与DN患者肾功能、蛋白尿的相关性分析在Spearman相关性分析中,NLR、PLR均与uACR、尿素呈正相关,与eGFR、白蛋白和血红蛋白呈负相关(P<0.05)。见表3。
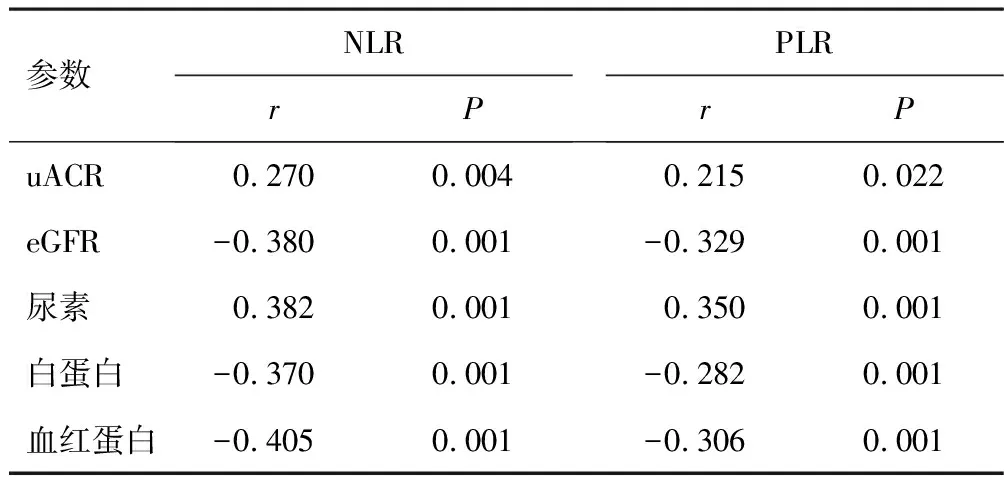
表3 NLR、PLR与DN患者肾功能、蛋白尿的相关性
2.3 NLR和PLR诊断DN的ROC曲线NLR的曲线下面积(area under the curve,AUC)为0.880(95% CI:0.821~0.939,P<0.001),大于PLR(AUC=0.750,95% CI:0.656~0.844,P<0.001)。当NLR和PLR联合诊断(并联)时,AUC无明显变化(AUC=0.881,95% CI:0.820~0.940,P<0.001)。NLR诊断DN的最佳截断值为2.01,敏感度为78.40%,特异度为93.75%。PLR最佳截断值为125.3,敏感度为64.80%,特异度为78.13%。见图1。
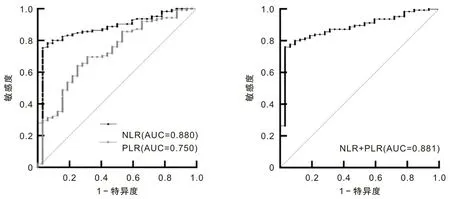
图1 NLR和PLR诊断DN的ROC曲线
2.4 DN不同病理分级的NLR和PLRDN患者中Ⅰ级13例,Ⅱ级22例,Ⅲ级69例,Ⅳ级21例。其中,Ⅲ级最多,占55.2%,Ⅰ级占比最低(10.4%)。对不同病理分级的DN患者的NLR和PLR进行亚组分析,结果显示,NLR和PLR的值随着DN病理分级的提高而增加。DN Ⅱ级、Ⅲ级和Ⅳ级患者的NLR较T2DM患者高(P<0.05);DN Ⅲ级和Ⅳ级的NLR比Ⅰ级高(P<0.05);DN Ⅲ级和Ⅳ级患者的PLR比T2DM患者高(P<0.05)。见图2。
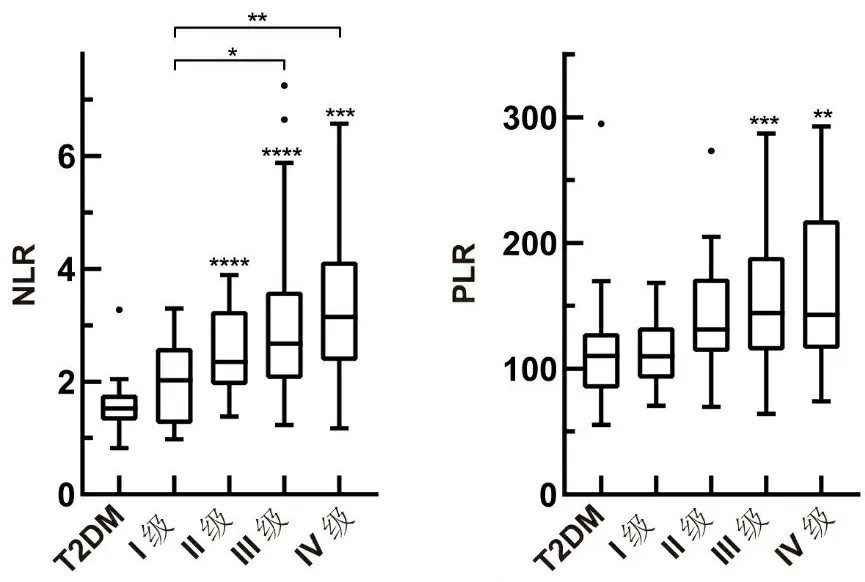
****为P<0.0001;***为P<0.001;**为P<0.01;*为P<0.05。
2.5 NLR、PLR与DN的多因素logistic回归分析根据ROC曲线分析中的最佳截断值,将NLR和PLR转换为二分类变量,纳入多因素logistic回归方程。结果显示,在校正了年龄、性别、BMI、心血管疾病史、脑血管疾病、吸烟、高血压和糖尿病病程后,NLR>2.01是T2DM患者的DN的独立危险因素(P<0.05);PLR>125.3是T2DM患者的DN的独立危险因素(P<0.05)。见表4。
3 讨论
DN是ESRD的主要原因,与血管疾病的发病率和全因死亡率的增加密切相关[11]。其高发病率和高病死率对人类健康和生存质量构成极大威胁。早期诊断和治疗可以减缓DN进展和终末期DN的发生。因此,充分认识促进DN发生的潜在因素,可以有效延缓DN进展,提高患者的生活质量。
越来越多的研究表明,慢性炎症在DN的发生发展中起着关键作用[12]。炎症细胞和分子,如中性粒细胞[13]、淋巴细胞[11]和细胞因子等参与全身和肾脏局部的炎症反应,表明炎症在DN的发展过程中持续存在并与疾病的进展相关[14]。NLR升高代表中性粒细胞数升高和淋巴细胞的减少,中性粒细胞数升高表示持续的、破坏性的、非特异性的炎症活动,而淋巴细胞数减少意味着适应性免疫系统不足。已有研究证明,DN的快速进展与急性肾功能衰竭和炎症有关。在DN的肾脏活检样本中看到明显的炎症细胞群,它们参与了肾小球硬化、肾小管萎缩和间质纤维化[15-16]。活化的中性粒细胞可以增强骨髓过氧化物酶、基质金属蛋白酶-2、基质金属蛋白酶-9和活性氧代谢物的分泌[17]。这些介质可以黏附在内皮细胞上,促进DN的进展[18]。另一方面,Chung等[19]证明了外周血淋巴细胞计数与DN的严重程度呈负相关。PLR值升高可能表明血小板过度活化和淋巴细胞减少。研究表明,炎症激活血小板,产生细胞因子和趋化因子,促使白细胞在炎症部位聚集,导致白细胞增多。受到驱动的增多的白细胞重新激活血小板,导致血小板增多[20]。同时,血小板还能直接调节内皮细胞、中性粒细胞和淋巴细胞,导致它们重新聚集到受损部位,改变这些细胞炎症成分的活性。淋巴细胞则是炎症的保护性成分[21]。一项研究表明,在糖尿病和DN患者中可以观察到血小板活性的增加,促进了患者的心血管死亡的风险[22]。
研究显示,NLR和PLR可作为低成本的炎症标志物来预测慢性肾脏病的蛋白尿[23]。在本研究中,DN患者的NLR和PLR值比T2DM患者高,与以往的研究结果类似[24]。相关性分析显示,DN患者NLR和PLR值升高与蛋白尿、eGFR、血红蛋白和白蛋白之间有相关性,这与以往发表的研究一致。Kahramn等[25]发现T2DM患者的蛋白尿、eGFR和NLR水平之间有很强的相关性。Jaaban等[24]发现NLR和PLR的升高与DN明显相关,高NLR和PLR可作为DN的诊断和预后风险标志。NLR在预测糖尿病患者肾功能恶化方面起着关键的作用[26]。本研究ROC曲线分析显示,NLR的AUC大于PLR,NLR和PLR诊断DN的最佳截断值分别为2.01和125.3,这与另一项研究提出的NLR和PLR诊断DN的最佳截断值分别为2.2和115.5[24]相似。但是,以往的研究尚未涉及NLR和PLR联合诊断DN的情况。本研究发现NLR和PLR联合诊断的AUC变化不大,NLR在T2DM患者中诊断DN价值要优于PLR,联合诊断不能提高诊断效果。亚组分析结果表明,NLR和PLR值随着病理分级的增加而逐渐升高,其中NLR的趋势更加明显,原因可能是由于随着DN的进展,体内炎症反应增强。多因素logistic回归分析显示,在校正了年龄、性别、BMI、心脑血管病史、吸烟、高血压和糖尿病病程后,NLR和PLR是T2DM患者发生DN的独立危险因素。与本研究结果相似的是,Huang等[11]发现NLR的升高与DN独立相关,可以作为预测早期DN的炎症标志物。但是,在以往研究中大多涉及的DN患者是依据临床经验诊断,本研究对象是经肾穿刺活检术确诊的DN患者,排除了其他类型肾脏疾病的干扰,更加具有针对性。本研究通过ROC曲线分析与多因素logistic回归分析显示,NLR和PLR对糖尿病患者的DN具有诊断价值,且与DN独立相关,进一步证实了其临床价值,为它们在DN中的应用提供了充分的理论依据。
本研究表明,NLR和PLR的升高与DN的肾功能和蛋白尿之间具有相关性。NLR诊断DN的效果比PLR更好。NLR和PLR的水平随着DN的进展而逐渐增加,是DN的独立危险因素。本研究是单中心回顾性研究,需要进一步的跟踪研究和更大的样本来证实它们作为DN的可能风险因素和预后风险标志物的有效性。
