全颌数字化种植修复1例
2023-06-02齐俊男周延民
齐俊男 周延民 付 丽
数字化技术是实现精准、微创医疗的有效辅助手段,在口腔种植修复领域得到了日益广泛的应用。本文报告1 例剩余骨量不足的全颌种植修复病例,为完善治疗方案,利用多源数字化信息拟合,将面、骨、牙的数据叠加,基于此进行数字化设计并辅助临床治疗,获得了可预期的功能和美观效果。
一、临床资料
1.病史与检查:患者,男,79 岁,主诉全口多数牙缺失5 年余留牙松动,活动义齿戴用不适,欲行种植义齿修复。现病史:五年前上下颌多数牙缺失,余留牙牙周反复炎症、松动,曾行可摘局部义齿修复。既往体健。口外检查:面下1/3 距离短,丰满度欠佳,开口度、开口型正常(图1)。口内检查:11-17,24-27,34-37,45-47 缺失,缺牙区上下颌牙槽嵴明显萎缩,呈反颌关系;21-23、33-44 烤瓷联冠修复,21-23 Ⅲ度松动,33-44 Ⅱ度松动,牙龈略红肿,牙周探诊深度达5~7 mm,伴探诊出血(图2)。锥形束计算机断层扫描(cone beam computed tomography,CBCT)显示:上颌前牙区可用骨高度约4~8 mm,宽约3~7 mm,11 唇侧可见埋伏牙,尺寸为7×4×5 mm,22、23 见根管内充填影像,21-23 根周透射影,其中22、23 根周骨明显破坏,22-23 近中存在约4 mm 宽的颊腭向穿通缺损;右侧前磨牙区可用骨高度约4~7 mm,宽约4~5 mm;左侧前磨牙区骨高度约8~10 mm,宽度约3~4 mm;磨牙区剩余骨高度约1 mm,宽约9 mm。下颌前部剩余高度约20 mm,骨宽度约5~6 mm;33、43、44 见根管充填影像,33-44 区牙槽骨吸收至根尖1/3;前磨牙区可用骨高度约为6~7 mm,骨宽度约为6 mm;下颌后牙区可用骨高度约5~6 mm,宽度约4 mm(图3)。

图1 口外检查
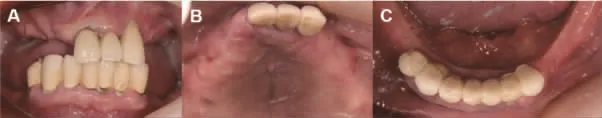
图2 口内检查
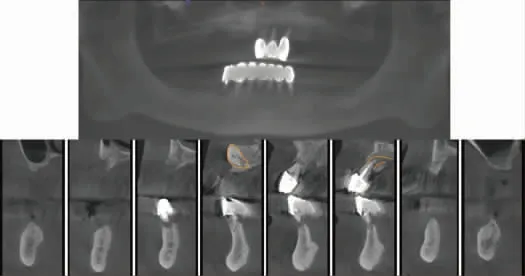
图3 CBCT 检查
2.诊断:上、下牙列缺损,重度慢性牙周炎。
3.治疗方案:充分评估患者的软硬组织条件,并考虑患者年龄和诉求,拟数字化技术辅助下行种植义齿修复,以提高手术精度、减少手术创伤。首先制取研究模型,制作放射导板义齿,放射导板义齿就位后,确保放射导板义齿在口内就位良好,并有稳定的咬合关系;患者面部丰满度恢复良好,面型自然,牙齿形态与口唇相协调,咬合关系良好;使用面部扫描仪(Zirkonzahn,意大利)进行面部扫描,采集患者在静态闭口位和最大微笑位的面部三维信息。然后拍摄CBCT,获取上下颌牙列、牙槽骨及放射导板信息,并将放射导板义齿就位于研究模型上,使用口内扫描仪(Planmec,芬兰)进行数字化模型扫描(图4)。最后将面部扫描、模型扫描与CBCT 数据拟合,基于颌骨结构、牙列及黏膜形态、面部软组织数据进行种植修复数字化辅助设计。
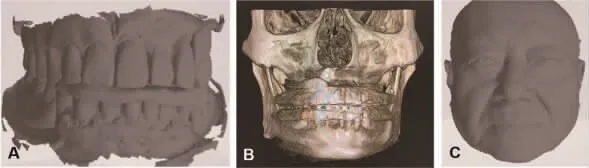
图4 多源数据融合
患者下颌前部骨量较充足;上颌骨量不足,但前牙区牙槽骨量尚能为种植体提供初期稳定性,且预判同期骨增量后剩余牙槽骨可为成骨提供空间和血供。因此,与患者沟通后拟定如下治疗方案(图5):①拔除口内余留牙及埋伏牙;②下颌在种植导板辅助下于32,35,42,45 位点植入种植体,行all-on-4 即刻种植即刻修复(immediate implant placement and restoration);③上颌在种植导板辅助下于11,14,22,25位点行种植同期引导骨再生术(guided bone regeneration,GBR),延期行种植杆卡式覆盖义齿修复(种植导板设计见图6)。
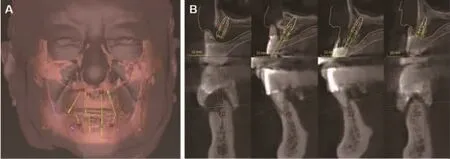
图5 依据数字化融合数据,设计种植位点
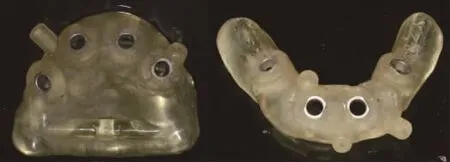
图6 种植导板
4.治疗过程
(1)手术过程:术前一小时口服阿莫西林2 g,术前0.12%的洗必泰含漱液漱口三次(10 ml,3 min/次)。局麻下利用下颌固位钉导板制备固位钉孔,取下固位钉导板,微创拔除33-43,清理牙槽窝,刮除肉芽组织,生理盐水反复冲洗骨床。口内安装下颌数字化手术导板,在全程导板辅助下于32、42 位点植入两枚3.3×14 mm 骨水平锥柱状种植体(BLT,Straumann,瑞士),35、45 位点分别倾斜植入4.1×14 mm 和4.1×12 mm 骨水平锥柱状种植体各一枚,种植体初期稳定性均达35 N·cm。取下手术导板,做牙槽嵴顶切口并翻瓣。在种植体上安装复合基台(NC,RC,Straumann,瑞士),基台螺丝预载荷。于45 颊侧颈部骨缺损区植入Bio-Oss 骨粉(Geistlich,瑞士),并覆盖Bio-Gide 可吸收胶原膜(Geistlich,瑞士)。严密缝合伤口。术后CBCT 示种植体三维位置理想,基台衔接紧密(图7)。术后两周,下颌软组织愈合良好,行上颌手术。导板安装固定同下颌。局麻下微创拔除21-23,清理牙槽窝,在种植导板辅助下制备种植窝,取下手术导板,做15 至26 的梯形切口,翻瓣,暴露骨缺损及11 位置埋伏牙,微创拔除埋伏牙,彻底刮除种植窝周围的肉芽组织,于11、22 位点分别植入4.1×12 mm 和4.1×10 mm 骨水平锥柱状种植体一枚,14、25 位点分别倾斜植入4.1×10 mm 骨水平锥柱状种植体一枚(BLT,Straumann,瑞士),11、14、22 骨缺损位置植入Bio-Oss 骨粉并覆盖Bio-Gide 可吸收胶原膜,无张力缝合伤口。术后CBCT 显示,种植体三维位置理想,与术前设计基本一致(图8)。术后7 天使用0.12%洗必泰含漱液漱口(10 ml,1 min/次,3 次/d),并口服阿莫西林(1 g,1 次/d,7d)。
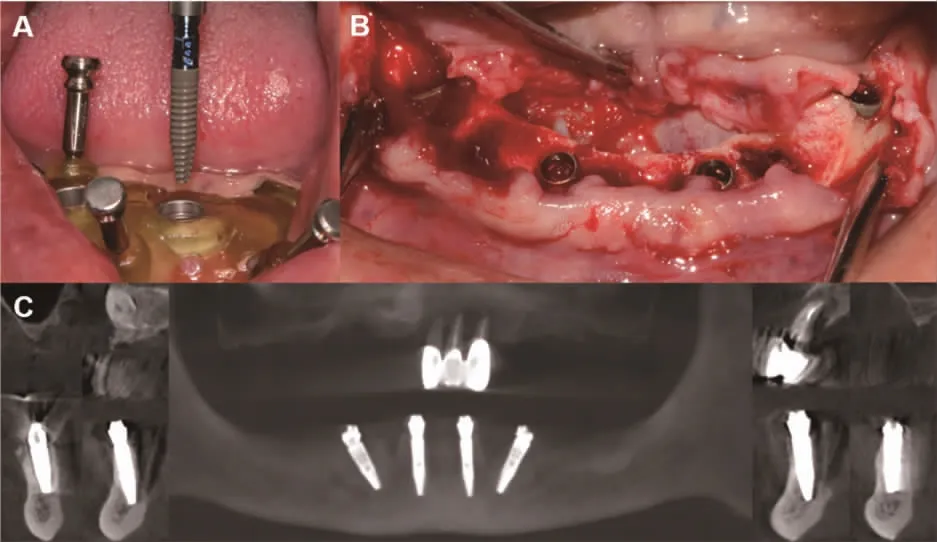
图7 下颌手术过程
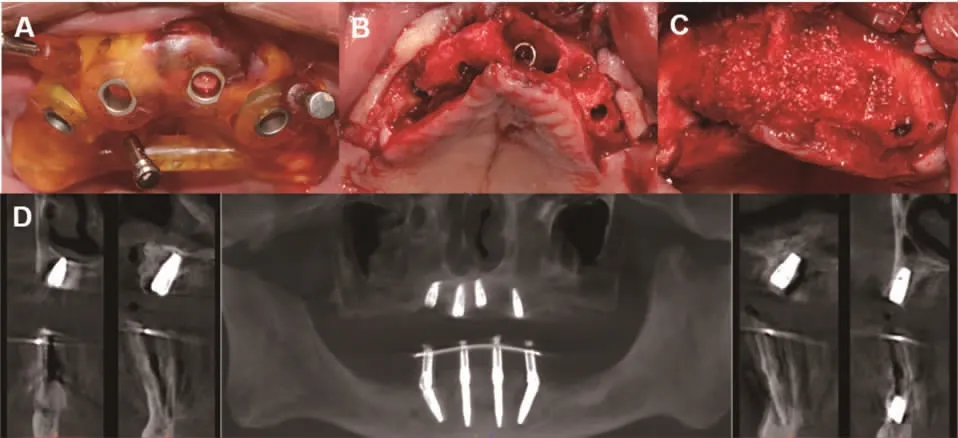
图8 上颌手术过程
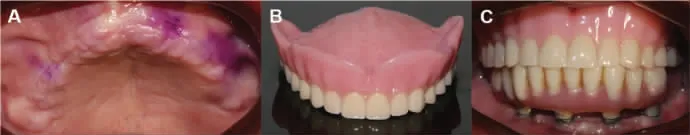
图9 术后3 个月,下颌义齿稳定,上颌制作全口义齿过渡修复
(2)修复过程:术前根据放射导板义齿形态复制下颌全口义齿,记录牙齿形态及颌位关系。下颌术后即刻安装开窗式转移体,并利用放射导板义齿制取基台水平印模,灌制模型,参照放射导板义齿的咬合关系上牙合架。然后卸下转移体,安装临时基底,在下颌全口义齿相应位置打孔,根据上下颌咬合关系,利用Pick-up 技术,将全口义齿重衬于临时基底上,制作并调磨下颌临时修复体,完成即刻修复。为尽早恢复患者的咀嚼功能,上颌于术后3 个月,制作并戴入全口义齿进行过渡修复。全口义齿形态及颌位关系参考放射导板义齿,咬合关系调整为平衡牙合;另外,在种植及GBR 位点对应的义齿组织面做适当缓冲,避免对组织造成压力。
术后6 个月,种植体骨结合良好,患者佩戴过渡义齿无不适。此时上颌行种植二期手术,安装复合基台及基台保护帽。待软组织稳定后,上下颌制取开窗式基台水平印模,并将佩戴过渡义齿的颌位关系转移至牙合架上。上颌按计划行杆卡式种植覆盖义齿修复,下颌行螺丝固位纯钛支架聚合瓷固定义齿修复。修复完成后,患者咬合关系、美学效果及功能良好,面下1/3 丰满度明显改善,患者满意度高(图10)。
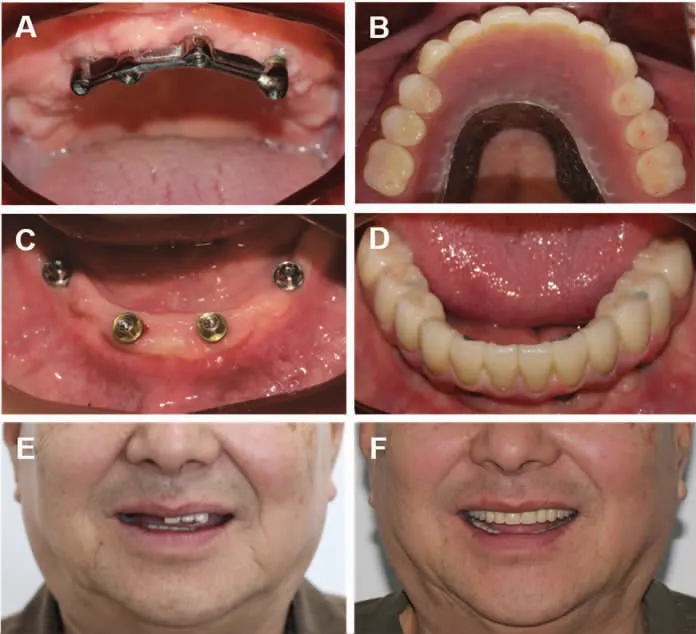
图10 修复完成
(3)术后复查:要求患者修复后1、3、6 个月复查,之后每年复查。修复完成后患者自述义齿稳固,功能状态良好,发音自如,清洁维护方便。6 个月复查显示唇、舌运动自如,黏膜无压痛、破溃等。义齿固位良好,咬合关系稳定。种植体、基台及上部结构无松动,种植体无叩痛,种植体周软组织状态稳定,角化黏膜宽度约为2~4 mm,无探诊出血(图11)。
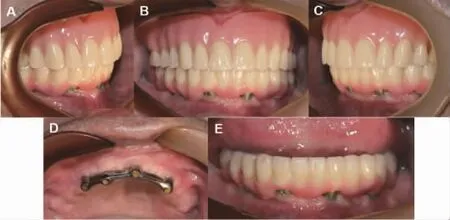
图11 永久修复6 个月后复查
二、讨论
全颌固定种植修复用于治疗牙齿大部分缺失及无牙颌患者具有可预期的效果。Maló 等针对种植体的数量和三维位置设计提出了All-on-4 的方案,在4 颗植体基础上实现即刻负重,通过植入较少植体和缩短治疗周期提高了患者满意度。研究显示allon-4 种植方案的5 年种植体存留率和10 年修复成功率分别为94.8%和99.2%,是一种理想的治疗选择[1]。本病例患者年龄较大,期望以尽可能小的创伤完成种植修复。其下颌后牙区骨量明显不足,行All-on-4 种植方案能充分利用患者骨量,避免复杂的骨增量手术;同时固定修复能够满足患者诉求,增加舒适度;种植体初期稳定性大于35 N·cm,可行即刻修复,缩短缺牙期[2]。患者上颌牙槽骨严重吸收,为了避免上颌窦外提升等复杂手术和减少创伤,可以采用倾斜植入种植体来更大程度利用现有骨量[3]。研究表明,随着植体长度的增加,植体与骨界面的应力和应变值会下降,初期稳定性将提高,远期种植体周围骨吸收也更少[4,5]。因此,在避免突破上颌窦黏膜的前提下,尽可能选择较长植体。另外,与固定义齿相比,种植覆盖义齿修复对种植位点要求也更为灵活,可降低手术复杂程度,利于建立稳定协调的咬合关系。且面部扫描发现患者存在明显的面下1/3 塌陷,覆盖义齿能够更好地恢复面部丰满度。同时,与传统全口义齿相比,种植支持式覆盖义齿可以显著改善稳定性、舒适度、语言和咀嚼效率,患者的生活质量及满意度有明显提高[6~9]。
即刻种植可以减少手术次数,最大限度地利用牙槽骨量[10]。大量研究证据表明,如严格把握适应证,即刻种植与延期种植的成功率相当,是恢复终末期牙列咀嚼功能的可靠方案[10~12]。针对本病例存在慢性感染和骨缺损的问题,基于循证医学证据,在彻底清创和围手术期抗炎治疗的前提下,慢性炎症不会增加即刻种植的并发症[13~15]。本例患者上颌存在部分骨缺损,但其根方骨量能够为种植体提供初期稳定性;上颌前部存在颊腭穿通缺损,但嵴顶处骨仍存在,骨增量后周围骨能够为成骨提供空间和血供,因此本病例采用即刻种植同期GBR 术。
数字化技术的发展和临床应用有助于医师更加高效和精准地完成种植外科及修复程序。其中,面部扫描是通过3D 光学扫描设备获取面部软组织三维图像信息、建立三维影像模型的过程。传统的修复流程由于缺乏患者的软组织信息,所以对于美学的修复容易出现不足,需要多次试戴、调整。而面扫的应用可以使修复体的每个细节变化与患者软组织的解剖特征相联系,为颌面部的个性化修复创造更大可能[16,17]。将面部扫描、模型扫描与CBCT 数据拟合,可以实现面、骨、牙的数据叠加,这种基于颌骨结构、牙列及黏膜形态、面部软组织数据的种植修复数字化辅助设计及导板制作,使得种植修复的功能和美观效果更具有可预测性[18,19]。本例患者年龄较大,口内大部分牙齿缺失且骨量不佳,多维度数字化辅助设计对于种植修复方案的制定手术有重要的指导意义。放射导板义齿戴入后,数字化模型扫描及面部扫描数据的整合使牙列信息与理想面部形态得以再现,以此进行以修复为导向的种植位点设计,同时直观地呈现种植体与骨、修复体及软组织间的三维位置关系,有利于制定更为合理的种植治疗方案并助于医技沟通。
