基于肢体肌力状况联合临床资料构建的预测模型在脑卒中急性期发生深静脉血栓的应用价值
2023-05-25沈晓芳杨玲莉
沈晓芳, 金 瑾, 张 兰, 杨玲莉, 徐 吉
(江苏省苏州市第九人民医院 神经内科, 江苏 苏州, 215200)
脑卒中作为人们生活中的严重负性事件,治疗过程漫长,分为急性期、康复期和恢复期3个阶段[1-2]。深静脉血栓(DVT)是急性期常见的并发症[3]。脑卒中会造成运动神经元不同程度受损,损伤皮质脊髓束,致使肌张力增高,影响患者肢体自主活动,导致肢体局部血液循环不畅,使血液淤滞、凝结,触发血栓。血栓危害极大,如血栓栓子脱落进入其他器官循环(肺、心等),可能会影响器官功能,甚至危及患者生命。临床上多采用一些血栓风险评分量表评估脑卒中患者的DVT, 但这些量表并未涉及患者肢体肌力的内容。为提高脑卒中DVT风险预测的准确性,本研究分析脑卒中患者肢体肌力的状况及临床资料,旨在找出脑卒中急性期DVT的影响因素并构建预测模型,以期为临床评估脑卒中急性期DVT风险提供参考。
1 资料与方法
1.1 一般资料
本研究为回顾性研究,选取2019年4月—2022年4月江苏省苏州市第九人民医院神经内科收治的697例脑卒中患者作为研究对象。通过随机数字表法,按7∶3的比例将其分为建模组488例和验证组209例,分析2组资料有无可比性。在建模组中,以患者急性期住院期间是否发生DVT划分为DVT组、非DVT组。纳入标准: ① 符合《中国各类主要脑血管病诊断要点 2019》中的脑卒中诊断标准[4], 且为首次确诊者; ② 入院前未经任何治疗,发病至医院就诊时间≤14 d者; ③ 入院时接受肢体肌力状况评估者。排除标准: ① 入院前3个月内有跌到、输血、手术史者; ② 既往有DVT或肺栓塞病史者; ③ 存在贫血者; ④ 心、肝、肾功能障碍者; ⑤ 有临床感染证据者; ⑥ 合并恶性肿瘤者。
1.2 方法
1.2.1 资料收集: 通过病案科收集患者年龄、性别、体质量指数(BMI)、吸烟史、饮酒史、是否有高血压、是否有糖尿病、血脂情况(以患者存在高甘油三酯血症、高胆固醇血症、高低密度脂蛋白胆固醇中的任意1项定义为血脂异常)、脑卒中类型、入院时Padua评分、血小板、D-二聚体、活化部分凝血活酶时间(APTT)、纤维蛋白原(Fib)、肢体肌力状况等。
1.2.2 肢体肌力: 患者入院时的肢体肌力状况采用Lovett肌力评分法[5]进行评估,该评分系统分为0~5级,其中0级为无法检测到肢体肌肉收缩; 1级为肢体肌肉收缩能力轻微,无法引起关节运动; 2级为肢体肌肉收缩能力适度,减重状态下能做关节运动; 3级为肢体肌肉收缩能力较强,但无法抵抗外力; 4级为肢体肌肉收缩能力良好,可抵抗较弱的外力; 5级为肢体肌肉收缩能力正常,能像正常人一样全面抵抗外力。
1.2.3 DVT诊断: 指患者入院时无DVT病史,在卒中发病急性期住院期间内因各种不明原因造成肢体局部疼痛、水肿、发绀等症状,或无任何症状但被彩色多普勒超声、下肢静脉血管造影等辅助检查确诊为DVT[6]。
1.3 统计学分析
2 结 果
2.1 建模组与验证组的一般资料比较
建模组与验证组的一般资料比较,差异无统计学意义(P>0.05), 具有可比性,见表1。
表1 建模组与验证组的一般资料比较
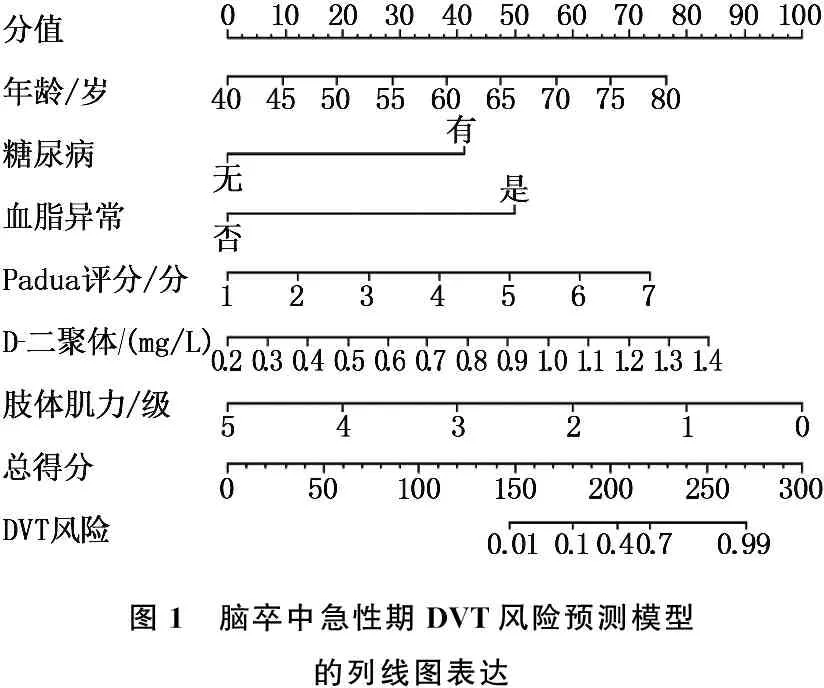
图1 脑卒中急性期DVT风险预测模型的列线图表达
2.2 脑卒中急性期发生DVT的单因素分析
纳入建模组的488例患者中,有77例在急性期住院期间发生DVT(DVT组),发生率为15.78%(77/488), 其余未发生DVT(非DVT组)。DVT组与非DVT组的年龄、糖尿病占比、血脂异常占比、Padua评分、D-二聚体、肢体肌力等方面比较,差异有统计学意义(P<0.05), 见表2。
表2 脑卒中急性期发生DVT的单因素分析
2.3 脑卒中急性期DVT的多因素Logistic回归分析
以患者急性期是否发生DVT(0=否, 1=是)为因变量,将单因素分析中P<0.05的指标作为自变量,分类资料赋值[糖尿病(0=无; 1=有)、血脂异常(0=否; 1=是)],计量资料原值录入,进行多因素Logistic回归分析。结果显示,年龄、合并糖尿病、血脂异常、Padua评分、D-二聚体、肢体肌力均是脑卒中急性期DVT的影响因素(P<0.05), 见表3。
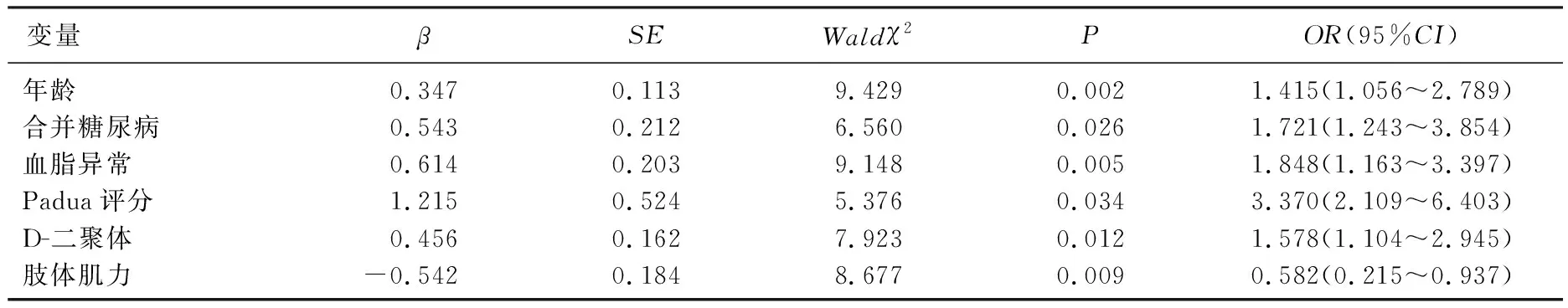
表3 脑卒中急性期DVT的多因素Logistic回归分析
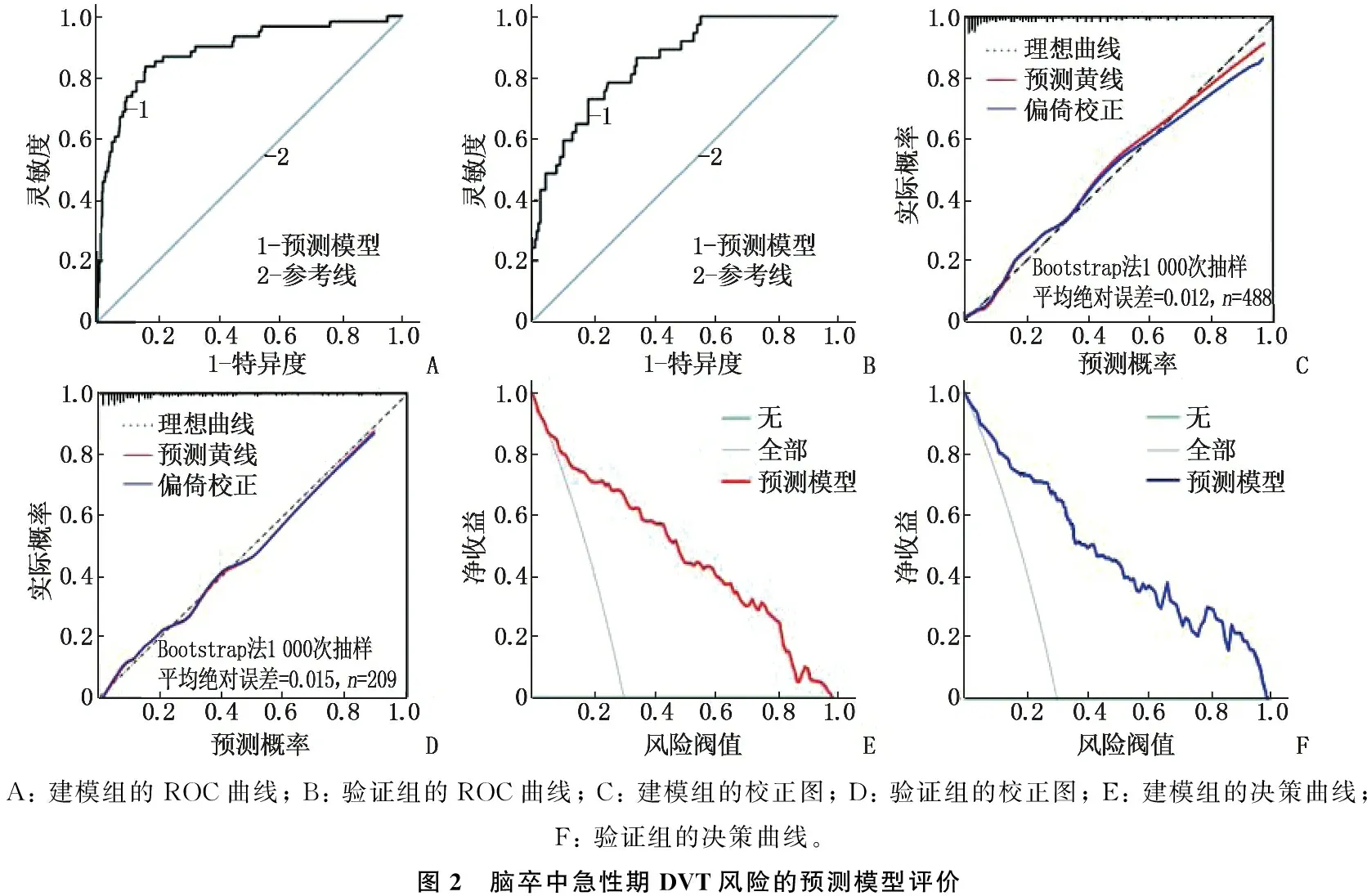
A: 建模组的ROC曲线; B: 验证组的ROC曲线; C: 建模组的校正图; D: 验证组的校正图; E: 建模组的决策曲线; F: 验证组的决策曲线。图2 脑卒中急性期DVT风险的预测模型评价
2.4 脑卒中急性期DVT风险的预测模型构建
将多因素Logistic回归分析筛选出的6个因素作为预测指标,构建脑卒中急性期DVT风险预测模型的列线图。列线图中每个指标数值对应的相应得分相加得到总分,将总分转化为脑卒中急性期DVT风险的预测概率,见图1。
2.5 脑卒中急性期DVT风险预测模型的验证
模型预测建模组(内部)的ROC曲线下面积为0.890(95%CI: 0.866~0.923), 对应的约登指数为0.713、截断值为0.332, 灵敏度和特异度分别为0.887、0.856, 说明模型有一定预测价值,见图2A; 模型预测验证组(外部)的ROC曲线下面积为0.851(95%CI: 0.781~0.911)、灵敏度为0.852、特异度为0.804, 见图2B。经Bootstrap法自1 000次抽样验证建模组(内部)和验证组(外部)显示,偏差校准曲线的平均绝对误差分别为0.012、0.015, 说明模型有较好的一致性,见图2C、图2D。决策曲线分析显示,当阀概率在33%以上时,建模组(内部)与验证组(外部)的临床净获益率分别为62%和64%, 表明预测模型具有临床有效性,见图2E、图2F。
3 讨 论
DVT发生是因各种原因导致肢体深静脉凝血因子被激活、血小板聚集,呈现病理性的血液凝结状态,最终形成血栓。本研究发现年龄、合并糖尿病、血脂异常、Padua评分、D-二聚体、肢体肌力均与脑卒中急性期发生DVT有关。究其原因为:高龄患者因年龄增长,肢体静脉血管收缩功能降低和血管弹性下降,使血液流速变慢,增加血液在静脉丛与静脉袋内淤滞,容易诱发DVT; 此外,患者随年龄增长而体力下降,活动量减少,使得肢体静脉血流放缓,增加了肢体局部凝血因子聚集,DVT风险上升[7]。研究[8]表明,高龄是患者发生下肢DVT的危险因素,与本研究结果相符。伴有糖尿病者,其机体长期处在高血糖状态,血液黏稠度较高,聚集的红细胞容易对血管壁造成损伤,进而增加DVT风险。研究[9]报道,糖尿病患者的DVT发生风险是非糖尿病的1.44倍,与本研究结果基本相符。血脂异常表明机体脂质代谢处于紊乱状态,容易对血管内皮细胞造成损害,使血管内皮依赖性的舒张功能和抗氧化能力下降[10], 另外脂质代谢紊乱会刺激血小板活化,诱发血小板聚集,导致血流阻力上升,增加DVT风险。Padua量表是目前血栓风险评估具有代表性的量表[11]。《内科住院患者静脉血栓栓塞症预防中国专家建议(2015) 》[12]表示, Padua量表适用内科患者住院期的血栓风险评估。研究[13]表明,单独应用Padua评分量表评估脑卒中患者DVT风险的预测效能欠佳,而通过联合患者血清D-二聚体指标进行评估时,其预测效能则有显著提高。正常生理状态下,血液中的D-二聚体表达极低,只有机体处在病理状态、凝血活性增强或纤溶亢进时, D-二聚体表达才会异常升高。D-二聚体由纤维蛋白经活化因子交联后,再经纤溶酶水解而产生,而在这水解过程中会破坏毛细血管间的紧密连接和基底膜,使血流处在低剪切速率状态,增加DVT风险。脑卒中的病理因素会造成患者的肢体功能残损[14], 影响患者自主进行肢体伸屈活动,尤其是对那些肢体肌力低的患者,其在急性期卧床期间无法进行有效肢体伸屈,肢体局部血液淤滞、凝结风险相对较高,容易诱发DVT。相反,肢体肌力较好者,在急性期卧床期间仍能有效进行自主肢体伸屈活动, DVT风险较低。因而为预防DVT发生,临床应考虑在患者可耐受的情况下,给予相应的早期康复训练,提高患者的肢体肌力,降低DVT的发生风险。
列线图表达的预测模型在脑梗死患者卒中后抑郁[15]、急性脑梗死患者机械取栓后颅内出血[16]等方面均体现出较好效果。本研究根据脑卒中急性期DVT的影响因素构建以列线图表达的预测模型,采用建模组和验证组的数据验证模型的预测效能,发现模型在预测2组人群的曲线下面积均大于0.85, 表明该模型对脑卒中急性期DVT风险有一定的甄别能力。列线图能体现各项因素的贡献率,然后再进行风险量化,有利于制订和优化个体的临床方案。本研究以构建模型ROC曲线分析的截断值0.33作为患者临床净获益的阈值时,经决策曲线分析发现,患者的临床净获益率均高于不采取干预及全部采取干预的2种极端方式,提示当模型预测出脑卒中患者DVT风险高于33%, 应采取预防措施,使患者获益。
综上所述,脑卒中患者急性期发生DVT与年龄、合并糖尿病、血脂异常、Padua评分、D-二聚体及肢体肌力状况有关。以此构建预测模型,能有效评估脑卒中患者急性期发生DVT的风险。对于肢体肌力较差的患者,应在患者可耐受情况下,予以适度的早期康复训练,以提高患者的肢体肌力,减少DVT的发生。
